11. ВРОЖДЕННАЯ МРАМОРНАЯ БОЛЕЗНЬ
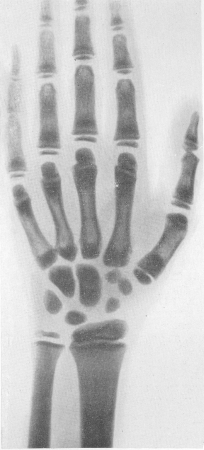
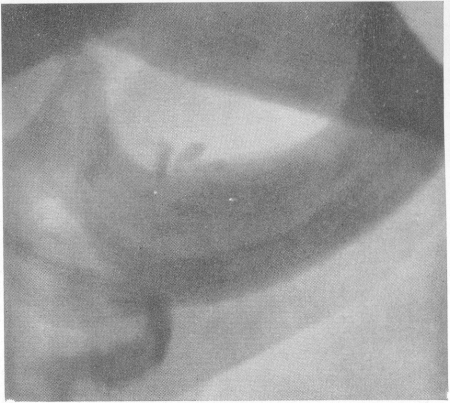
Врожденная мраморная болезнь описана впервые в 1904 г. гамбургским рентгенологом Альберс-Шенбергом (Albers-Schonberg) и в литературе теперь широко обозначается именем этого исследователя, одного из пионеров мировой рентгенологии, — болезнь Альберс-Шенберга. Другими названиями этой болезни являются остеопетроз (окаменелость костей), генерализованный или системный остеопетроз, врожденный генерализованный или системный остеосклероз. Некоторый смысл имеет противопоставление врожденной генуинной мраморной болезни симптоматической мраморной болезни, о чем речь будет подробно впереди. Врожденная мраморная болезнь относится к разряду довольно редких нозологических единиц. Это удивительное системное поражение скелета, так живо действующее на воображение врачей и поэтому охотно описываемое в виде казуистических сообщений, в настоящее время насчитывает в мировой литературе больше 300 случаев. Болезнь Альберс-Шенберга имеет в подавляющем большинстве случаев явно семейное выражение, передается в той или иной степени из поколения в поколение, однако сплошь и рядом попадается и в виде спорадического поражения человека из здоровой семьи. Врожденная мраморная болезнь наблюдается в любом возрасте. Единичные случаи распознаны рентгенологически даже у плода, т. е. еще в утробе матери. Тяжело протекающие случаи сказываются в первое время после появления новорожденного на свет, более легкие — в детстве, а самые доброкачественно текущие — в зрелом и даже старческом возрасте, например в восьмом десятилетии жизни. Течение и предсказание в значительной степени связаны с возрастом, чем раньше проявляется эта врожденная болезнь, тем хуже предсказание, а у взрослых людей общий прогноз расценивается как весьма благоприятный. Можно, таким образом, говорить о благоприятных и о неблагоприятных формах врожденной мраморной болезни. Этиология врожденной мраморной болезни все еще неизвестна. Состояние нервной системы еще никем надлежащим образом не подвергнуто всестороннему изучению. Эндокринные железы при гистологическом исследовании всегда оказываются без существенных патологических сдвигов. Несомненно, что эта болезнь означает какие-то глубокие изменения минерального, в частности кальциевого и фосфорного обмена. Большинство современных авторов смотрит на врожденную мраморную болезнь как на своеобразную недостаточность мезенхимы, как на способность мезенхимы связывать чрезмерное количество качественно измененных солей. Имеются указания на очень глубокие изменения минерального состава костного вещества, на нарушение нормального баланса различных видов кальция в костной субстанции. В основе заболевания лежит неправильный процесс окостенения, выражающийся в том, что вырабатывается увеличенное количество компактного костного вещества. Повышенное производство костных элементов происходит главным образом на месте эндостального, а также энхондрального роста кости. На вскрытии кость имеет равномерную бледно-серую окраску и напоминает однородный мрамор. Теряется нормальное разграничение между компактным и губчатым костным веществом. Под микроскопом определяется неправильная, беспорядочная, какая-то бессистемная гистологическая архитектоника костного вещества. Количество остеобластов нормально или увеличено, количество остеокластов же нормально или понижено, вплоть до их полного отсутствия. Характерна густая сеть качественно недоразвитого и неполноценного хондро-остеоидного вещества. Надкостница, как правило, нормальна. Имеются, впрочем, данные о фиброзной метаплазии в некоторых случаях заболевания. Важно, что резко понижено кровоснабжение кости, васкуляризация сильно ограниченна, нарушена в значительной степени и иннервация костной системы. Корковое вещество в 2 или 3 раза толще, чем в норме, и это утолщение происходит почти исключительно в сторону костномозгового канала. Последний, следовательно, резко суживается или полностью зарастает, и тогда весь костный ствол становится однородным. Все пазухи и щели между трабекулами губчатого вещества заполняются новыми балочками, старые трабекулы утолщаются благодаря наслоению новых пластов костного вещества, и губчатое костное вещество превращается почти повсеместно в компактное. На местах энхондрального окостенения хрящевое вещество пропитывается известью в чрезмерной степени, зона предварительного обывествления резко расширяется, нормальный процесс рассасывания извести в субхондральном костном отделе выпадает. Эпифизарная линия имеет неровный извилистый вид. Вытеснение костного мозга, а также его замещение фиброзной соединительной тканью ведут к анемии вторичного, гипохромного типа. Надо думать, что этот же процесс механического вытеснения костного мозга служит причиной вторичной глубокой перестройки других звеньев кровотворного и ретикуло-эндотелиального аппарата. Создаются дополнительные центры кровотворения, развивается спленомегалия, увеличиваются порой значительно печень, а в меньшей степени и лимфатические узлы. Остающийся костный мозг функционально активен. В периферической крови число лейкоцитов повышено у детей, понижено у взрослых. Могут попадаться незрелые элементы, например, в первую очередь нормобласты. В тяжелых случаях, главным образом у детей, изменения кровотворного аппарата развиваются подчас внезапно, прогрессивно и бурно, этим самым становясь непосредственной причиной смерти, в других же случаях, преимущественно у взрослых, анемия держится годами без того, чтобы больные от этого испытывали субъективные неприятности. Кальций и фосфор крови обычно нормальны или колеблются в небольших пределах в ту или иную сторону вокруг нормы. Обмен веществ, определенный обычными клиническими методами исследования, существенных сдвигов не представляет. Бывает кровоточивость. Общее развитие больных несколько страдает. Больные низкого роста, грацильны, худы, поздно начинают ходить. У детей часто бывает гидроцефалия. Если болезнь проявляется в детском возрасте, эпифизарные ядра окостенения будто запаздывают, и синостоз наступает несколько позже, чем у нормальных сверстников. Из-за остеосклероза различные костные каналы, полости и отверстия суживаются. Давление на зрительные нервы может послужить причиной ослабления зрения или полной слепоты, наблюдается нистагм, паралич глазных мышц. Встречаются и поражения лабиринта и т. д. Зубы появляются очень поздно и очень плохо развиты, легко поражаются кариесом, выпадают (рис. 314), их инфекция в некоторых случаях ведет к остеомиелиту и к некрозу нижней челюсти — смертельному осложнению. Описаны случаи комбинации мраморной болезни костей с обызвествлением сосудов и опорной соединительной ткани, а также с так называемыми метастазами кальция во внутренние органы. Точное распознавание врожденной мраморной болезни на основании одних только клинических признаков почти невозможно, во всяком случае никогда не надежно. У детей на первый план в клинической картине выступают вовсе не основные костные проявления болезни, а только такие вторичные процессы и осложнения ее, как гидроцефалия, нарушения со стороны глаз— атрофия зрительных нервов, стоматологические симптомы. Они-то и служат важными показаниями к рентгенологическому исследованию. И только при первом в жизни рентгенологическом вмешательстве — как мы видели, еще до появления на свет или же в любом возрасте в длинной человеческой жизни — открывается обычно неожиданно основное скелетное заболевание. В очень доброкачественно протекающих случаях у взрослых людей мраморная болезнь вообще может протекать без серьезных клинических проявлений и без соответствующей анамнестической поддержки. Если не было основания для рентгенологического контроля состояния того или иного органа или непосредственно скелета, то болезнь может остаться вообще при жизни нераспознанной. Она тогда не называется своим настоящим именем и на секционном столе, за редчайшими исключениями. Рентгенологическая картина мраморного скелета в высшей степени оригинальна (рис. 261, И), только благодаря рентгенологическому исследованию мраморная болезнь и стала известна медицинскому миру. Больше и сильнее всего поражаются череп, таз (рис. 305 и 310), из больших трубчатых костей — проксимальные концы бедренных и дистальные концы берцовых костей, ребра, позвонки (рис. 306 и 312). Меньше изменены плечевые кости, фаланги. Внешняя форма и размеры костей не изменены вовсе, или же эпифизарные концы костей несколько утолщены и закруглены. Метафизы также больше изменены, чем диафизы, — они тоже немного неуклюжи, булавовидно утолщены.
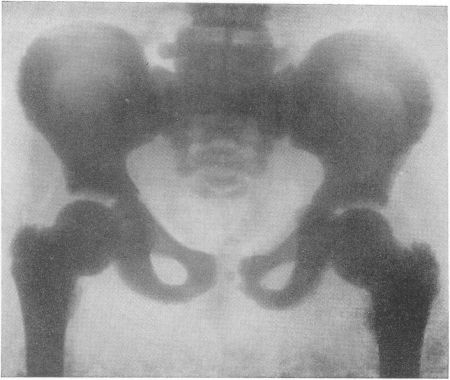
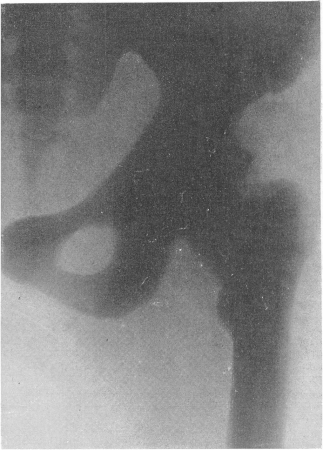
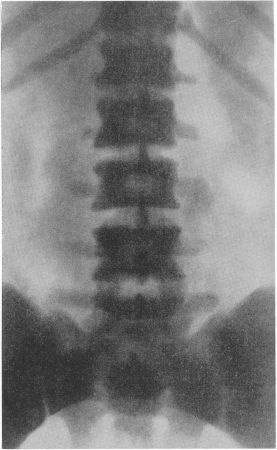
Рис. 305. Врожденная мраморная болезнь у 10-летнего мальчика. В анамнезе — несколько переломов костей, патологический характер которых был просмотрен вследствие неприменения рентгенологического исследования. Нормальная картина крови. Нормальные биохимические показатели. Рентгенограмма таза.
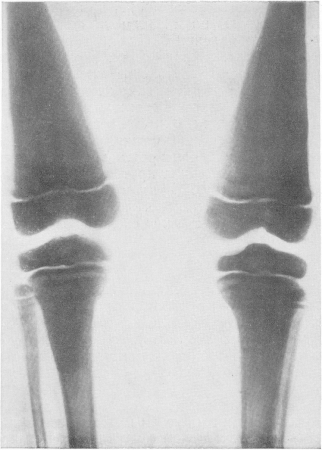
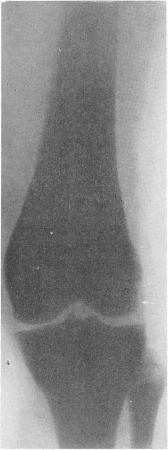
Все кости представляются плотными и непрозрачными для рентгеновых лучей, так что с первого взгляда снимки производят впечатление слишком мягких или недоэкспонированных, бракованных. Благодаря мощным наслоениям компактного костного вещества со стороны эндоста костномозговой канал отсутствует полностью или едва выступает в виде центральной узкой продольной щели (рис. 311). Отсутствует и губчатое строение, эпифизарные концы костей и мелкие кости дают интенсивную вполне гомогенную сплошную тень на негативе, в действительности имеющую сходство с белым мрамором. В некоторых случаях диафизы или метафизы длинных трубчатых костей сохраняют частично нормальное строение. Тогда на рентгенограммах получаются широкие поперечные светлые зоны, резко выступающие на фоне темной плотной мраморной кости. То же самое наблюдается и в плоских и коротких губчатых костях, в особенности костях предплюсны, как в пяточной или таранной костях; центральные части сохраняют нормальный вид или заняты отдельными изолированными островками компактного вещества, а поверхностные части склерозированы в виде широкого пояса, имеющего форму, соответствующую наружной конфигурации кости (рис. 308). Иногда светлых поперечных зон в больших костях и концентрических поясов в коротких несколько, т. е. широкие светлые зоны чередуются с темными бесструктурными — выражение ремиссий и рецидивов, известного нарастания активности костеобразования, сменяющегося ослаблением его. Это характерная для ряда случаев мраморности костей полосатость, стратификация. В очень редких случаях эта полосатость бывает не поперечной, а довольно отчетливо продольной, осевой, при различной ширине светлых и темных полос. В телах позвонков полосатость всегда горизонтальная — темные полосы вдоль площадок, светлая посередине тела (рис. 309—313).
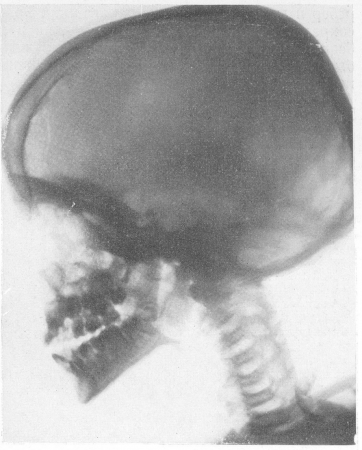
Пневматические полости черепа, особенно лобные, при болезни Альберс-Шенберга целиком заращены такой же плотной бесструктурной костной тканью.
Гипофизарная ямка мала, уплощена. Processus clinoidei posteriores булавовидно вздуты. Особенно плотны кости основания черепа (см. рис. 310), позвонки и тазовые кости. Одним из наиболее постоянных, хотя и не абсолютно обязательных осложнений мраморной болезни, которое приводит больного к рентгенологу и этим самым дает возможность неожиданно обнаружить и основную болезнь, являются патологические переломы. В происхождении этих переломов нет ничего удивительного — повышенное содержание минеральных солей и увеличенное количество костных элементов совершенно не равноценны, как это могло бы показаться с первого взгляда, усиленной механической стойкости кости. Остеосклероз ведет к уменьшению эластичности и упругости кости и служит причиной ее ломкости. Собственно говоря, вид тяжелой на вес кости при мраморной болезни на секционном столе и особенно в рентгеновском изображении создает ложное внешнее впечатление, в действительности эта „мраморная” кость хрупка скорее, как палочка мела.
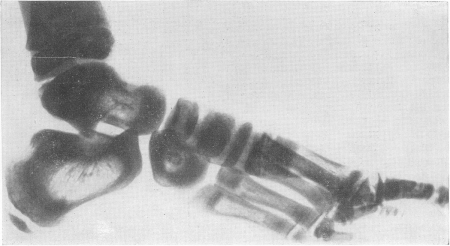
Рис. 308. Тот же больной. Рентгенограмма стопы. Полосатость (стратификация) рисунка костей предплюсны. Центральное затемнение в виде ядра в кубовидной кости.
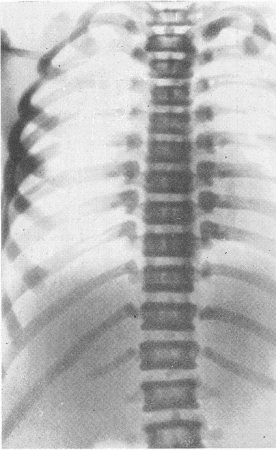
Рис. 309. Тот же больной. Задняя (А) и боковая (Б) рентгенограммы грудного отдела позвоночника. Резко выраженная полосатость (стратификация).
Просверлить эту кость дрелью или ее распилить гораздо легче, нежели кость нормальную. В этом отношении крайности — остеосклероз и остеопороз — сходятся. При мраморной болезни чаще всего ломаются кости нижних конечностей, особенно бедра под малым вертелом. Заживление переломов происходит вполне нормально, вероятно, благодаря нормальному состоянию надкостницы. Впрочем, наблюдается и ускорение заживления, но и чаще замедление, и последнее может быть объяснено наблюдаемой подчас фиброзной перестройкой надкостницы. Довольно обычны также деформации, вызванные не только переломами, но и различными неправильностями развития в местах энхондрального роста. Сюда относятся деформации лицевого и мозгового черепа, искривление позвоночника, деформации ребер и грудной клетки, coxa vara и пр. Большие трубчатые кости всегда сохраняют свою нормальную длину, но в некоторых случаях (особенно бедренные кости) могут быть слегка дугообразно искривлены. Точнее было бы сказать, что нормальные кривизны усугубляются до высших пределов.
Дифференциальная диагностика врожденной мраморной болезни с ее большим возрастным диапазоном и многообразными клиническими проявлениями была бы крайне трудной, если бы она не опиралась на богатую и характерную рентгенологическую картину. Конечно, как всегда, в общем сочетанном отличительном распознавании немалое значение имеет и довольно четко определившийся в настоящее время клинический фон заболевания — семейный и личный анамнез, перенесенные в прошлом переломы костей, глазные и челюстные проявления, факты из области гематологии, отрицательные биохимические показатели и т. д. Но в свою очередь и сама рентгенология выдвигает сейчас требование перебрать и исключить достаточно длинный ряд различных по природе болезней, приближающихся по тем или иным своим симптомам к врожденной мраморности скелета. Естественно, что речь идет о тех патологических процессах, которые так или иначе ведут к остеосклерозу, особенно распространенному или системному.
Самым важным в практической дифференциальной рентгенодиагностике врожденной мраморной болезни является исключение обширных остеосклерозов, развивающихся вторично в качестве костной реакции при системных поражениях костного мозга — при миелофиброзе, остеомиелосклерозе. Несомненно, что ряд описанных в литературе случаев мраморности скелета относится именно не к врожденной, здесь описываемой, если можно так условно выразиться, первично-костной мраморной болезни (на самом деле, само собой разумеется, все остеосклерозы по существу вторичны!), а именно к явно вторичному костному процессу — при миелофиброзе. О нем, как и о других ниже упоминаемых патологических формах, подробно говорится в соответствующих разделах. У взрослых больных надо помнить об остеосклерозах при хронической почечной недостаточности, как одной из разновидностей остеонефропатии. Значительные распространенные остеосклерозы, подчас переходящие по интенсивности уплотнения костного вещества в однородную мраморность, могут развиваться в некоторых случаях, в соответствующих возрастных группах, обезображивающей остеодистрофии Педжета, а также при метастатическом карцинозе скелета, обусловленном главным образом первичным раком предстательной железы. Остеосклероз может быть вызван в редчайших случаях особой формой миеломной болезни. То же самое может случиться и в редких случаях лейкоза и лимфогранулематоза. Из эндокринных болезней надо учесть остеосклерозы при гипопаратиреозе во всех его разновидностях.
Большой теоретический и практический интерес представляют системные остеосклерозы при хроническом действии на скелет таких внешних факторов, как соли тяжелых металлов, некоторые галоиды и т. п. (например, влияние свинца, фосфора, особенно же фтора). Серьезное дифференциально-диагностическое значение в первые дни, недели и месяцы жизни принадлежит той форме врожденной остеонефропатии, которая называется идиопатической гиперкальциемией раннего детского возраста. В детском возрасте надо иметь в виду также врожденный сифилис с его костными особенностями под влиянием сильно действующих лекарственных веществ, равно как и изменения костной системы при гипервитаминозе А и D. Из группы врожденных системных заболеваний могут приобрести некоторое значение подчас мелореостоз, остеопойкилия и множественные диафизарные гиперостозы. Практически актуальны также ограниченные остеосклерозы при заболеваниях кровотворной и ретикуло-эндотелиальной систем, особенно при лимфогранулематозе, которые вызывают местные картины мраморности, например пресловутые „мраморные позвонки”. Наконец, следует подчеркнуть во избежание ошибок при дифференциальной диагностике, что врожденная мраморная болезнь вовсе нередко осложняется остеомиелитом и рахитом, и поэтому обоснованное определение этих последних болезней отнюдь не исключает мраморной болезни, а означает их сосуществование. Лечение врожденной мраморной болезни по существу еще не в нашей власти. Ведь какие-то глубокие анатомо-физиологические сдвиги в целостном организме при течении этой болезни несомненно происходят, иногда болезнь как бы самостоятельно прекращается, обрывается или, наоборот, усиливается, бывают ремиссии и так называемые интермиссии. Очевидно, что действуют какие-то факторы внешней среды. Но мы их, к сожалению, еще конкретно учитывать, а потому и применять не умеем. Мы в настоящее время здесь еще не умеем активно воздействовать на организм с целью восстановить нормальные процессы костеобразования. Казалось бы, что следует постараться мобилизовать избыточные минеральные отложения из костных депо. Но все попытки подобного рода до сих пор успехом не увенчались. Ясно, что при врожденной мраморной болезни надо избегать введения в организм всех тех веществ, которые способны стимулировать остеопоэз. Лечебная помощь по- неволе сводится к одним лишь симптоматическим мероприятиям. Из них наиболее практически важны влияние на кровотворение с целью противодействия вторичному малокровию, гигиена полости рта во избежение опасной для жизни инфекции и особенно некроза челюсти, а также посильное предотвращение патологических переломов костей. Этим самым может быть улучшено в какой-то мере и общее предсказание.