16. ГРИБКОВЫЕ ЗАБОЛЕВАНИЯ КОСТЕЙ — ОСТЕОМИКОЗЫ
Грибковые поражения костей — микозы, или по аналогии с термином дерматомикозы „остеомикозы” — представляют собой все еще трудную область клинической рентгенодиагностики. Разнообразие болезнетворных для человеческого организма грибков чрезвычайно велико, и определение природы того или иного микотического возбудителя в отдельных случаях заболевания может и для специалиста-миколога представить подчас исключительные трудности. С рентгенологических позиций заслуживает внимания главным образом актиномикоз, в последнее время и кандидамикоз. Гораздо меньшее практическое значение имеют бластомикоз, споротрихоз, кокцидиоидоз, криптококкоз (торулез) и мадурская болезнь.
а) Актиномикоз
Актиномикоз, лучистый грибок, поражает костную систему, как правило, главным образом через продолжение (per continuitatem), т. е. путем непосредственного перехода из основного, по соседству с костью расположенного висцерального очага. Именно такое прямое распространение блоком, без учета анатомически преформированных, например фасциальных путей, и характеризует главную патоморфологическую особенность гранулемы, вызванной лучистым грибком. Плотная патологическая масса, пронизанная свищевыми ходами, содержащими гнойный распад, этот типичный актиномикотический увеличивающийся изнутри инфильтрат не считается с препятствующими его росту тканями. Разрушение костной ткани происходит в принципе не из глубины наружу, как при гематогенном пути распространения, а имеет противоположный характер — поверхностного разрушения, начинающегося с надкостницы и лишь последовательно устремляющегося вглубь. Таким образом, костный актиномикоз лишь в более редких случаях имеет самостоятельное значение, обычно на первый план в клинике этого заболевания выступают основные поражения внутренних органов — в области ротовой полости, в дыхательных и пищевых путях, значительно реже — в мочеполовых органах женщины. Костный актиномикоз — это стало быть всегда присоединившееся к поражению „мягких тканей” осложнение. Поэтому мы и говорим о костном актиномикозе шейно-лицевом, грудном, абдоминальном, тазовом.
Несмотря на некоторые успехи лечения актиномикоза рентгеновыми лучами, антибиотиками, химическими и специальными биологическими препаратами, он все же является очень тяжелой и опасной болезнью, с относительно высокой летальностью. В клинической картине мы считаем типичным своеобразное сочетание, если можно так выразиться, симптомов общеинфекционного воспалительного и опухолевого заболеваний. Это циклическое, но неуклонно прогрессирующее агрессивное течение, падение сил и истощение, высокая лихорадка с большими ремиссиями, проливные поты, небольшая лейкопения и относительная лимфопения, нарастающая анемия, болезненная плотная инфильтрация — „опухоль”, множественные свищи. Несмотря на накопившйся коллективный опыт и диагностическую бдительность, трудности точной прижизненной диагностики актиномикоза все еще велики, и до сих пор еще окончательный диагноз ставится подчас только после вскрытия. С другой стороны, в клинической рентгенодиагностике актиномикоз сплошь и рядом заподазривается там, где он в дальнейшем и не подтверждается. Часто обычная клиническая лабораторная служба не в состоянии решить диагностическую задачу, поставленную рентгенологом, и приходится прибегать к помощи специальных микологических учреждений. Отрицательные данные микроскопического исследования свищевого отделяемого (ненахождение друз, мицелия) не разрешает отвергнуть актиномикоз, мы неоднократно получаем подтверждение клинико-рентгенологического диагноза лишь после гистологического исследования кусочка ткани из стенки свищевого хода.
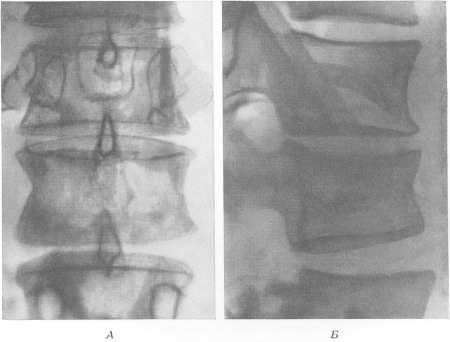
Первое место по частоте и по значению среди костного актиномикоза принадлежит актиномикотическому спондилиту. Он наблюдается на любом уровне позвоночного столба, но чаще всего в грудном отделе, где патологический процесс переходит из легочно-плеврального пли пищеводного, т. е. медиастинального фокуса, а также в поясничном отделе, в качестве осложнения кишечного заболевания. Обычно поражаются 2—3 позвонка, иногда и большее число тел позвонков, и спондилит получает характер так называемого ползучего поверхностного (spondylitis superficial). Тела оказываются спереди или спереди и сбоку изгрызанными, выщербленными. Но если вначале разрушение только поверхностное, то по мере увеличения патологического очага вовлекаются в процесс и задние элементы — дужки и отростки (поперечные, сочленовные, в редких случаях даже остистые), а также прилегающие участки ребер. Излюбленной местной локализации в позвонках актиномикоз не в пример туберкулезу не имеет. Компрессионных переломов тел, несмотря на значительную краевую деструкцию, при актиномикозе не бывает. Реактивный остеосклероз губчатой костной ткани на границе с изъянами не достигает заметной степени, однако тела пораженных позвонков иногда кажутся уплотненными. Межпозвонковые хрящевые диски при актиномикотическом спондилите относительно мало меняются рентгенологически, они только слегка суживаются. Как уже указывалось, тела при этом не снижаются, а только немного сближаются, опять-таки в противовес туберкулезу, не развивается угловой горб, а возникает лишь некоторое кифотическое искривление. Секвестров вовсе не бывает. В наших собственных сериях наблюдений почти всегда рано выявлялись натечные абсцессы, притом нередко больших продольных размеров, обычно цилиндрической формы. В случаях относительно доброкачественных, с хроническим затяжным течением, успевают появиться краевые разрастания, и скобки, сковывающие полуразрушенные тела, достигают порой значительных размеров, отличаются массивностью, грубостью.
Немалое практическое значение имеет при локализации актиномикоза в других костях актиномикоз ребер, так как при наличии пристеночного более или менее крупного легочно-плеврального затемнения еще не выясненной природы довольно характерная деструкция ребра или нескольких соседних в одном районе затемнения расположенных ребер может навести мысль рентгенолога на правильный диагностический путь и обосновать этиологический диагноз еще в закрытой префистулезной стадии основного заболевания. Рентгенологическая картина заключается в грануляционном воспалительном рассасывании костного вещества как коркового, так и губчатого, в виде неправильных округлых довольно крупных нежных очагов, изолированных или чаще сливающихся друг с другом, напоминающих червоточину. Реактивный остеосклероз и периостит очень слабо, но все же выражены. Одинаково часты как центральные, так и краевые костные дефекты. Клинически им соответствуют весьма болезненная инфильтрация типичной деревянной консистенции, со значительной плотной отечностью кожи и подкожной клетчатки. При открытых свищах обычно имеется вторичная бактериальная инфекция, и в ребрах образуются более ограниченные округлые ходы, окруженные более значительным склерозом, а иногда из-за периостальной деятельности и вздутия кости.
В такие же рамки укладывается рентгенологическая картина и актиномикоза грудины.
Актиномикоз костей таза мы наблюдаем в сочетании с типичным илеоцекальным кишечным заболеванием, когда инфильтрат переходит на крыло подвздошной кости, а также при еще не описанном в литературе переходе тяжелого гинекологического актиномикоза на лонные кости. Костная деструкция служит лишь одним из звеньев в общей цепи тяжелых разрушений. По сравнению с общим объемом расползающегося под надкостницей специфического инфильтрата периостальная реакция очень слаба. В очень редких случаях патологический процесс переходит на тазобедренный сустав.
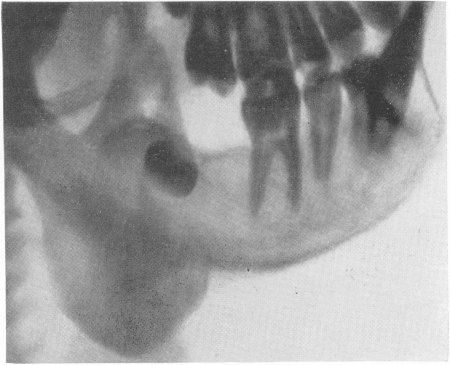
В нижней челюсти (рис. 249) актиномикотическое воспаление отличается большим клинико-рентгенологическим полиморфизмом. Начальные фазы распространения процесса с мягких тканей на надкостницу и костную ткань могут быть рентгенологически плохо видны, и не следует давать слишком уверенные отрицательные заключения. Надо помнить о возможности первично-костного местного процесса в том смысле, что начальные изменения развертываются в луночке зуба и в альвеолярном отростке, куда инфекция попадает из кариозного зуба.
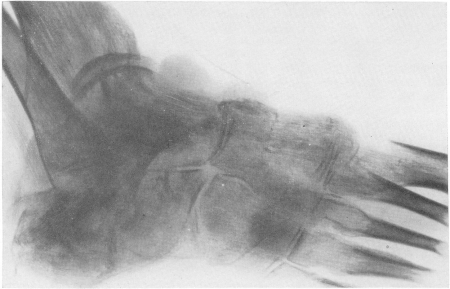
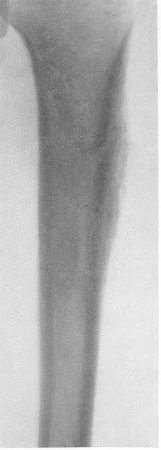
Что касается актиномикоза скелета конечностей (рис. 250), то его распознавание может быть существенно улучшено, если отказаться от рентгенологического негативизма, от неправильного представления о его исключительной редкости и если более часто и тщательно прибегать к дополнительной специальной микологической методике исследования. Здесь актиномикоз имеет преимущественно гематогенное происхождение и протекает чаще всего первично-хронически с временными обострениями. Поражаются кости голени и предплечья, плюсневые и пястные кости,
фаланги. Деструкция способна захватить довольно большие участки скелета блоком, в том числе и такие суставы, как в области запястья и предплюсны, т. е. образуемые короткими губчатыми костями. При вялом течении нет остеопороза, уж скорее видны небольшие степени остеосклероза. Имеются множественные свищи, пронизывающие плотный инфильтрат мягких тканей. Но и здесь наиболее характерным признаком является единодушно отмечаемая авторами высокая сопротивляемость разрушению суставных хрящей, аналогично устойчивости межпозвонковых хрящевых дисков. Поэтому не возникают и анкилозы суставов (рис. 251 и 252).
б) Кандидамикоз
Кандидамикоз, или кандидоз (candydamycosis, candidosis) — это болезнь, вызываемая дрожжеподобным грибком из рода Candida. Наиболее патогенным для человека является Candida albicans, давно известный как возбудитель молочницы (soor). Ныне популярное название кандидамикоз предложено в 1939 г., но до сих пор в иностранной литературе иногда еще применяется в качестве синонима наименование монилиаз (moniliasis).
Кандидамикоз поражает человека в любом возрасте, но главным образом заболевают малые дети, в грудном возрасте, и пожилые и старые люди.
Возрастающее значение кандидамикоза в современной клинике объясняется той причиной, что он из обычного безразличного для человека сапрофита становится опасным патогенным возбудителем при условии нерационального лечебного применения антибиотиков, а именно при злоупотреблении ими, при беспорядочном или длительном употреблении различных антибиотиков и особенно их комбинации, без учета чувствительности к ним основного возбудителя болезни. Чаще всего осложнение („лекарственная болезнь”) вызывается введением в организм чрезмерно больших доз пенициллина, но мы наблюдали тяжелые кандидамикозы и у ослабленных и истощенных больных, с явлениями гипо- и авитаминоза в результате кратковременного лечения и малыми дозами антибиотиков, например в послеоперационном периоде.
Клинически кандидамикоз проявляется весьма разнообразно, так как поражаются многочисленные органы и системы в самых сложных и неповторяемых сочетаниях, а течение болезни также крайне нестандартно. Наиболее диагностически показательны специфические кожные симптомы, поражения слизистых покровов (полости рта, женских половых органов) и висцеральные проявления, особенно ныне хорошо изученные и рентгенологически легочные изменения.
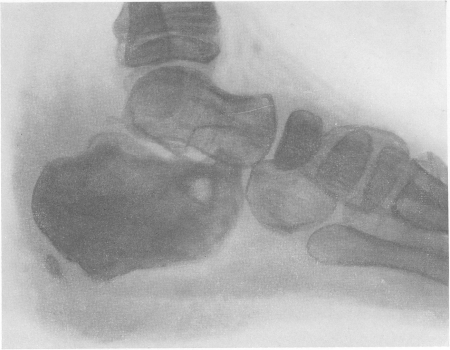
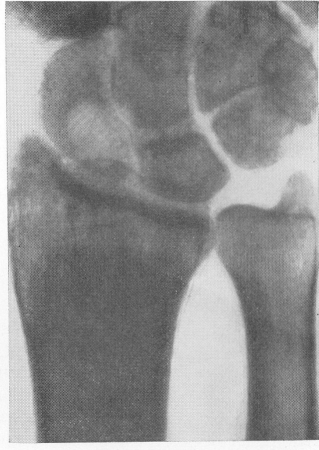
Костная система вовлекается в патологический процесс несомненно лишь в редких случаях, и рентгенологическая картина костного кандидамикоза еще недостаточно изучена. Мы имеем всего два собственных наблюдения над поражениями кандидамикозом костей, безупречно и всесторонне доказанных, вплоть до вскрытия включительно. Первое наблюдение (рис. 253) относится к мужчине 52 лет с деструктивным очагом в ладьевидной кости кисти. Этот очаг имел правильную округлую форму размером 8×12 мм, с весьма четкими контурами. Клинически у больного с шаровидным затемнением в правом легком появилась в области лучезапястного сустава припухлость и нарастающая болезненность. На основании, как нам казалось, весьма веских клинических и рентгенологических данных был поставлен диагноз первичного периферического бронхогенного рака с метастазом в ладьевидную кость, и на вскрытии этот диагноз был безоговорочно подтвержден. Однако гистологический контроль неожиданно показал отсутствие опухолевых элементов во всех органах, и все многочисленные крупные и мелкие шаровидные белые узлы во внутренних органах и в ладьевидной кости оказались состоящими из „войлока” мицелия грибка Candida albicans. Во втором случае (рис. 254) также было сочетание поражения многих органов, но преимущественно легких и позвоночника. Рентгенологически было обнаружено полное разрушение дужки I поясничного позвонка, диагноз кандидамикоза на основании клинико-рентгенологической картины был поставлен уверенно, рекомендованный нами нистатин оказал отличное фунгицидное действие и дал вначале превосходный общетерапевтический эффект.
Однако в дальнейшем, через длительный промежуток времени в несколько лет, наступил кандидамикотический общий сепсис, от которого больной умер.
в) Бластомикоз
Бластомикоз (болезнь Джилкриста — Gilchrist) — это специфическое кожное заболевание гранулематозного характера, которое в редких случаях сочетается с поражениями и костной системы. В коже и подкожной клетчатке, внутренних органах, а также в костях возникают множественные грануляционно-воспалительные инфильтраты, внешне напоминающие в какой-то мере опухолевые утолщения, но склонные к некротическому распаду, нагноению, образованию свищей. Вызывающие бластомикоз патогенные грибки многочисленны и весьма разнообразны, — мы их не будем перечислять. Заболевание начинается как остро, так и первично-хронически. Оно протекает длительно, годами, имеет циклическое развитие, когда периоды ухудшения чередуются с периодами временного улучшения, и по клиническим проявлениям почти совсем не отличается от актиномикоза.
Костные очаги в противовес актиномикозу при бластомикозе чаще всего множественны и рассеянны, имеют гематогенное происхождение, а не возникают обязательно от прямого перехода с мягких тканей по соседству. Фокусы гнездятся преимущественно в длинных трубчатых костях, ребрах, ключице, лопатке с ее отростками, своде черепа, позвоночнике. На рентгенограммах деструктивные очаги, как вообще при остеомикозах, склонны к слиянию и не вызывают реактивного остеосклероза. На поверхности длинных трубчатых костей все же подчас бывают довольно значительные периоститы. Остеопороз обычно отсутствует. Возможно осложнение со стороны суставов.
Рентгенологическая картина бластомикоза, таким образом, лишена каких-либо специфических черт, и точный этиологический диагноз основывается только на микологических данных.
г) Споротрихоз
Споротрихоз — это также прежде всего и преимущественно кожное заболевание. Он насчитывает около 120 видов грибкового возбудителя. Клиническая картина напоминает третичный сифилис и кокцидиоидоз. Распознавание споротрихоза надежно лишь при непременном условии положительных результатов культивирования грибка.
Костные проявления множественны, причем поражаются главным образом плоские кости черепа, челюстей, таза, лопатка, а также ребра. Деструктивные очаги округлы, хорошо очерчены, несмотря на переход друг в друга, располагаются густо. Они кистовидно испещряют кость на большом протяжении, вздувают ее булавовидно или цилиндрически изнутри, так что истонченные контуры становятся волнистыми, полициклически мн.
Рентгенологическая картина сама по себе может приобрести некоторое сходство с множественными раковыми метастазами или миеломными очагами, но она разыгрывается на совершенно ином клиническом фоне — хронического вялого воспалительноинфекционного процесса, что и обеспечивает отличительное распознавание.
д) Кокцидиоидоз
Кокцидиоидоз, или кокцидиоиодные гранулемы костей (кокцидиомикоз костей), — это самостоятельное грибковое заболевание, которое в СССР встречается, по-видимому, очень редко и известно с 1951 г., когда оно было впервые распознано
А. Н. Аравийским, притом в различных и далеко географически разбросанных местах страны. Это опасное заболевание, впервые изученное в 30-х годах в некоторых районах Центральной и Южной Калифорнии и оттуда далеко разносимое. Оно вызывается грибком oidium coccidioides (или coccidioides immitis). Поражаются различные системы человеческого организма, среди которых рентгенологический интерес представляют легкие, кожные и особенно костные проявления. Острые легочные поражения быстро ведут к смерти, большую опасность для жизни представляют и другие локализации, в частности костная. Лечение, даже при использовании антибиотиков, малоэффективно.
В скелете кокцидиоидоз гнездится главным образом в губчатом веществе и вызывает всеете же характерные вообще для остеомикозов деструктивные явления со слабой ответной реакцией. В затяжных случаях развиваются и периоститы. При поражении метафизов и эпифизов вовлекаются в процесс и суставы. Рентгенологическая картина состоит из какого-то среднего производного между туберкулезом и бластомикозом.
В убедительном наблюдении А. Н. Федоровского с сотрудниками у 62-летнего больного, никогда не выезжавшего из Днепропетровской области, был обширный деструктивный процесс в головках плюсневых костей и фалангах стоп, со свищами.
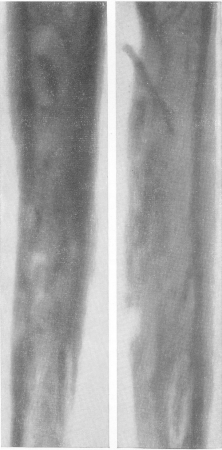
Наше собственное (единственное) наблюдение относится к 20-летней женщине также из Днепропетровской области с вяло протекавшим общим септическим заболеванием, умеренным лейкоцитозом и небольшим ускорением РОЭ, незначительными болями в костях и множественными свищами со стерильным гнойным отделяемым. Клинически были заподозрены хронический остеомиелит, туберкулез и сифилис, которые в дальнейшем исключены. На рентгенограммах (рис. 255) правой плечевой кости обнаружен обширный диафизарный остит с множественными вытянутыми в длину до 3—4 см полостями, содержащими компактные пластинчатые секвестры, и с очень небольшой склеротической и периостальной реакциями.
Такой же деструктивный процесс, но меньших размеров, со значительным периоститом обнаружен и в другой, левой плечевой кости (рис. 256). Левая ключица в своей медиальной половине была значительно утолщена и пронизана рядом густо расположенных кистовидных небольших деструктивных очагов, также с плотными секвестрами (рис. 257). Имелся также центральный очаг разрежения костного вещества в теле IV поясничного позвонка, без склероза и без перехода патологического процесса на межпозвонковые диски. Из свищевого отделяемого при специальном микологическом исследовании были получены диагностически абсолютно показательные сферулы кокцидиоза.
е) Криптококкоз (торулез)
Криптококкоз — один из наиболее редких человеческих микозов. Давно известно, что он способен вызвать менинго-энцефалит. Теперь рентгенологически изучены его легочные и костные проявления. Он вызывается грибком criptococcus nео-formans (hominis), или torula histolytica. По литературным данным, костный криптококкоз протекает относительно доброкачественно, весьма длительно, не дает нагноений, а вызывает характерный желатинозный, слизистый экссудат. Специфические гранулемы будто бы излюбленно локализуются в костных буграх и возвышениях. Рентгенологически он отличается большой разбросанностью в скелете, причем многие очаги выявляются только впервые на снимках, так как они могут протекать без внешних объективных и субъективных клинических симптомов. В остальном рентгенологическая картина наиболее близко подходит к бластомикозу или кокцидиоидозу.
ж) Мадурская болезнь
Мадурская болезнь — mycetoma pedis — упоминается в древней санскритской письменности. В научной медицинской литературе она впервые описана в 1842 г. в городе Мадура в Южной Индии английским врачом Джилл (Gill). Нынешнее общепринятое наименование „мадурская болезнь”, или „мадурская стопа” (лучше „болезнь”, чем „стопа”, так как в исключительно редких случаях пораженной оказывается не стопа, а кисть или другая часть тела), введено в 1846 г. Раньше всегда полагали, что мадурская болезнь встречается только в некоторых областях Индии, но в настоящее время известно, что район распространения этой болезни охватывает широкий пояс тропиков вокруг всего земного шара. В Европе отдельные случаи болезни описаны главным образом на побережье Средиземного моря. В 30-х годах появились первые сообщения советских авторов о мадурской стопе в субтропических районах нашей страны. Наконец, нам удалось доказать, что мадурская болезнь встречается у нас не только в Закавказье и в среднеазиатских республиках, но, бесспорно, и в центральных районах СССР — в Московской, Рязанской, Тульской и других областях. Поэтому мадурская болезнь не может больше рассматриваться как экзотическая болезнь жарких стран.
Мадурская болезнь вызывается, по-видимому, множеством грибков из группы так называемых мадурамикозов. Клинически мадурская нога проявляется крайне характерно тем, что чрезвычайно хронически, в течение многих, подчас десятков лет, стопа в своей средней части без особых болевых ощущений припухает, причем припухлость достигает огромных размеров, становится почти шаровидной. Под плотно инфильтрированной кожей выделяются на глаз и на ощупь плотные бугры, которые время от времени размягчаются, вскрываются наружу, и через свищи выделяются различные плотные окрашенные в разные цвета белые, охряные, красные, но чаще всего пресловутые черные и желтые зерна, которые под микроскопом оказываются грибковыми сплетениями и скоплениями клеточного детрита. Затем эти свищи закрываются, кожа рубцуется, развиваются новые инфильтраты с тем же циклом.
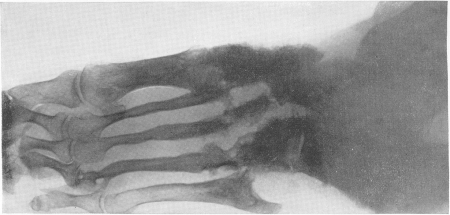
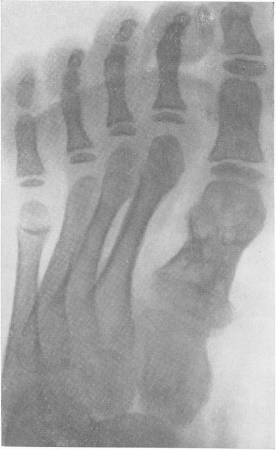
Рис. 258. Мадурская болезнь — мицетома стопы у женщины 31 года с типичной клинической, рентгенологической и микологической картиной. Из свищей, периодически открывавшихся, выделялись желтые зерна.
Процесс остается местноограниченным, на голень не распространяется, вторичная инфекция удивительным образом не происходит, даже регионарные лимфатические узлы не увеличиваются и в отличие от других микозов и остеомикозов со стороны организма в целом нет заметных общих явлений.
Рентгенологическую картину мадурской стопы мы считаем на основании изучения собственных 8 наблюдений и литературных данных чрезвычайно характерной, ничего общего не имеющей с картиной поражения стопы при всех других нозологических формах, в том числе и при актиномикозе. Один лишь взгляд на рентгенограмму достаточен, чтобы поставить диагноз заболевания, разумеется, при условии знакомства с этой болезнью (рис. 258). Эта картина слагается из наличия округлых кистовидных деструктивных очагов, более или менее густо пронизывающих как трубчатые, так и короткие кости стопы, как компактную, так и губчатую костную ткань. Остаются нормальными только фаланги и обычно дистальные концы плюсневых костей, если и не всех. Кости изъедены изнутри и снаружи, крайне истончены, суставные поверхности разъединены, между ними развиваются широкие диастазы. При всем этом глубоком разрушении скелета стопы ее костные элементы удивительным образом все же в основном сохраняют нормальные взаимоотношения, т. е. вся стопа как анатомо-функциональное целое не терпит никакого ущерба. Остеосклероз или периостальные реакции здесь бывают редко, если только нет осложнения остеомиелитом, а последний как раз никем достоверно при мицетоме стопы и не доказан. Об остеопорозе или атрофии костей, равно как об изменениях невротрофического характера в обычном смысле этих понятий, сказать что-нибудь определенное нет возможности, настолько глубоки изменения, которые претерпевает структура скелета стопы из-за основных деструктивных явлений.
Эти обширные рентгенологические изменения важны тем, что полностью опровергают раньше общепринятое мнение о том, что при мадурской болезни основной патологический процесс вообще ограничивается одними только мягкими тканями, а скелет стопы будто бы остается пощаженным. Такой традиционный ошибочный взгляд в старой медицине, еще до рентгенологического изучения этой болезни, очевидно, возник на том основании, что слишком благоприятно протекает вся болезнь и сохраняется опорная функция конечности. Рентгенологическая картина также не оставляет сомнений в том, что патологический процесс распространяется на скелет стопы не гематогенным или лимфогенным путем, а диффузно, без центра поражения в стопе, путем перехода грибковых узлов во многих местах непосредственно из мягких тканей на костный остов стопы.
В публикации совместно с С. А. Свиридовым мы показали, что при мадурской болезни весьма эффективным лечебным средством может оказаться рентгенотерапия.