Salvatore Mangione, M.D.
По мнению немецкого врача, если по грудной клетке, закрытой рубашкой, со стороны, где находится абсцесс, ударить рукой, то раздастся тупой звук, как будто ударили по куску мяса, тогда как если ударить по грудной клетке с противоположной стороны, то раздастся резонирующий звук, как будто ударили в барабан. Однако я все еще сомневаюсь, что эта информация вообще верна.
Tissot SAAD, Avis аи peuple sur sa sante Paris, Didot le Jeune, 1782
В дверь раздался отчаянный и пугающий стук… Существо, представшее взору пораженного клерка, был парень — поразительно жирный парень, который с закрытыми глазами стоял на циновке и как будто спал. Такого жирного парня клерк никогда не видывал даже в странствующих балаганах. Это обстоятельство, а также полное спокойствие и безмятежность парня, столь не вязавшиеся с представлением о человеке, поднявшем такой шум, произвели ошеломляющее впечатление на клерка… Удивительный парень не ответил ни слова, только клюнул носом, и клерку почудилось, будто он похрапывает.
Чарльз Диккенс, Посмертные записки Пикквикского клуба.
ОБЗОР ТРАДИЦИОННЫХ ПРЕДСТАВЛЕНИЙ
Осмотр, пальпация и перкуссия — основы физического обследования. Метод перкуссии на 15 лет старше Соединенных Штатов Америки. Его предложил сын немецкого трактирщика, которому пришло в голову сравнить грудную клетку пациентов с бочками, наполненными вином (Австрийский врач Леопольд Иосиф Ауэнбругер (1722-1809), опубликовавший в 1761 г. на латинском языке трактат «Invcntum novum ex percussions thoracia humani ut signo abstrusos interni pectovis morbos detendi» («Новое открытие, позволяющее на основании выстукивания грудной клетки обнаруживать скрытые грудные болезни»). Почти 50 лет спустя, в 1808 г., личный врач Наполеона I Жан Корвизар перевел книгу Л.Ауэнбругера на французский язык, после чего метод выстукивания получил широкое признание. — Прим. ред.). Хотя пальпация предложена много лет назад, она до настоящего времени остается важным методом обследования. Правильные осмотр, пальпация и перкуссия больного могут дать важнейшую диагностическую информацию. Обычно для диагностики легочных заболеваний у постели больного приходится применять все три эти метода обследования.
1. Каковы основные этапы обследования грудной клетки?
Они идентичны обследованию любых других частей тела:
- осмотр;
- пальпация;
- перкуссия;
- аускультация;
- размышление.
Последний (по порядку, но не по значению) компонент был добавлен Уильямом Ослером и касается осмысления данных, полученных при первых четырех этапах обследования. Осмысление для него имело столь большое значение, что оказалось отражено па многих портретах, где сэр Уильям Ослер стоит у постели больного в глубокой задумчивости. По мере угасания традиции обходов, обычай размышлять у постели больного особенно пострадал — одна из последних потерь в бесконечной битве между наукой и искусством за душу медицины.
На заметку. При заболеваниях легких установить диагноз у постели больного только по данным аускультации (безусловно, очень важным для диагностики) обычно не удается; для этого приходится провести полное объективное обследование. С другой стороны, при заболеваниях сердца для диагностики часто бывает достаточно только аускультации.
ОСМОТР
2. Какие данные можно получить при осмотре?
- Осмотр больного позволяет оценить жизненно важные показатели деятельности системы дыхания, в том числе характер дыхания и его три основных компонента:
- частоту;
- глубину;
- ритм.
Каждый их них может нарушаться, и каждый можно оценить, просто наблюдая больного во время беседы.
- Осмотр больного еще до того, как он разденется, позволяет также выявить возможные нарушения механики дыхания. Чаще всего на это указывают нарушения морфологии грудной клетки или компенсаторные изменения позы, которые должны облегчить работу системы дыхания. Например, при хронических обструктивных заболеваниях легких (ХОЗЛ) больные стараются принять положение сидя и наклонившись вперед, чтобы легче было напрягать дополнительные дыхательные мышцы и чтобы сила их сокращения была больше. Больные наклоняются до такой степени, что опираются локтями на бедра. Длительное надавливание локтями приводит к образованию на бедрах чуть выше колен участков пигментированной омозолелости (симптом Даля (Dahl)).
- При ХОЗЛ выдох часто происходит с участием дополнительных экспираторных мышц (внутренних межреберных). При этом больной часто выдыхает воздух через плотно сжатые губы, что помогает поддерживать в дыхательных путях достаточно высокое давление, чтобы не развился бронхиолоальвеолярный коллапс. При внимательном осмотре удается выявить также своеобразное «лицо курильщика» (см. главу О и пятна никотина на пальцах рук пациента, что позволяет установить факт курения еще до начала сбора анамнеза.
Нарушения дыхания
3. Каковы нарушения частоты дыхания (ЧД)?
Это увеличение и уменьшение ЧД. В норме у взрослых ЧД составляет 10-19 вдохов/мин. Более высокую ЧД называют тахипноэ, более низкую — брадипноэ.
4. Может ли тахипноэ наблюдаться в норме?
И да, и нет. ЧД, равная или превышающая 20 вдохов/мин, иногда выявляется у пожилых больных, страдающих хронической патологией, однако вне периодов обострения.
5. В чем состоит клиническое значение тахипноэ?
Тахипноэ свидетельствует об умеренном или тяжелом поражении сердечно-дыхательной системы, требующем компенсаторного увеличения работы дыхания. Клинически более важным, чем наличие тахипноэ, представляется его отсутствие, потому что увеличение частоты дыхания так часто встречается при заболеваниях органов грудной клетки, что почти не имеет дифференциально-диагностического значения. Наоборот, отсутствие тахипноэ часто заставляет пересматривать диагноз. Например, при тромбоэмболии легочной артерии тахипноэ встречается очень часто (92% случаев), поэтому в его отсутствие этот диагноз становится гораздо менее вероятным. С другой стороны, при «остром животе» тахипноэ заставляет врача искать патологический процесс не ниже, а выше диафрагмы.
6. Каково клиническое значение брадипноэ?
Брадипноэ обычно наблюдается при гипотиреозе; оно может также отмечаться при заболеваниях центральной нервной системы и при приеме наркотиков и седативных препаратов.
7. Что такое «дыхание через сжатые губы (pursed-lips)»?
Это особый способ дыхания, часто наблюдающийся при обструктивных заболеваниях легких, в основном при эмфиземе. Эластичность легких при этом снижена, а воздушность альвеол повышена, и поэтому велик риск преждевременного экспираторного закрытия дыхательных путей и формирования т.н. «воздушной ловушки». Выдыхая через сжатые губы, больные стремятся увеличить сопротивление выдоху, чтобы повысить давление в дыхательных путях по типу ауто-ПДКВ (положительного давления в конце выдоха) и предотвратить экспираторное закрытие дыхательных путей. Этот способ дыхания часто сопровождается определенными дыхательными шумами — свистящим дыханием или шумным выдохом (см. рис. 13.1).
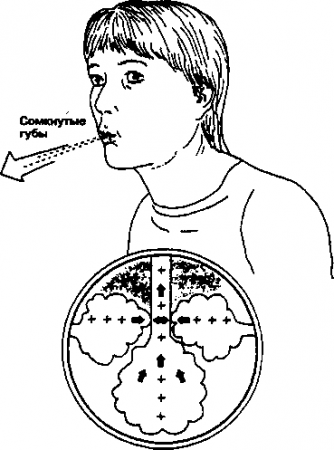
Рис. 13.1. Дыхание через сомкнутые губы при ХОЗЛ и его влияние на легкие. Благодаря тому, что губы при выдохе сомкнуты, давление воздуха оказывается повышенным, и мелкие бронхи не закрываются (Приводится с разрешения из: НШе gass Е.А., Sadowsky H.S. (eds): Essentials of Cardiopulmonary Physical Therapy. Philadelphia, W.B. Saunders, 1994)
8. Что такое «предсмертные хрипы» (rale de la mort)?
Этот своеобразный «булькающий» звук, образующийся при неспособности дыхательных путей выделять секрет, появляется при терминальных состояниях. Буквально этот термин переводится с французского как «грохот смерти» (от франц. rale —грохот). Этот весьма неприятный звук, несомненно, свидетельствует о вовлечении органов дыхания в каскад терминальных изменений внутренних органов и часто оказывается предвестником смерти больного. Ему уделено важное место в классификации патологических дыхательных шумов, предложенной Лаэннеком (см. главу 14). Лаэннека очень смущало эмоциональное влияние слова хрипы, поэтому он предпочитал у постели больного применять политически более корректный латинский термин rhonchus. Впоследствии это породило огромную и до сих пор неуменьшающуюся терминологическую путаницу.
9. Каковы важнейшие нарушения глубины дыхания?
- Гиперпноэ проявляется повышением не только ЧД, но также и дыхательного объема (ДО). Другими словами, гиперпноэ — это быстрое и глубокое дыхание. Его классический вариант описан Куссмаулем у больных с метаболическим ацидозом (первичный диабетический кетоацидоз), у которых гипервентиляция развивается, чтобы скомпенсировать изменения pH. Дыхание Куссмауля — признак не только диабетического кетоацидоза, но и любых других ацидозов с недостаточностью анионов, причины которых можно запомнить по забавной аббревиатуре MAKE UP а List: отравление метанолом, аспирином; кетоацидоз, интоксикация этиленгликолем (ethylene), уремия (uremia), отравление паральдегидом, лактоацидоз.
- Гипопноэ характеризуется поверхностным дыханием. Обычно оно служит предвестником дыхательной недостаточности или является проявлением гиповеитиляции тучных (синдрома Пиквика).
- Апноэ — это отсутствие дыхания в течение, по крайней мере, 20 секунд у бодрствующего человека и 30 секунд у спящего. Оно часто наблюдается при нервно-мышечных заболеваниях (центральное апноэ) или при обструкции дыхательных путей в быструю фазу сна (с движениями глазных яблок — REM фазу) — обструктивное ночное апноэ. Какой бы причиной ни было вызвано апноэ, оно является конечным этапом дыхательной недостаточности.
10. Кем был Куссмауль?
Адольф Куссмауль (1822-1902) был выпускником университетов Гейдельберга и Вюрцбурга (где он учился под руководством Вирхова и работал хирургом в армии). Он впервые описал узелковый периартериит и прогрессирующий бульбарный паралич. Кроме того, он внедрил в медицинскую практику плевральную пункцию и перитонеальный лаваж. Его именем назван не только определенный тип нарушения дыхания, но и симптом — увеличение давления в яремной вене на вдохе при стенозе трехстворчатого клапана, констриктивном перикардите и ХОЗЛ. Педантичный и пунктуальный, он прославился замечанием, что никто из известных ему врачей не умеет грамотно писать по-немецки.
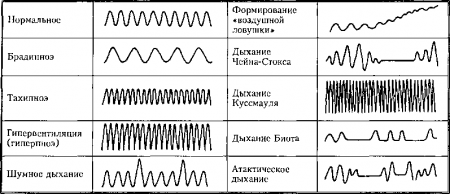
Рис. 13.2. Виды дыхания. По горизонтальной оси отложена относительная частота дыхания; по вертикальной — глубина дыхания. (Приводится с разрешения из: Seidel Н.М., Ball J.W., Bains J.E., Benedict G.W.: Mosby’s Guide to Physical Examination, 3rd ed. St. Louis, Mosby, 1995)
11. Каковы основные нарушения ритма дыхания? Каково их значение?
Нарушения ритма дыхания обычно происходят вследствие нарушения регуляции деятельности дыхательных мышц нервной системой. Их важно распознавать, поскольку это помогает выявить локализацию неврологического поражения. Если расположить центры регуляции процесса дыхания сверху вниз в рострока-удалыюм направлении, то нарушения при их поражении будут развиваться в следующем порядке:
- Дыхание Чейн-Стокса.
- Дыхание Биота.
- Апнеистическое дыхание.
- Центральная гипервентиляция.
- Атактическое (агональное) дыхание.
12. Что такое ортопноэ?
Буквально это слово обозначает дыхание стоя (от греч. orthos -стоя и рпео —дыхание). Ортопноэ характеризуется появлением или усилением затрудненного дыхания в положении лежа и исчезающем в положении сидя. Чаще всего оно наблюдается при застойной сердечной недостаточности (главным образом левожелудочковой). В положении сидя кровь перераспределяется в инжерасположенные области тела, что приводит к уменьшению венозного возврата и снижению преднагрузки на правый и левый желудочки. Следовательно, ортопноэ — это быстрый и эффективный механизм устранения застоя крови в малом круге кровообращения, «флеботомия для бедных». Течение длительной левожелудочковой недостаточности с наличием ортопноэ может осложниться присоединением нравожелудочковой недостаточности. При этом «разгрузится» левый желудочек, уменьшится застой в малом круге кровообращения и больному станет легче дышать лежа, чем сидя или стоя.
13. Могут ли заболевания легких вызывать ортопноэ?
И да, и нет. Хотя обычно (более чем в 95% случаев) ортопноэ развивается при заболеваниях сердца, оно также может наблюдаться при двустороннем поражении верхушек легких, обычно при образовании булл. В положении сидя у этих больных улучшается перфузия нижних отделов легких согласно законам гравитации. Поскольку непораженные нижние отделы лучше вентилируются, то позиция «сидя» улучшает вентиляционно-перфузионные соотношения и газообмен в легких. Это в свою очередь приводит к уменьшению одышки.
При ХОЗЛ (при которых в верхушках легких часто образуются буллы) в положении сидя улучшается не только газообмен, но также и механика дыхания, поскольку увеличивается растяжение дополнительной дыхательной мускулатуры. Поэтому больные с ХОЗЛ чаще дышат лучше, когда они сидят вертикально или наклонившись вперед. Больные бессознательно выбирают положение, при котором им удается упереться предплечьями, зафиксировать плечи и шейные мышцы, и тем самым облегчить работу дыхательных мышц. В этом положении больные сидят, либо обхватив руками край кровати, либо опершись руками на бедра (симптом Даля, см. вопрос 2).
Ортопноэ также позволяет оцепить тяжесть бронхиальной астмы. Если этот симптом выявляется при первичном обследовании в отделении скорой помощи, его считают неблагоприятным прогностическим признаком. Если больные не могут лечь горизонтально, это означает ухудшение функции легких и диктует необходимость срочной госпитализации. То же самое касается потливости. Оба эти симптомы были описаны Бреннером при приступе астмы и отражают научно обоснованное подтверждение старой истины, что «если больной плохо выглядит (то есть потеет и может только сидеть), его дела плохи».
14. Что такое ПНО?
ПНО — пароксизмальная ночная одышка, т.е. приступ (пароксизм) остро возникающей одышки (Точнес — «приступ удушья» (астмы). — Прим. ред.), развивающийся ночью, обычно через одип-два часа после засыпания. Больной просыпается, садится в постели, спускает ноги с кровати, обычно открывает окно, чтобы воздух в комнате стал свежее, и через несколько минут чувствует себя лучше и опять может заснуть.
Причина этого улучшения самочувствия, конечно, не свежий прохладный воздух (хотя он, как показали исследования, тоже может приносить облегчение при заболеваниях сердца и легких), а принятие положения сидя. При вертикальном положении значительно снижается венозный возврат, тем самым уменьшается давление в капиллярах легких и легочный застой. Следовательно, ПНО — это симптом левожелудочковой сердечной недостаточности, но может, как и ортопноэ, встречаться также при заболеваниях легких (обычно при буллезном поражении верхушек). При усаживании и наклоне вперед у таких больных улучшаются кровоснабжение базальных отделов легких и механические показатели функции легких.
15. Что такое платипноэ?
Платипноэ, в отличие от ортопноэ, буквально переводится как дыхание лежа (от греческих слов platy — плоско и рпео — дышать). Платипноэ — это затруднение дыхания при вертикальном положении тела; оно исчезает в положении лежа на спине, и больные чувствуют себя лучше. Платипноэ часто сочетается с ортодеоксией, т.е. с ухудшением насыщения гемоглобина кислородом при вертикальном положении тела.
16. Каковы причины платипноэ?
В отличие от ортопноэ, причиной платипноэ обычно бывает не заболевание сердца, а двустороннее поражение легких, чаще нижних долей. Вертикальное положение увеличивает кровоснабжение нижних долей и тем самым ухудшает вентиляционно-перфузионное соотношение (V/Q). В результате развиваются ортодеоксия и одышка. Наоборот, в положении лежа соотношение V/Q улучшается, и одышка исчезает.
Платипноэ встречается при множественной рецидивирующей эмболии легких (при которой действие силы тяжести способствует поражению преимущественно базальных отделов легких), а также при плевральном выпоте и двусторонней нижнедолевой пневмонии (в обоих случаях накопление жидкости в нижних отделах легких приводит к двустороннему нижнедолевому ателектазу). Платипноэ может развиваться при циррозе печени (вследствие двустороннего нижнедолевого артериовенозного шунтирования) и при дефекте межпредсердной перегородки. В последнем случае для появления платипноэ должно также повыситься давление в сосудах легких, причиной чего может быть резекция легких (лобэктомия, пневмонэктомия) или плевральный выпот. В этом случае повышение давления в сосудах легких приводит к увеличению шунтирования крови справа налево и усилению одышки. При вертикальном положении тела шунтирование облегчается, поскольку кровь в полости предсердия перераспределяется к межпредсердной перегородке. Положение лежа оказывает противоположное действие.
17. Что такое трепопноэ?
Буквально трепопноэ означает «дыхание, изменяющееся при поворотах тела» (от греч. trepo — повернутый, закрученный и рпео — дыхание). При этом состоянии больной не может ни лежать на спине, ни сидеть; он предпочитает лежать на боку.
18. Что означает «лежа на здоровом боку»?
«На здоровом боку» означает, что больному легче дышать, когда он лежит на этом боку, и интактное легкое (при одностороннем поражении легких) находится внизу. При этом улучшается его кровоснабжение, увеличивается соотношение V/Q и оксигенация, облегчается дыхание.
19. При каких заболеваниях больной будет лежать на -«здоровом боку»-?
Все эти заболевания с поражением одного легкого. Классический пример — односторонний коллапс легкого, обусловленный эндобронхиальной обструкцией или массивным плевральным выпотом, сдавливающим легкое снаружи. В обоих случаях самочувствие больного и оксигенация крови лучше при положении лежа на «здоровом боку». Однако при односторонних пневмониях или геморрагических поражениях легких, когда гной или кровь могут затекать из пораженного легкого в здоровое, вынужденное положение лежа на здоровом боку является очень опасным. При таких заболеваниях больным следует лежать на «больном» боку. В этих случаях предотвратить инфицирование непораженного легкого важнее, чем улучшить оксигенацию. Наконец, у маленьких детей с односторонним поражением легких лежание на здоровом боку ие только не обеспечивает физиологического эффекта, но и вредно.
20. Что такое «дыхательная альтернация» и «абдоминальный парадокс»?
Это нарушения функции дыхательного насоса, которым свойственны мышечная слабость и утомляемость, в основном диафрагмы, а также межреберных мышц. В норме при вдохе поднимаются как грудная клетка, так и живот (вследствие расширения легких и сокращения диафрагмы, смещающей содержимое брюшной полости книзу). Наоборот, парадоксальное дыхание (абдоминальный парадокс) состоит в том, что при вдохе живот не поднимается, а, наоборот, втягивается. Оба типа дыхания можно выявить при осмотре. Лучше, однако, оценить характер движения грудной клетки и передней брюшной стенки, положив одну ладонь на грудь, а другую на живот. При этом определяется их качелеобразное движение.
21. Можно ли при осмотре установить асимметрию дыхательных движений грудной клетки?
Да, но лучше оценивать ее пальпаторно (см. ниже). Несинхронность и асимметрия дыхательных движений половин грудной клетки развиваются при многих заболеваниях легких, например, при ателектазе, тяжелой пневмонии, плевральном выпоте. Однако чтобы это различие стало заметно при осмотре, поражение должно быть очень значительным (выраженный пневмоторакс, полный коллапс легкого, массивный плевральный выпот). Длительный коллапс легкого может даже вызывать нарушение изгибов позвоночника — сколиоз в сторону поражения.
На заметку. Чтобы легче выявить несинхронность и асимметричность дыхательных движений при осмотре, следует попросить больного сделать глубокий вдох, оценивая при этом запаздывание одной из половин грудной клетки. При спокойном дыхании такое запаздывание незаметно.
Морфологические изменения грудной клетки
22. Какие данные о грудной клетке необходимо получить при осмотре?
Морфологическое строение грудной клетки и ее трех основных компонентов: 1) позвоночника; 2) ребер; 3) грудины. Часть этих данных можно получить при сборе анамнеза, даже не прося больного раздеться.
23. Каковы основные изменения грудной клетки?
Они различны при поражении позвоночника, грудины и ребер. Часто поражение затрагивает несколько компонентов грудной клетки.
- При поражении позвоночника патологические изменения развиваются в сагиттальной или во фронтальной плоскости (см. ниже).
- Поражение грудины может проявляться «килевидной» (рахитической) или «воронкообразной» грудной клеткой. Обе эти аномалии значительно изменяют механику дыхания, а, следовательно, и функцию легких.
- «Килевидная» грудная клетка (pectus carinatum) — это уплощение грудной клетки с уменьшением поперечного размера; при этом грудина выдается вперед, как киль корабля (от лат. carina). Хотя эта аномалия развивается при ряде заболеваний (рахит, акромегалия, синдром Марфана), чаще всего она бывает семейной или спорадической.
- Воронкообразная грудная клетка (pectus excavatum) — противоположность «килевидпой». При этой аномалии мечевидный отросток смещается кзади образуя воронку в нижней части грудной клетки (от лат. pectus excavatum, что означает «впалая грудь» см. рис. 13.3). Воронкообразная грудная клетка может встречаться как аномалия развития или в рамках других заболеваний (рахита, синдромов Марфана или Нунана). Втяжение дистальной части грудины может механически ограничивать сокращения сердца, вызывая аритмии или даже пролапс митрального клапана.
- При поражении ребер могут нарушаться угол их наклона и их форма (см. ниже).

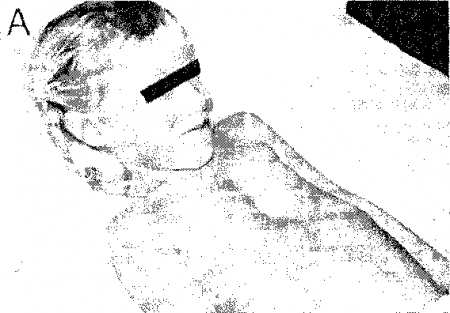
Рисунок 13.3. Воронкообразная (А) н «килсиид-ная» (Б) форма грудной клетки. (Приводится с разрешения из: James E.G., Corry R.J., Perry J.F.: Principles of Basic Surgical Practice. Philadelphia, Hanley & Belfus, 1987)
24. Какие изменения позвоночника можно выявить при осмотре?
- Нарушения в сагиттальной плоскости: увеличеиие выпуклости (лордоз) и/или вогнутости (кифоз). Оба нарушения могут встречаться у одного и того же больного.
- Нарушения во фронтальной плоскости: обычно изгибы позвоночника вбок (сколиоз; этим словом греки называли искривление; см. рис. 13.4). В зависимости от причины сколиоз может состоять только из одного изгиба, либо к нему присоединяется вторичный, компенсаторный изгиб. Сколиоз может быть фиксированным (в результате деформации мышц и/или костей) или подвижным (при несимметричном мышечном сокращении).
В большинстве случаев кифоз, лордоз и сколиоз обнаруживаются у больного одновременно.
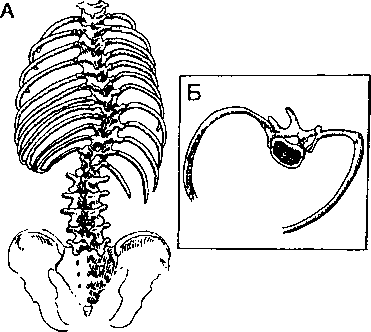
Рис. 13.4. Искривление позвоночника и ребер при сколиозе; видны изгиб вбок и ротация позвоночника. (Приводится с разрешения из: Schidlow D.V., Smith D.S.: A Practical Guide to Pediatric Respiratory Diseases. Philadelphia, Hanley & Belfus, 1994)
25. Каковы последствия развития аномалий позвоночника?
В некоторых случаях очень значительны. При достаточной выраженности любая из перечисленных аномалий может вызвать нарушения механики дыхания в такой степени, что вентиляция значительно ухудшится. Развивающееся при этом несоответствие V/Q приведет к гипоксемии, легочной гипертонии и правосторонней застойной сердечной недостаточности. Кифосколиоз (сочетание кифоза со сколиозом), например, может вызывать развитие легочного сердца.
26. Как часто встречается кифосколиоз?
Очень часто — и все чаще по мере старения населения и увеличения заболеваемости остеопорозом. Выявляемость деформаций позвоночника в США составляет от 1 на 10 000 населения (значительно выраженные аномалии) до 1 на 1000 населения (аномалии небольшой выраженности). В результате в клиниках можно нередко встретить очаровательных, маленького роста пожилых больных (чаще — старушек) с легочным сердцем, причиной которого является значительная деформация позвоночника. Благочестивые американские врачи ласково называют их «крендельками» и «сушечками» (pretzel ladies).
27. Каковы наиболее частые причины кифосколиоза?
- Идиопатический
- Нервно-мышечный
- Мышечная дистрофия
- Полиомиелит
- Церебральный паралич
- Наследственная атаксия Фридрайха (Friedreich)
- Вертебральный
- Остеопороз
- Остеомаляция
- Витамин D-резистентный рахит
- Туберкулезный спондилит
- Нейрофиброматоз
Заболевания соединительной ткани Изменения грудной клетки
- Синдром Марфана
- Торакопластика
- Синдром Элерса-Данло (Ehler —Danlos)
- Эмпиема
- Синдром Моркио (Morquio)
28. Что такое горб?
Gibbus — латинское слово, означающее горб. Так называется деформация с образованием выраженного, напоминающего угол, участка позвоночника, вершина которого направлена назад. В медицинской терминологии горбун — больной с выраженным кифозом.
29. Насколько аномалии грудной клетки клинически значимы?
Весьма значимы. Анатомические нарушения в одном или нескольких участках грудной клетки могут вызывать гиповентиляцию отдельных участков легких. Вследствие этого в легких может развиваться локальная вазоконстрикция. Выраженная ва-зоконстрикция приводит к появлению легочной гипертензии и легочного сердца.
На заметку. Аномалии грудной клетки — одна из немногих причин, ведущих к развитию легочного сердца у больных с интактными легкими. Другими причинами являются гиповентиляция при ожирении и ночное апноэ.
30. Какие аномалии ребер можно выявить при осмотре?
- Угол наклона ребер в норме примерно равен 45°С. При эмфиземе или во время астматического статуса ребра могут принимать более горизонтальное положение. Деформация ребер может быть настолько велика, что переднезадний размер грудной клетки становится почти равен ее поперечному размеру. Такую грудную клетку называют бочкообразной. Достоверным этот симптом бывает приблизительно в 70% случаев. Причиной тому может быть часто встречающееся у больных с эмфиземой истощение с уплощением живота и патологическим уменьшением переднезаднего размера, что создает иллюзию увеличения поперечного размера грудной клетки. Горизонтальное расположение ребер может затруднять дыхание, вследствие чего вентиляция становится менее эффективной.
- Поверхность ребер может значительно деформироваться в результате утолщения их костно-хрящевого соединения . Деформации такого типа называются «рахитические четки», поскольку они часто развиваются при рахите и напоминают два ряда бус. Другой типичной деформацией ребер, встречающейся при рахите, является углубление в виде борозды, идущей от мечевидного отростка к подмышечным впадинам. Впервые эта аномалия была описана в 1798 году английским терапевтом Эдвином Харрисоном (Harrison) и называется поэтому бороздой Харрисона (см. ниже).
31. Можно ли при клиническом обследовании достаточно полно оценить кифосколиоз?
Нет. При клиническом обследовании допустимо распознавание кифосколиоза, но нет возможности оценить его выраженность и тяжесть вызываемых им нарушений. Последнее возможно с помощью рентгенографии грудной клетки и определения характеризующего сколиоз угла Кобба (Cobb). На фронтальной рентгенограмме проводятся две линии, одна из которых параллельна верхнему краю тела верхнего позвонка, другая — нижнему краю тела нижнего позвонка, образующих сколиотический изгиб. Угол определяют в точке пересечения линий, проведенных перпендикулярно исходным (рис. 13.5). Угол Кобба > 100° свидетельствует о значительной деформации и служит прогностическим показателем риска развития легочной гипертензии и дыхательной недостаточности.
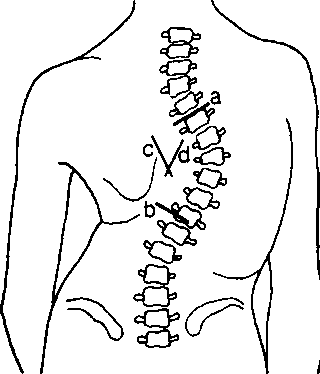
Рис. 13.5. Методика определения угла Кобба (Приводится с разрешения из: Staheli L.T.: Pediatric Orthopaedic Secrets, Philadelphia, Hanley & Belfus, 1998)
32. Почему так важно оценивать характеристики поверхности грудной клетки?
Для выявления некоторых заболеваний. Важно оценивать как кожу, так и поверхность грудной клетки. При этом можно получить следующие данные:
- Цвет кожи позволяет выявить больных с неэффективной оксигенацией и/или вентиляцией. Показателем гиповентиляции или неэффективной вентиляции служит цианоз, а бледность, потливость и возбуждение больного указывают на неэффективную оксигенацию. Увеличение уровня углекислого газа в крови оказывает депрессивное влияние, а снижение уровня кислорода — стрессорное.
- При нарушении функции легких, сопровождающемся гиперкапнией, возможно выявление астериксис (хлопающий тремор) и «барабанных палочек» (булавовидное утолщение концевых фаланг пальцев руки). «Барабанные палочки» появляются не только при заболеваниях легких, но также при многих хронических воспалительных заболеваниях других органов (см. главу 23). Этот симптом описан при инфекционном эндокардите, абсцессе легких, бронхоэктати-ческой болезни и даже при амилоидозе. Кроме того, его выявляли при хронических воспалительных заболеваниях кишечника, в частности, при болезни Крона и язвенном колите. Хотя симптом описан при гиперкапнии (при хроническом бронхите), он не является признаком эмфиземы. «Барабанные палочки» выявляются также при гипоксемии вследствие кардиогенного или внутрилегочного шунтирования крови; при дисбалансе половых гормонов в рамках беременности либо при циррозе. Наконец, утолщение концевых фаланг пальцев может сопровождать рак легких.
- Гиперпигментация грудной клетки с четким кожным рисунком и множественными телеангиэктазиями часто сопровождается очагами гипер- и гипопигментации и участками витилиго. При этом часто выявляются аномалии кистей рук и пальцев, а также тугое уплотнение кожи вокруг рта, затрудняющее его открытие. Все это признаки склеродермии; их важно выявлять, поскольку они часто свидетельствуют о тяжелых поражениях легких, например, о васкулите с легочной гипертензией и легочным сердцем.
33. Какие данные можно получить при осмотре шеи?
Довольно важные. Осмотр шеи входит в схему обследования грудной клетки; его следует проводить у всех больных, обследуемых по поводу заболеваний легких.
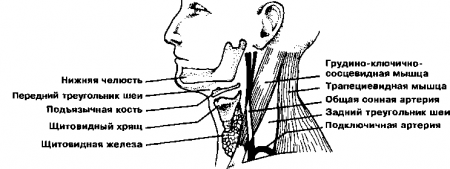
Рис. 13.6. Анатомическое строение поверхностных образований боковой поверхности шеи. (Приводится с разрешения из: James Е.С., Corry R.J., Perry J.F.: Principles of Basic Surgical Practice, Philadelphia, Hanley & Belfus, 1987)
Вначале следует определить, участвуют ли в акте дыхания вспомогательные дыхательные мышцы (лестничные, грудино-ключично-сосцевидные, трапециевидные) и не гипертрофированы ли они. Гипертрофия служит важным симптомом повышенной работы системы дыхания, которая часто отмечается при хронических заболеваниях легких. Вначале гипертрофируются лестничные мышцы, затем грудино-ключично-сосцевидные. Гипертрофия обеих пар мышц приводит к образованию втяжений.
Сокращение грудинно-ключично-сосцевидных мышц при вдохе приводит к смещению ключицы кверху. Смещение ее вверх на 5 мм — ценный симптом тяжелой обструктивной болезни легких. Показано, что при обострении астмы смещение ключицы коррелирует с выраженностью бронхообструкции. Клинически оно выявляется при уменьшении объема форсированного выдоха за 1 секунду (ОФВ^) ниже 1 л. При значительных перепадах внутригрудного давления, в частности, при ХОЗЛ, наблюдается также втяжение на вдохе надгрудинной и падключичиых ямок. Механизм втяжения аналогичен тому, который обусловливает западение межреберных промежутков.
Наконец, следует оцепить состояние шейных вен. Расширение шейных вен может наблюдаться при синдроме верхней полой вены и часто сочетается с отечностью лица, шеи, плеч и даже кистей рук. Расширение шейных вен отмечается также при правожелудочковой или бивентрикулярной сердечной недостаточности и может усиливаться при надавливании па переднюю брюшную стенку (гепато-югулярный рефлюкс). Увеличение венозного кровенаполнения па выдохе свидетельствует о повышении внутригрудного давления, поэтому его выявляют при ХОЗЛ. Наоборот, повышение венозного кровенаполнения на вдохе указывает па нарушение кровенаполнения правого желудочка, поэтому наблюдается при обструкции верхней полой вены, стенозе трехстворчатого клапана, констриктивном перикардите и при легочной гипертензии (симптом Куссмауля).
34. Какую информацию дает остальная часть осмотра грудной клетки?
- Локальное выбухание межреберных промежутков при выдохе наблюдается при пневмотораксе. Диффузное выбухание при выдохе свидетельствует об обструктивных заболеваниях легких. Локальное втяжение на вдохе наблюдается при очаговой обструкции дыхательных путей. Диффузное втяжение развивается при обструкции верхних дыхательных путей.
- На передней грудной стенке при обструкции верхней или нижней полой вены могут выявляться участки коллатерального кровообращения. Нарушение венозного возврата приводит к образованию коллатеральных сосудов, направленных краниально или каудально.
- Поражение опоясывающим лишаем, располагающееся в пределах одного дерматома.
- У больных с одной из форм эмпиемы, empyema necessitatis, гной выделяется через грудную стенку, вызывая образование подкожных абсцессов с последующим их вскрытием. При этом на коже грудной клетки появляются фистулы. Такое дренирование может облегчать состояние больных, устраняя анаэробную инфекцию и часто обеспечивая спонтанную ремиссию эмпиемы.
- Положение тела больного (например, облигатное ортопноэ; см. выше).
- Движения крыльев носа (на вдохе — кнаружи) указывают на дыхательную недостаточность.
- Дыхание через плотно сжатые губы (см. выше).
- Наконец, на всем протяжении осмотра врач должен наблюдать, есть ли у больного кашель, одышка или любая боль, связанная с кашлем, икотой или дыханием.
ПАЛЬПАЦИЯ
35. Каковы основные этапы пальпации грудной клетки?
- Пальпация трахеи.
- Оценка проведения голосового дрожания.
- Оценка объема дыхательных движений обеих половин грудной клетки; его возможной асимметрии и асинхронии.
36. В чем заключается клиническое значение пальпации?
- Для дополнения данных, полученных при осмотре, их подтверждения или опровержения, в основном при пальпации трахеи и оценке движений грудной клетки. Оба эти метода обследования дают важную информацию об анатомических особенностях легких и движениях грудной клетки.
- Для получения новой информации о паренхиме легких и о плевре, в основном с помощью оценки голосового дрожания.
37. Что нужно оценить при пальпации трахеи?
Ее смещение и подвижность.
38. Как оценивают смещение трахеи?
Больной сидит, наклонившись вперед и запрокинув голову. Врач устанавливает мизинец в углубление между медиальным краем грудино-ключично-сосцевидной мышцы и латеральной частью трахеи. Там находится небольшой карман, который можно легко нащупать кончиком пальца. В норме расположение этих карманов справа и слева симметрично. При асимметрии (то есть если карман с одной стороны больше, чем с другой) диагностируют смещение трахеи. Более мелкий карман слева означает, что трахея смещена влево, и наоборот (см. рис. 13.7).
39. Каковы причины смещения трахеи?
Две основные причины следующие: 1) увеличение объема противолежащего легкого; 2) уменьшение объема легкого, расположенного на стороне смещения. Уменьшение объема обычно обусловлено ателектазом, а увеличение — пневмотораксом, массивным плевральным выпотом, значительным уплотнением ткани легкого. В большинстве случаев причину смещения трахеи без проведения других этапов обследования грудной клетки установить невозможно.
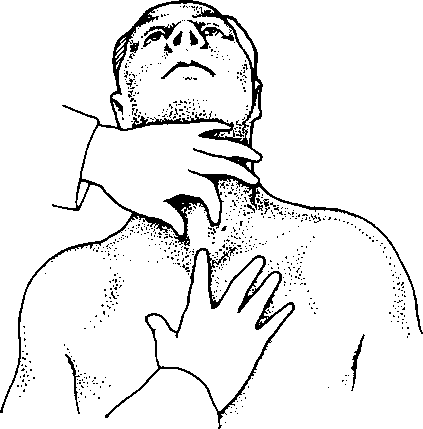
Рис. 13.7. Пальпация трахеи (ее смещения). (Приводится с разрешения из: James Е.С., Corry R.J., Perry J.F.: Principles of Basic Surgical Practice. Philadelphia, Hanley & Belfus, 1987)
40. Как оценить подвижность трахеи?
- Спонтанная подвижность состоит в рострокаудальном смещении трахеи синхронно с сердечным сокращением (симптом Оливера). Обычно этот симптом свидетельствует об аневризме дуги аорты, перегибающейся через левый главный бронх и смещающей бронхиальное дерево книзу при каждом сокращении сердца.
- Индуцированная подвижность состоит из смещения трахеи в сторону, чтобы оцепить ее действительную способность к смещению. Ригидная и фиксированная трахея свидетельствует о фиброзе верхнего средостения, часто являющемся следствием медиастинита, но также может быть заметна у больных с карциноматозом.
41. Каково значение смещения трахеи книзу на вдохе?
Смещение трахеи на вдохе книзу (симптом Кэмпбелла (Campbell)) обычно свидетельствует о хронической обструкции дыхательных путей. Лучше всего его выявлять, поместив во время вдоха копчик указательного пальца на щитовидный хрящ. Симптом Кэмпбелла четко коррелирует с тяжестью обструкции дыхательных путей и продолжительностью заболевания, но он неспецифичен для ХОЗЛ. Кроме того, он может развиваться при остром респираторном дистресс-синдроме.
42. Что такое голосовое дрожание?
Голосовое дрожание (ГД) — по-латыни называемое fremitus — это пальпируемая вибрация грудной стенки, обусловленная проведением к ней голоса обследуемого. ГД можно определить, помещая кисть руки на различные участки грудной стенки и пальпируя вибрацию, образующуюся при разговоре пациента. Чаще всего его просят сказать «Э», или «раз, два, три», или даже «99». В действительности не так уж важно, что именно говорит обследуемый, но важно понимать физиологические механизмы образования голосового дрожания. Звук при этом образуется в гортани. Затем звуковая волна перемещается вниз по трахеобронхиальному дереву, через плевру, плевральную полость, грудную стенку, и, наконец, достигает руки обследующего. Любая патология на этом пути может изменять проведение звука, вследствие чего дрожание будет мягче и менее интенсивно. Например, при обструкции дистального бронха (опухолью или слизистой пробкой), значительном скоплении жидкости или воздуха в плевральной полости, и даже при утолщении кожи проведение звука будет нарушено, и дрожание станет более слабым.
43. Могут ли заболевания усиливать голосовое дрожание?
Да. Например, альвеолярная пневмония (то есть проходимый для воздуха бронх, окруженный отечной легочной тканью). Жидкость или плотная ткань вокруг проходимого для воздуха бронха лучше, чем воздух, передает звук (в старых вестернах о приближении конницы противника узнавали, прикладывая ухо к земле). По этой причине в области уплотнения альвеол (например, при пневмонии) голосовое дрожание проводится лучше. Однако, если пневмония распространяется не только на альвеолы, но и на бронхи (бронхопневмония), как это обычно бывает при легочных инфекциях, вызванных Hemophilus influenzae, слизистые пробки закупоривают бронхи и нарушают передачу звука, ослабляя и делая более слабым голосовое дрожание.
Важнейший признак при определении голосового доржания — его неодинаковое изменение на симметричных участках грудной клетки справа и слева. Следовательно, определение голосового дрожания на каждой стороне нужно проводить на одном уровне, смещаясь по грудной клетке симметрично. Выявление участка измененного (усиленного или ослабленного) дрожания позволяет приблизиться к диагнозу.
На заметку. Голосовое дрожание усиливает только альвеолярная пневмония; при бронхопневмонии голосовое дрожание уменьшается.
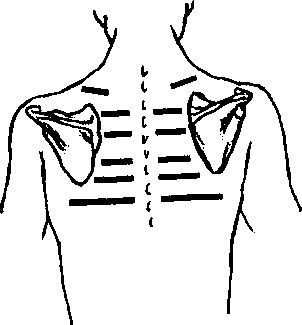
Рис. 13.8. Участки определения голосового дрожания на задней поверхности грудной клетки (Приводится с разрешения из: Swartz М.Н.: Textbook of Physical Diagnosis, 3rd ed. Philadelphia, W.B. Sounders, 1997)
44. Насколько хорошо совпадают результаты определения голосового дрожания разными врачами?
Не слишком хорошо. Проведено два исследования, в которых выяснилось, что вероятность совпадения результатов определения голосового дрожания разными врачами только немного выше случайного совпадения. Кроме того, плохо совпадали результаты осмотра. Для обоих этапов клинического обследования воспроизводимость как у одного исследователя, так и у разных была плохой.
45. Какую информацию дает оценка движения половин грудной клетки?
При пальпации можно оценить синхронность и симметричность движения обеих половин грудной клетки. Если при осмотре отмечено запаздывание движения одной половины грудной клетки, его можно подтвердить пальпацией обеих половин при дыхании. Аналогичным образом подтверждают другие нарушения дыхания (например, дыхательную альтернацию или парадоксальное дыхание). Следовательно, ири пальпации можно подтвердить нарушения динамики дыхания, выявленные при осмотре, в виде раздувания ноздрей, дыхания через сжатые губы, асинхронность движения половин грудной клетки и живота, вовлечения дополнительных дыхательных мышц.
46. Опишите методы оценки движения половин грудной клетки.
Встаньте позади обследуемого и охватите обе половины грудной клетки, плотно прижав к ним ладони с разведенными пальцами, противопоставив большие пальцы. Попросите обследуемого выдохнуть, в то же время сжимая его грудную клетку ладонями. Затем обследуемому нужно глубоко вдохнуть; при этом ваши большие пальцы будут смещаться кнаружи, и вы сможете оценить степень расширения грудной клетки, его симметричность и синхронность для ее обеих половин.
47. Что такое симптом Гувера (Hoover)?
Симптом Гувера часто наблюдается при ХОЗЛ. При этом диафрагма настолько уплощается, что оба костных края при вдохе смещаются к средней линии. Поскольку сокращение диафрагмы при вдохе смещает ребра кнутри и медиально, эпигастральный угол (т.е. угол между мечевидным отростком и правым и левым краями реберной дуги) заостряется. Симптом Гувера называют также гуверовской бороздой, поскольку в области прикрепления уплощающейся при вдохе диафрагмы к реберной дуге часто наблюдается борозда. Гуверовскую борозду обычно описывают у детей с рахитом; при этом она выявляется постоянно, независимо от вдоха. С другой стороны, симптом Гувера при ХОЗЛ выявляется только на вдохе.
