69. Каковы дифференциально-диагностические признаки стридора?
Стридор — это грубый высокочастотный звук, вызванный экстраторакальной обструкцией дыхательных путей и поэтому наиболее слышимый во время вдоха. У ребенка характерными признаками стридора являются выраженные втяжения в надключичных, надгрудинной и подреберных областях. Стридор чаще встречается у детей, поскольку верхние дыхательные пути у них значительно меньше, чем у взрослых. Поэтому небольшое воспаление, которое вызывает лишь незначительные затруднения дыхания у взрослых, часто приводит к обструкции и стридору у детей раннего возраста.
На заметку. Принудительное обследование глотки может спровоцировать обструкцию дыхательных путей у детей с воспалением надгортанника. Его надо избегать у детей, которые выглядят больными и у которых наблюдается стридорозное дыхание.
живот
70. Почему аускультация живота должна предшествовать его пальпации?
Потому что глубокая пальпация может вызвать временное нарушение проходимости кишечника и, следовательно, снизить эффективность аускультации. Обычно физикальное обследование выполняется в следующем порядке: осмотр, пальпация, перкуссия и затем аускультация. Однако при исследовании живота аускультация должна предшествовать пальпации.
71. При каком заболевании пальпируется «олива»?
При пилоростенозе часто пальпируется объемное образование в эпигастральной области справа от средней линии (которое по форме напоминает оливу). Если ребенок в возрасте от 2 недель до 3 месяцев после рвоты фонтаном без желчи сразу хочет есть, и при пальпации живота у него определяется «олива», можно ставить диагноз пилоростеноза без дальнейших исследований. При необходимости подтверждения диагноза обычно проводят УЗИ, при котором выявляется гипертрофия привратника желудка. К врачу обычно обращаются через 1-2 недели после рождения ребенка по поводу рвоты фонтаном. У таких детей часто выявляются признаки выраженной дегидратации.
72. Что означает рвота желчью?
Рвота с примесью желчи нередко наблюдается у детей и указывает на непроходимость кишечника. Желчный проток и проток поджелудочной железы сходятся в области фатерова соска и затем впадают в тонкий кишечник. Поэтому примесь желчи в рвотных массах указывает на обструкцию кишечника дисталь-нее фатерова соска.
73. При каком заболевании у ребенка наблюдаются приступы беспокойства, в животе пальпируется сосискообразная масса, стул имеет вид «смородинового желе» и развивается сонливость?
Этот набор признаков характерен для инвагинации, при которой один сегмент кишки внедряется в каудально расположенный другой сегмент. В типичных случаях инвагинация проявлется приступами боли и плачем. В конечном итоге у ребенка развивается сонливость и симптомы шока. При пальпации часто выявляется сосискообразная масса в правом верхнем квадранте живота. Стул содержит примеси крови и слизи и носит название «смородиновое желе». Диагноз ставится на основании данных анамнеза и физикального обследования. На рентгенограммах органов брюшной полости можно увидеть затемнение в области инвагинации. Клизмы с барием или воздухом могут иметь как диагностическое, так и лечебное значение. Инвагинация уменьшается после сифонной клизмы.
74. Где ребенок чувствует боль при панкреатите?
Боль ощущается в эпигастральной области и обычно иррадиирует в спину. В результате ребенок с панкреатитом старается неподвижно лежать на боку. Часто отмечаются тошнота и рвота. При обследовании живота выявляется резкая боль, перистальтика почти не выслушивается.
75. Где ребенок чувствует боль при аппендиците?
Это зависит от стадии заболевания. Вначале, когда воспалительный процесс ограничен висцеральной брюшиной, боль имеет неопределенный характер и локализуется в области пупка. Когда в воспалительный процесс вовлекается вышележащая париетальная брюшина, боль локализуется в правом нижнем квадранте живота. У детей старшего возраста боль обычно четко локализуется в точке МакБернея (между первой и второй третью линии, соединяющей пупок и верхнюю переднюю ость подвздошной кости). Атипичное расположение аппендикса (например, ретроцекальное) может еще больше затруднить диагностику аппендицита.
ПОЛОВЫЕ ОРГАНЫ
76. Что такое физиологическая галакторея?
Это выделение молока из молочных желез. Она может наблюдаться к концу первой недели жизни у детей обоего пола и связана с наличием в их крови материнских гормонов. По той же причине у новорожденных детей пальпируются молочные железы. Физиологическая галакторея обычно прекращается в течение нескольких недель.
77. Какие известны два типа паховых грыж?
- Прямые паховые грыжи пальпируются как выбухания в паховой области и могут стать более выраженными при натуживании и плаче ребенка.
- Косые паховые грыжи обычно проявляются набуханием мошонки. Этот тип грыж более характерен для детей, чем для взрослых.
78. Чем отличается гидроцеле от косой паховой грыжи?
Гидроцеле (водянка яичка) и косая паховая грыжа внешне напоминают отек мошонки. Однако водянка яичка обусловлена не миграцией органов брюшной полости, а накоплением жидкости в оболочках яичка. Следовательно, размер мошонки не увеличивается при натуживании и плаче ребенка. К другим диагностическим признакам водянки яичка относятся следующие:
- Увеличенная мошонка легко просвечивается при трансиллюминации.
- Размер мошонки нельзя уменьшить.
- Над мошонкой не выслушивается перистальтика.
Небольшая водянка яичка часто встречается в раннем детстве. Она не связана с брюшной полостью и обычно полностью проходит к 4-6 месяцам. Напротив, прогрессируещее гидроцеле имеет более крупные размеры, сообщается с брюшной полостью и редко рассасывается. Водянка этого типа и вообще водянка яичка, которая сохраняется у ребенка старше 6 месяцев, лечится хирургическим путем. Фактически, такая водянка яичка часто указывает на наличие косой паховой грыжи. Потирание пальцами кожи мошонки над гидроцеле часто создает особое ощущение, которое обычно называется симптомом бархатных или шелковых перчаток. Кажется, что 2 куска бархата или шелка трутся друг о друга.
79. Что такое гипоспадия?
Это врожденная аномалия, при которой наружное отверстие мочеиспускательного канала открывается на вентральной поверхности полового члена, а не на его верхушке (см. главу 16). Эта аномалия может быть слабо выражена, и отверстие мочеиспускательного канала открывается на головке полового члена (венечная гипоспадия). Отверстие может находиться также около головки или в другой части полового члена. У 5% детей с гипоспадией отмечается односторонний или двусторонний крипторхизм. Детям с гипоспадией не следует проводить обрезание, поскольку кожа крайней плоти может потребоваться для хирургической коррекции дефекта.
80. Что такое эписпадия?
Это врожденный порок развития, при котором наружное отверстие мочеиспускательного канала открывается на дорсальной поверхности полового члена (см. главу 16). Эта аномалия встречается реже, чем гипоспадия. Необходима своевременная консультация уролога. Обрезание проводить не следует.
81. Что такое хорда?
Хорда (от фр. chordee — струна) означает penis lunatus (пенис в виде полумесяца). Это искривление полового члена вниз, которое часто наблюдается при гиноспадии в результате врожденного укорочения кожи на вентральной поверхности пениса. Реже эта аномалия встречается у детей с нормальным расположением отверстия мочеиспускательного канала. При этом вентральные фиброзные тяжи являются результатом недостаточной эластичности. У взрослых наличие penis lunatus указывает па болезненную эрекцию с аномальной кривизной пещеристого тела пениса. Это состояние может быть следствием гонореи или болезни Пейрони (см. главу 16).
82. Что означает наличие у ребенка пустой мошонки с одной стороны?
Это состояние указывает на неопущении яичка в мошонку (крипторхизм). Во избежание атрофии яичка крипторхизм должен быть вовремя диагностирован и скорригирован.
83. Что такое фимоз?
Фимоз характеризуется невозможностью оттянуть крайнюю плоть с головки полового члена и обычно связан с рубцеванием крайней плоти. Почти у всех не-обрезанных новорожденных мальчиков крайняя плоть не оттягивается, но у них нет фимоза. В действительности у них имеется простое слипание крайней плоти с головкой полового члена без признаков рубцевания. К 4-летнему возрасту это слипание значительно уменьшается, что обеспечивает возможность ретракции крайней плоти у 80% детей. Напротив, преждевременное устранение слипания путем принудительного оттягивания крайней плоти может вызвать рубцевание и привести к истинному фимозу.
84. Что такое парафимоз?
Это ущемление крайней плоти за головкой полового члена. Парафимоз является неотложным урологическим состоянием, поскольку ущемленная крайняя плоть может вызвать затруднение венозного оттока от головки полового члена с нарастающим отеком и ишемией. Если парафимоз вовремя не устранить, может произойти некроз головки полового члена.
85. Что такое стадии полового созревания по Тэннеру?
Они представляют собой важный метод оценки степени полового созревания: (1) по формированию молочных желез и росту волос на лобке у девочек; (2) по росту волос на лобке и развитию пениса, яичек и мошонки у мальчиков. Врач должен выставить 2 оценки — одну для роста волос и вторую — для развития гениталий у мальчиков и молочных желез у девочек. О стадиях полового развития у девочек см. главу 17.
КОНЕЧНОСТИ
86. Что такое пробы Ортолани и Барлоу?
Эти два приема часто выполняются при обследовании новорожденных детей, чтобы оценить стабильность суставов и диагностировать дисплазию головки бедренной кости. Поскольку проба Ортолани может быть ложноотрицательной в постнеонаталыюм периоде, ее следует проводить только у новорожденных детей. Проба Ортолани выполняется в следующем порядке:
- Ребенок лежит на спине. Врач сгибает его ноги в тазобедренных суставах, придерживая колени большими и указательными пальцами. Затем большой палец врача располагается над малым вертелом, а указательный и средний пальцы — над большим вертелом бедренной кости.
- Затем врач надавливает на бедра ребенка, толкая их к столу, на котором проводится обследование. Эта часть пробы представляет собой прием Барлоу и позволяет выявить смещение бедренных костей. Если ощущается или слышится щелчок, значит, головка бедренной кости выскользнула из вертлужной впадины (т. е. вывихнута). Можно также утверждать, что головка вывихнутой кости дисплазирована. В норме бедренные кости не смещаются.
- В заключение врач разводит бедра ребенка почти на 90°. Если при выполнении этой процедуры ощущается или слышится глухой щелчок, вероятно, у ребенка головка бедренной кости была изначально вывихнута из вертлужной впадины и встала на место во время разведения ног. Следовательно, проба Ортолани позволяет оценить возможность вправления вывиха бедра.

Рис. 21.7. А. Приём Ортолани. Этот прием позволяет вправить вывихнутую бедренную кость. С поражённой стороны производят осторожное отведение бедра до момента вправления головки в вертлужную впадину. При этом осуществляется давление пальцами на большой вертел бедренной кости в переднем направлении. Б. Приём Барлоу. Этот приём позволяет определить возможность вывиха или подвывиха расслабленного бедра. Он выполняется путем осторожного приведения бедра ребенка при одновременном надавливании на него в заднем направлении. (Приводится с разрешения из: Staheli L.N.: Pediatric Orthopedic Secrets. Philadelphia. Hanley & Belfus, 1998)
Ощущать щелчок даже более важно, чем его слышать. Этот глухой щелчок заметно отличается от щелчка, который может возникать в коленных суставах и встречается у здоровых детей. Пробы Ортолани и Барлоу можно проводить на каждом тазобедренном суставе поочередно или одновременно на обоих суставах. Если любая из этих проб дает положительный результат, весьма вероятно наличие врожденной дисплазии головки бедренной кости, что можно подтвердить ультразвуковым исследованием.
87. Что такое угол походки?
Это угол между линией движения и продольной осью стопы ребенка. Поворот стопы пальцами внутрь или наружу может служить важным признаком избыточной ротации бедер, голеней и стоп с развитием деформаций.
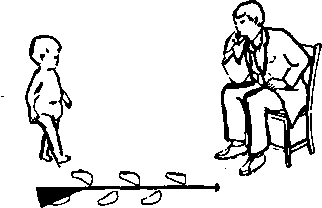
Рис. 21.8. Приводится с разрешения из: Staheli L.N.: Pedi atric Orthopedic Secrets. Philadelphia. Hanley & Belfus, 1998
88. Что такое полидактилия?
Эта наличие дополнительных пальцев (в переводе с греч. означает многопалость). Эта аномалия может быть связана с различными синдромами, но часто встречается как изолированный признак (обычно в виде небольшого кожного выроста на локтевой стороне кисти).
89. Что такое синдактилия?
Это сращение пальцев или наличие перепонок между ними. Как и полидактилия, этот симптом может быть изолированным или сочетаться с другими аномалиями.
90. Что такое болезнь Осгуда—Шлаттера?
Это остеохондроз бугристости большеберцовой кости, приводящий к ее частичной авульсии. Обычно встречается у подростков (юношеский апофизит голеней) и проявляется локальной болезненной припухлостью в зоне большеберцовой бугристости. Как правило, проходит самостоятельно.
91. Кто такие Осгуд и Шлаттер?
Роберт Б. Осгуд (1873-1956) — американский ортопед и хирург. Выпускник Гарварда и в дальнейшем руководитель кафедры ортопедии в том же университете. Осгуд имел много публикаций в своей области, включая даже книгу по истории ортопедии. В 1903 году он описал болезнь Осгуда-Шлаттера.
Карл Шлаттер (1865-1934) — швейцарский хирург, который получил образование, практиковал и преподавал в Цюрихе. Интересуясь травмами и их лечением, он даже добровольно работал в немецком лагере для военнопленных и в военном госпитале во время Первой мировой войны. Описал болезнь Осгуда-Шлаттера в 1908 г.
92. Как диагностируется сколиоз?
Сколиоз диагностируется при осмотре спины ребенка, раздетого до пояса. Затылок должен располагаться на одной линии с межъягодичной щелью, а лопатки и ключицы должны находиться на одной высоте. После осмотра попросите ребенка нагнуться и дотронуться обеими руками до кончиков пальцев ног. У детей со сколиозом отмечается односторонняя выпуклость нижних ребер. Эту выпуклость еще легче выявить, если предварительно пометить остистые отростки позвоночника фломастером. Отклонение меток при наклоне вперед подтверждает наличие сколиоза.
На заметку. Несмотря на то что обычные методы диагностики сколиоза являются наиболее существенной частью обследования костно-мышечной системы у детей в возрасте от 6 до 12 лет, они имеют низкую чувствительность и специфичность.

Рис. 21.9. Скрининг-тест на сколиоз демонстрирует наиболее важные диагностические признаки. (Приводится с разрешения из: Staheli L.N.: Pediatric Orthopedic Secrets. Philadelphia. Hanley & Belfus, 1998)
93. Что такое косолапость?
Стопа, которая повернута вниз и медиально, как «конская стопа». Эта врожденная аномалия должна диагностироваться уже у новорожденных и подлежит хирургической коррекции.
КОЖА
94. Что такое токсическая эритема?
Это красная пятнистая сыпь на теле, лице и конечностях новорожденных детей. Иногда она имеет вид папул с белым центром, но ладони и подошвы всегда остаются чистыми. Токсическая эритема может периодически появляться в течение первых 2 недель жизни, не требует лечения и спонтанно разрешается. Несмотря на название, в ней нет ничего токсического. Причина высыпаний неизвестна. В содержимом, полученном из белого центра папул, обычно можно обнаружить эозинофилы.
95. Что такое транзиторный пустулезный меланоз новорожденных (ТПМН)?
ТПМН представляет собой другой вид доброкачественной сыпи у новорожденных детей. Однако в отличие от токсической эритемы ТПМН чаще встречается у детей со смуглой кожей и характеризуется везикулами и пустулами на теле, лице и конечностях новорожденных. Сыпь также может поражать ладони и подошвы. В течение нескольких дней повреждения лопаются и постепенно заживают с образованием пигментных пятен, окруженных мелкими чешуйками. Пятна в конечном итоге исчезают без каких-либо последствий.
На заметку. Пустулы у новорожденных вызывают подозрение на инфицирование Staphylococcus aureus (золотистым стафилококком). Напротив, появление везикул опасно в отношении herpes simplex (простого герпеса).
96. Что такое «колыбельная шапочка»?
«Колыбельная шапочка» — это форма себореи (см. главу 3), которая проявляется в первые месяцы жизни. Обычно представляет собой незудящую, жирную, желтую и шелушащуюяся сыпь на волосистой коже головы, лице и бровях. Может также поражаться кожа за ушными раковинами, в шейных складках, в подмышечных впадинах, в паховой области и вокруг пупка, но обычно здесь она выглядит эритематозной и шелушащейся. «Колыбельная шапочка» появляется несколько раньше экземы (см. ниже) и обычно спонтанно разрешается спустя несколько месяцев.
97. Какие кожные заболевания проявляются эритемой и шелушением на сгибательных поверхностях конечностей?
Атопический дерматит (экзема). Однако у маленьких детей болезнь проявляется несколько иначе: сухостью кожи, эритемой, шелушением и образованием корок на лице (особенно на щеках), волосистой части головы, теле и разгибательных поверхностях конечностей. Сыпь сильно зудящая с заметными расчесами. С возрастом распределение сыпи меняется и охватывает сгибательные поверхности конечностей. В результате у подростков и взрослых сыпь локализуется на кистях рук, ступнях и сгибательных поверхностях конечностей.
98. Что такое земляничная гемангиома?
Это красное, четко ограниченное сосудистое родимое пятно, имеющее цвет земляники. Обычно появляется через несколько недель после рождения и увеличивается в размере в течение первого года жизни, затем начинается более медленный период обратного развития, и к школьному возрасту пятно исчезает. При рождении оно может быть незаметно, хотя чаще его предвестником является локальная гиповаскуляризация кожи с телеангиэктазиями.
99. Что такое винно-красная гемангиома?
Это врожденное сосудистое повреждение, которое чаще появляется при рождении в виде односторонней, розовато-красноватой, плоской и четко ограниченной гемангиомы. Может располагаться на любом участке кожи, но обычно на лице и шее. Винно-красные гемангиомы с возрастом темнеют и спариваются. Со временем они приобретают большой размер и уродливую форму.

Рис 21.10. Винно-красная гемангиома при синдроме Стерджа —Вебера. (Приводится с разрешения из: Fitzpatrick J.E., Aeling J.L.: Dermatology Secrets. Philadelphia, Hanley & Belfus, 1996)
Расположение гемангиомы в области иннервации глазной ветви тройничного нерва является важным признаком синдрома Стерджа-Вебера (неврологические нарушения, патология сосудов головного мозга, задержка психического развития и эпиприпадки).
100. Чем отличается монгольское пятно от гематомы?
Монгольское пятно представляет собой синеватое пятно, которое часто встречается на спине и конечностях у детей из Азии и афро-американцев. Оно обусловлено пигментом, находящимся в глубине дермы. Гематома или экхимоз вызваны выходом крови или кровяных пигментов в кожу. Клинически монгольское пятно по виду совершенно гомогенно, тогда как экхимоз обычно гетерогенен (из-за различной скорости метаболизма пигментов крови). Если экхимоз вызван травмой, при пальпации ощущается боль. Напротив, монгольское пятно безболезненно. В то время как монгольское пятно на крестце ребенка не является патологией, центральная гематома на крестце имеет совершенно иное значение. Фактически, она является важным признаком насилия над ребенком.
101. Что означают гипопигментированные пятна в форме листьев ясеня?
Они могут быть ранним признаком болезни Бурневилля — Прингла, которая также называется туберозным склерозом. На туловище и конечностях появляются белые пятна в форме листьев ясеня. Лучше всего они видны при ультрафиолетовом освещении и часто являются первым признаком заболевания. Другими кожными симптомами туберозного склероза являются:
- Шагреневые пятна, которые описываются как овальные, утолщенные, грубые желтоватые бляшки на коже, проявляющиеся в раннем детстве на туловище или внизу спины. Название идет от их сходства с акульей или свиной кожей.
- Ангиофибромы на лице, которые часто называют аденомами сальных желез и имеют вид мелких бородавчатых образований в виде «бабочки» на щеках и на лбу.
- Околоногтевые фибромы.
Туберозный склероз имеет важное клиническое значение, поскольку он сочетается с развитием целого ряда опухолей внутренних органов. Наиболее часто поражаются сердце (рабдомиомы), головной мозг (кортикальный астроглиоз, часто с кальцификацией), почки, печень, поджелудочная железа и надпочечники. Поэтому у больных могут наблюдаться судороги, аритмия, умственная отсталость и другие клинические признаки.
102. Кто такие Бурневилль и Прингл?
Дезире М. Бурневилль (1840 — 1909) — французский невропатолог, который работал хирургом во время франко-прусской войны 1870-71 годов и впоследствии принимал участие в Парижской Коммуне, где спас множество жизней.
Джон Джеймс Прингл (1855 — 1922) — английский дерматолог, весельчак, прекрасный певец, привлекательная личность, мужчина со статной фигурой и прекрасным чувством юмора. Прингл был добрым и мягким человеком, лечившим неимущих больных с таким же состраданием, как и платных пациентов. Обожаемый своими многочисленными студентами (которые обычно любовно называли его «Джимми»), он страстно любил музыку и театр. Прингл известен тем, что безупречно выучил французский язык, посещая спектакли Комеди Франсез. В последние годы жизни он страдал туберкулезом и, надеясь поправить здоровье, уехал в Новую Зеландию. Там он умер в возрасте 67 лет.
103. Что означают множественные кофейные пятна на коже?
Кофейные пятна — это овальные рыжевато-коричневые высыпания с четко очерченными краями. У многих здоровых людей имеется одно или два небольших пятна. Таким образом, диагноз нейрофиброматоза предполагается только при наличии (1) в препубертатном возрасте шести или более кофейных пятен, превышающих 5 мм в диаметре; (2) в постпубертатном возрасте пяти или более кофейных пятен, превышающем 15 мм в диаметре.
104. Опишите классическую кожную сыпь при ветряной оспе.
Кожные высыпания при ветряной оспе быстро созревают. Они возникают в виде красных пятен, которые быстро переходят в папулы и в течение 48 часов становятся везикулами. В свою очередь, везикулы превращаются в пустулы с втяжением в центре. В конечном итоге пустулы изъязвляются и покрываются корками. Созревание сыпи продолжается в течение 2-5 дней. За это время на коже можно наблюдать элементы различной степени зрелости. Обычно процесс распространяется также на слизистые оболочки; наблюдается незначительное повышение температуры.
105. При каком кожном заболевании встречаются эритематозные бляшки с клейкими серебристыми чешуйками на разгибательных поверхностях?
При псориазе. Другая форма псориаза, называемая «каплевидный» псориаз, проявляется дискретными папулами с клейкими серебристыми чешуйками. Излюбленными местами сыпи являются кожа волосистой части головы, брови, ушные раковины, разгибательные поверхности верхних и нижних конечностей, ягодичные складки, гениталии и ногти.
106. Какая сыпь образует «рождественскую елку» на спине?
Это питириаз (розовый лишай), который проявляется кожной сыпью в виде овальных шелушащихся папул на туловище по ходу ребер. В результате на спине появляется фигура в виде «рождественской елки». У большинства больных наблюдаются предвестники генерализованной сыпи. Такие предвестники обычно располагаются на туловище, и до появления типичной генерализованной сыпи розового лишая их можно спутать с дерматомикозом.
НЕВРОЛОГИЧЕСКИЕ ОБСЛЕДОВАНИЕ
107. Когда у ребенка рефлекс Бабинского сменяется обычным подошвенным рефлексом?
После 6-9 месяцев жизни, когда у ребенка заканчивается миелинизация кор-тикоспииальных проводящих путей. Рефлекторным ответом на штриховое раздражение подошвы становится сгибание пальцев вместо их разгибания. Недостаточная миелинизация кортикоспинальных путей также объясняет тот факт, что большинство детей не могут ходить, по крайней мере, до 9-месячного возраста. Фактически, у них может быть достаточно сил для ходьбы в более раннем возрасте, но без миелинизации кортикоспинальных путей у них отсутствует необходимая координация движений.
108. Можно ли провести исследование черепно-мозговых нервов (ЧМН) у неконтактного ребенка?
Да, до определенной степени.
- II пара ЧМН оценивается по афферентному звену зрачкового рефлекса на свет.
- III, IV и VI пары ЧМН оцениваются по ненарушенным глазным движениям.
- V пара ЧМН оцениваются по афферентному звену корнеального рефлекса.
- VII пара ЧМН оценивается по эфферентному звену корнеального рефлекса.
- VIII пара ЧМН оценивается по реакции на громкий шум.
- IX пара ЧМН оценивается по афферентному звену рвотного рефлекса (иннервирует заднюю треть языка).
- X пара ЧМН оценивается по эфферентному звену рвотного рефлекса.
- XI и XII пары ЧМН трудно исследовать у неконтактного ребенка.
109. Что такое рефлекс Моро?
Это один из многочисленных рефлексов двигательного автоматизма, который выявляется только у новорожденных детей. Впервые был описан австрийским педиатром Эрнстом Моро (1874-1951) и часто называется рефлексом испуга. Он заключается в симметричном отведении верхних конечностей с разгибанием пальцев, с последующим приведением конечностей и сгибанием пальцев. Часто совпадает с громким плачем. Рефлекс Моро в норме наблюдается в первые 3-6 мес жизни. Его отсутствие указывает на генерализованное угнетение центральной или периферической нервной системы. Асимметричный рефлекс Моро заставляет заподозрить очаговые повреждения центральной или периферической нервной системы (что наблюдается при различных формах детского церебрального паралича). Наконец, наличие этого рефлекса у детей старше 6 мес указывает на поражение коры головного мозга. Рефлекс вызывается громким звуком, но чаще пассивными движениями головы ребенка. Для этого туловище ребенка поддерживают правой рукой, а голову — левой. Затем голову отпускают, позволяя ей отклониться на 10-15° (см. рисунок 21.11).

Рис. 21.11. Рефлекс Моро. (Приводится с разрешения из: Staheli L.N.: Pediatric Orthopedic Secrets. Philadelphia. Hanley & Bel-fus, 1998)
110. Какие еще рефлексы двигательного автоматизма можно вызвать у детей раннего возраста?
В зависимости от положения ребенка их можно объединить в следующие группы:
- Рефлексы, вызываемые у ребенка в положении на животе. Два наиболее распространенных рефлекса этого типа — рефлексы Таланта и Переса (по имени русского врача Николая Федоровича Таланта и француза Бернара Переса, описавшего их в XIX веке). Оба рефлекса отмечаются у здоровых новорожденных детей, и оба должны исчезнуть после 2-3 месяцев.
- Рефлекс Таланта характеризуется ипсилатеральным изгибом позвоночника в ответ на легкое поглаживание по одной стороне спины ребенка. Поглаживание осуществляется вдоль паравертебральной линии (на расстоянии 2-3 см от середины позвоночника) от плеча до ягодицы. Нормальной реакцией является изгиб туловища вбок на стороне стимуляции (включая плечи и бедра).
- Рефлекс Переса характеризуется разгибанием туловища в ответ на проведение пальцами вдоль позвоночника от крестца до головы. При этом может произойти мочеиспускание, особенно у новорожденных детей. Как и при вызове рефлекса Таланта, ребенок должен лежать на животе.
- Рефлексы, вызываемые у ребенка в положении на спине.
- Рефлекс орального автоматизма вызывается легким касанием пальцем угла рта ребенка, который лежит на спине, а его руки удерживаются на грудной клетке. В норме ребенок поворачивает голову в сторону раздражения и открывает рот, чтобы захватить палец. Рефлекс должен исчезнуть после 3-4 месяцев жизни.
- Подошвенный хватательный рефлекс вызывается сгибанием ноги ребенка в тазобедренном и коленном суставах и тыльным сгибанием стопы. Нормальной реакцией является подошвенное сгибании пальцев стопы. Этот рефлекс должен исчезнуть после 9-12 месяцев жизни.
- Для возбуждения ладонного хватательного рефлекса положите указательный палец на ладонь новорожденного. В норме ребенок хватается за ваш палец. Рефлекс должен исчезнуть после 3-5 месяцев жизни.
- Рефлексы, вызываемые при переводе лежащего на столе ребенка в вертикальное положение.
- Рефлекс опоры вызывается в тот момент, когда тыльная сторона стопы ребенка касается нижнего края стола. В норме ребенок сгибает ногу в коленном и тазобедренном суставах и стопой упирается в поверхность стола.
- Для вызова шагового рефлекса поставьте обе стопы ребенка на стол. Нормальной реакцией является попеременное движение обеих ног. Рефлекс опоры и шаговый рефлекс должны исчезнуть после 2-5 месяцев жизни.
111. Что такое симптом Говерса?
Симптом Говерса — это типичный прием, позволяющий ребенку с синдромом мышечной дистрофии (синдромом Дюшенна) встать с пола. Симптом обусловлен слабостью мышц нижней части спины и тазового пояса. В результате этого ребенок «переступает» руками по передней поверхности ног, как бы отталкиваясь от них, пока не выпрямится.
112. Кто такой Говере?
Сэр Вильям Говере (1845-1915) был английским невропатологом, увлекающимся патофизиологией и синтезом (он обычно саркастически замечал, что «слова могут затемнить любой вопрос, если их слишком много»). Эта любовь к краткости, в конце концов, привела к навязчивой идее сокращенных записей, которыми он пользовался при ведении всех своих больных. Ради этого он основал Общество медицинской стенографии. Интересуясь ботаникой, археологией и архитектурой, он лично исследовал и описал развалины нескольких древних церквей в Суффолке и их историю. Его вклад в неврологию главным образом связан с умением классифицировать заболевания и устанавливать их связь с анатомо-патологическими изменениями.
113. Кто такой Дюшенн?
Гийом Б.А. Дюшенн (1807-1875) был французским невропатологом и сильной личностью. Будучи учеником таких гигантов, как Лаэннек и Дюшонтрен, Дюшенн изучал медицину вопреки надеждам отца на его карьеру мореплавателя, которая гораздо больше соответствовала семейным традициям. Возможно, благодаря такому воспитанию, Дюшенн всю жизнь оставался диссидентом, человеком свободного духа, который никогда не гнался за академическими степенями. Он даже не имел официальных должностей в парижских учебных клиниках. Зато у него было много времени для посещения больничных палат (особенно по утрам), чтобы наблюдать за новыми больными, исследовать и учиться. Это дало ему возможность стать превосходным клиницистом, которого высоко ценил великий Труссо, а Шарко прозвал «мастером». Возможно, его основным вкладом в медицину явилось введение в практику биопсии как метода диагностики, что вызвало массу возражений в светской печати. Живя довольно отстраненно от своего сына, он пережил волнующее воссоединение с ним, когда последний вдруг занялся неврологией в 1862 году. Однако это воссоединение было коротким, и в 1871 году его сын умер от брюшного тифа. Дюшенн так никогда и не оправился от этого потрясения.
ЛИТЕРАТУРНЫЕ ИСТОЧНИКИ
- Behrman R.E., Kleigman R.M., Arvin A.M. (eds): Nelson Textbook of Pediatrics, 15th ed. Philadelphia, W.B.Saunders, 1996.
- Chameides L: Pediatric Advanced Life Support. American Heart Association, 1997.
- Delp M.H., Manning R.T. (eds): Major’s Physical Diagnosis. Philadelphia, W.B.Saunders, 1981.
- Green M. (ed): Pediatric Diagnosis, 6th ed. Philadelphia, W.B.Saunders, 1998.
- Hoekelman R.A. (ed): Primary Pediatric Care, 3rd ed. St. Louis, Mosby, 1997.
- Weston W.L., Lane T.L. (eds): Textbook of Pediatric Dermatology, 2nd ed.St. Louis, Mosby, 1996.
- Williams J.V., Simel D.L.: Does this patient have sinusitis? JAMA 270: 1242-1246, 1993.
- Willms J.L., Schneiderman H., Algranati P.S.: Physical Diagnosis. Baltimore, Williams & Wilkins, 1994.