Salvatore Mangione, M.D.
Игнорируй смерть до самого последнего момента; но когда ты поймешь, что это больше невозможно, накачай себя морфием и уйди в кому.
Олдос Хаксли «Время должно остановиться»
СОДЕРЖАНИЕ ГЛАВЫ
- Оценка функционального состояния верхнего отдела ствола головного мозга
- Характер дыхания
- Реакция на болевые раздражители
- Постуральные реакции
- Оценка функционального состояния среднего мозга
- Зрачковый рефлекс
- Аиизокория
- Оценка функционального состояния моста
- Окулоцефалический рефлекс (симптом кукольных глаз)
- Роговичный рефлекс
- Оценка функционального состояния продолговатого мозга
- Диагностика апноэ
- Эндогенная токсическая кома (токсико-метаболическая кома)
- Виды патологического дыхания и кома
- Рострально-каудальное вклинение
ТРАДИЦИОННЫЕ ПРЕДСТАВЛЕНИЯ
Диагностика комы — один из важнейших разделов медицины. Уже во время клинического осмотра можно определить локализацию повреждений и поставить диагноз. Поэтому признаки, описанные в этой главе, имеют чрезвычайно важное значение для практикующих врачей.
1. Что такое кома?
Кома (от греч. koma — «глубокий сон») — это нарушение сознания, характеризующееся неспособностью центральной нервной системы воспринимать, обобщать и реагировать на внешние раздражители.
2. Открыты или закрыты глаза у больного, находящегося в коме?
Считается, что глаза больного должны быть закрыты, поскольку кома — это состояние, напоминающее сон. Однако так бывает не всегда. При некоторых формах метаболической комы (например, при острой печеночной недостаточности или уремии) или при хронической посттравматической энцефалопатии глаза больного открыты и блуждают. Например, на поздней стадии гипоксической энцефалопатии блуждающий взор больного может вызвать у родственников иллюзию, что близкий человек пришел в сознание. На самом же деле больной находится в состоянии «бодрствующей комы» (стойкое вегатативное состояние).
3. Какие процессы в центральной нервной системе приводят к развитию комы?
По определению кома является состоянием диффузной, двусторонней дисфункции коры головного мозга. Эта дисфункция может быть либо первичной, либо вторичной к поражению ствола мозга, особенно при вовлечении в процесс ретикулярной формации. Ретикулярная формация — это сеть нейронов мозгового ствола, которая поддерживает активность коры больших полушарий. По аналогии с компьютером, кома — это состояние, при котором не работает либо процессор (кора головного мозга), либо отключено электропитание (ретикулярная формация). При отключении электропитания (ствол мозга), компьютер не будет работать даже при полной исправности процессора (коры).
4. Где находится ретикулярная формация?
Клетки ретикулярной формации расположены в четырех отделах ствола головного мозга.
5. Опишите схему неврологического обследования больного в коматозном состоянии.
Неврологическое обследование коматозного больного не отличается сложностью. Действительно, поскольку функция коры головного мозга при коме нарушена, обследование направлено на оценку состояния ствола головного мозга. Оно осуществляется в каудальном направлении от уровня к уровню мозгового ствола. Если все четыре отдела ствола функционально и анатомически сохранены, то кома является кортикальной (вызванной первичной дисфункцией коры головного мозга). Напротив, если поражены один или больше отделов ствола, то мы имеем дело со стволовой комой (когда функция коры нарушается вторично в результате непосредственного поражения ствола мозга).
6. Как проводится последовательная оценка функций ствола головного мозга на разных уровнях?
Состояние каждого отдела ствола головного мозга оценивается по крайней мере одним неврологическим рефлексом. Если рефлекс оказывается патологическим, то считается, что имеет место дисфункция или поражение соответствующего отдела ствола головного мозга. Таким образом, неврологическое исследование при коме сводится к исследованию четырех рефлексов, каждый из которых отражает состояние одного четырех отделов мозгового ствола.
7. Как называется первый и самый верхний отдел (уровень) ствола мозга?
Самым верхним отделом ствола головного мозга является зрительный бугор (таламус).
8. Какой рефлекс позволяет оценить функцию зрительного бугра?
Это реакция на болевые раздражители. Таламус является объединяющим центром всех чувствительных импульсов (за исключением проприоцептивных сигналов, которые направляются в мозжечок). Следовательно, для оценки состояния зрительного бугра надо попытаться вызвать у больного болевую реакцию (например, сдавить ногтевое ложе одного из пальцев).
9. В чем заключаются нормальная и патологическая реакции коматозного больного на болевые раздражители?
Нормальная реакция у больных в сознании, а также у сонливых и заторможенных больных заключается в отталкивании источника боли. Следовательно, при надавливании карандашом на ногтевое ложе нормальной реакцией больного будет отталкивание руки врача. Патологическая реакция заключается в принятии позы декортикации или децеребрации.
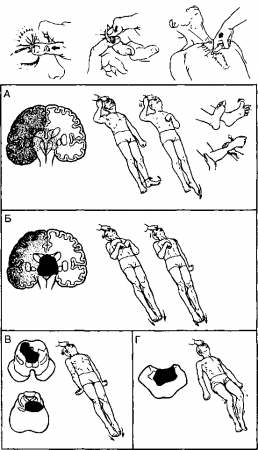
Рис. 20.1. Двигательные реакции на болевое раздражение у больных с острой дисфункцией коры головного мозга. Обычно болевое раздражение с максимальной осторожностью причиняется в области верхнего края глазницы, ногтевого ложа или грудины, как показано в верхней части рисунка. Уровни поражения головного мозга, соответствующие тем или иным двигательным реакциям, схематично представлены слева. Подробности в тексте. (Приводится с разрешения из: Plum F., Posner J.B.: The Diagnosis of Stupor and Coma, 3rd ed. Philadelphia, F.A. Davis, 1980)
Реакция декортикации — это признак умеренной таламической дисфункции. Она заключается в сгибании верхней конечности, вытягивании и пронации нижних конечностей. Реакция децеребрации заключается в вытягивании и пронации как верхних, так и нижних конечностей. Это признак тяжелой таламической дисфункции. Отличить декортикацию от децеребрации очень легко, если помнить, что при декортикации рука указывает на сердце (сог), а при децеребрации рука направлена в противоположную от сердца сторону. И, наконец, если функция зрительного бугра полностью нарушена, то реакция на боль или совсем отсутствует или заключается в сгибании коленей, что является отражением простого спинального рефлекса (см. рис. 20.1).
10. Как называется второй уровень ствола головного мозга?
Он называется средним мозгом.
11. Какой рефлекс позволяет оценить функцию среднего мозга?
Функция среднего мозга оценивается по зрачковому рефлексу. Рефлекс вызывается при попадании света в глаз. В норме происходит сужение обоих зрачков (как ипсилатерального, так и контралатерального). Паралич зрачка (неспособность сужаться при воздействии света) указывает на дисфункцию ипсилатеральных структур среднего мозга. (Зрачки при поражении среднего мозга среднего размера или слегка расширены, фиксированы и не реагируют на свет). Зрачки при поражении моста узкие, но сохраняют реакцию на свет (чтобы ее заметить, иногда приходится прибегать к помощи увеличительного стекла). Такие зрачки свидетельствуют о поражении покрышки (tegumentum).
Точечные зрачки — резко сужены, но их реакция на свет сохранена. Часто такие зрачки наблюдаются при метаболической энцефалопатии и могут быть связаны с действием наркотиков. Напротив, двустороннее расширение зрачков встречается у больных с атропиновой или скополаминовой интоксикацией.
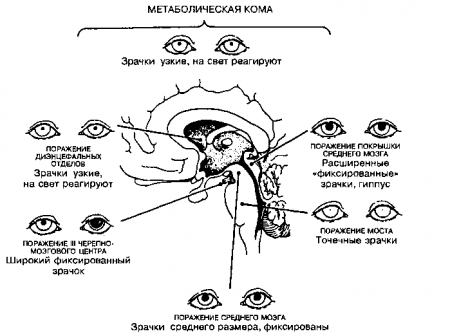
Рис. 20.2. Зрачки коматозных больных. (Приводится с разрешения из: Plum F., Posner J.B.: The Diagnosis of Stupor and Coma, 3rd ed. Philadelphia, F.A. Davis, 1980)
12. Что такое анизокория?
Анизокория (от греч. aniso — неравный и kore — зрачок) — это асимметричность в размерах зрачков, которая часто бывает врожденной и встречается в норме у пяти процентов населения.
13. Как отличить врожденную анизокорию от патологической?
При врожденной анизокории зрачки разного размера, но реагируют на свет.
14. Что такое третий уровень ствола головного мозга?
Это варолиев мост.
15. Какой рефлекс отражает функциональное состояние моста?
Окулоцефалический рефлекс (симптом кукольных глаз).
16. Что такое симптом кукольных глаз?
Этот вызывающий недоумение термин использовался во времена расцвета физикальной диагностики, когда викторианские куклы были очень популярны. Предпочтительнее пользоваться термином окулоцефалический рефлекс, поскольку он отражает анатомическую основу дуги этого рефлекса.
17. Опишите дугу окулоцефалического рефлекса.
- Рефлекс вызывается либо механическим путем (поворотом головы больного в горизонтальной плоскости), либо калорическим раздражением (впрыскивание шприцем воды в наружный слуховой проход после проверки целостности барабанной перепонки).
- В результате такой стимуляции возбуждаются рецепторы внутреннего уха (точнее, полукружных каналов и эллиптического мешочка).
- Афферентный сигнал передается в центральную нервную систему по восьмому черепно-мозговому нерву и входит в ствол мозга в области мостомозжечкового угла.
- Эфферентный сигнал направляется к глазным мышцам и вызывает движение глаз в горизонтальной плоскости. Этот сигнал передается третьим и шестым черепно-мозговыми нервами. Поскольку ядро третьего черепного нерва находится в среднем мозге, а ядро шестого нерва расположено в верхней части моста, необходимо наличие проводящего пути, передающего электрические импульсы от нижней части моста к его верхней части и в средний мозг. Эту функцию выполняет медиальный продольный пучок (МПП).
Следовательно, вызывая окулоцефалический рефлекс, мы проверяем целостность медиального продольного пучка. Рефлекс имеет важное значение не из-за самого МПП, а из-за окружающей его ретикулярной формации (РФ), которая отвечает за функцию коры головного мозга и состояние бодрствования. Понятно, что в данном случае медиальный продольный пучок выступает в роли невинного свидетеля, подобно канарейке, которую использовали для проверки утечки газа в угольных шахтах. Нарушение функции медиального продольного пучка свидетельствует о нарушении функции ретикулярной формации. Следовательно, отсутствие окулоцефалического рефлекса указывает на поражение ретикулярной формации на уровне варолиева моста и стволовое происхождение комы.
18. В чем заключается окулоцефалический рефлекс?
Это зависит от того, находится ли больной в сознании или в коме; развилась ли кома вследствие первичного поражения коры или функция коры нарушена вторично в результате поражения варолиева моста. У коматозного больного с сохранением функций ствола головного мозга механическое раздражение (поворот головы) вызывает сочетанное движение глаз в сторону, противоположную повороту головы. Другими словами, глаза не фиксируются по средней линии, как это бывает при нарушении функции ствола головного мозга. Смерть очень напоминает поражение ствола: глаза фиксированы по средней линии, словно нарисованные. Напротив, у бодрствующего больного активность коры больших полушарий подавляет окулоцефалический рефлекс, и глаза смотрят вперед (см. рис. 20.3).
19. Можно ли оценить функцию моста по другим рефлексам?
Да. Роговичный рефлекс подобен окулоцефалическому, хотя он вызывается осторожным раздражением роговицы ватным жгутиком. Возникающие при этом чувствительные импульсы передаются тройничным (пятым) нервом, который входит в ствол мозга на многих уровнях, включая мост и продолговатый мозг. Эфферентные импульсы передаются седьмым нервом круговой мышце глаза, и больной моргает. Следовательно, роговичный рефлекс представляет собой длинную дугу, включающую в себя несколько связующих нервных путей типа МПП. Все они окружены клетками ретикулярной формации. Подобно окулоцефалическому рефлексу, роговичный рефлекс позволяет оценить функцию и целостность ретикулярной формации ствола головного мозга.
20. Что такое четвертый (нижний) уровень ствола головного мозга?
Это продолговатый мозг.
21. Как оценивается функциональное состояние продолговатого мозга?
Состояние продолговатого мозга оценивается наиболее простым способом — по совокупной работе сердца и дыхания. В продолговатом мозге расположены главные сердечные и дыхательные центры. Следовательно, дисфункция этих центров проявляется нестабильностью сердечной деятельности и дыхания (например, нарушениями сердечного ритма, нестабильностью артериального давления и остановкой дыхания — апноэ).
22. Как диагностируется апноэ?
Неспособность больного поддерживать спонтанное дыхание после максимальной стимуляции двуокисью углерода (60 мм рт.ст.) указывает на значительную дисфункцию продолговатого мозга. Поскольку в таких случаях существует опасность гиноксемии, этот тест проводится при дыхании чистым кислородом. Таким образом, у больного развивается апноэ, но нет гипоксии.
23. Что означает полное выпадение функций ствола мозга?
Полное выпадение функций ствола означает смерть мозга. Для подтверждения этого диагноза через 12 часов необходимо провести повторное неврологическое исследование. Необходимо исключить все другие состояния с аналогичной симптоматикой, которые могут быть обратимыми (например, токсико-метаболическую кому).
24. Что понимают под токсико-метаболической комой?
Токсико-метаболическая кома является слишком обобщенным термином, подразумевающим воздействие как экзогенных, так и эндогенных токсинов. Хотя такие токсины могут поражать как кору, так и ствол головного мозга, обычно в первую очередь нарушаются функции коры. Таким образом, при сохранных стволовых функциях кома считается токсико-метаболической, пока не доказано обратное.
25. С какими состояниями следует дифференцировать токсиком-метаболическую кому?
Токсико-метаболическая кома может быть вызвана как экзогенными, так и эндогенными токсинами. По определению, такие токсины должны диффузно поражать кору двух полушарий. Следовательно, локальный патологический процесс в коре головного мозга (например, ишемический или геморрагический
В верхней части рисунка показаны окулоцефалический (вверху) и окуловестибулярный (внизу) рефлексы у больных в коме при отсутствии поражения глазных нервов в стволе мозга. Горизонтальные движения глаз показаны слева, вертикальные -справа. Боковые содружественные движения глаз (слева вверху) в ответ на поворот головы осуществляются в полном объеме и направлены в противоположную сторону. Более сильным стимулом для латерального отклонения глаз является орошение барабанной перепонки (барабанных перепонок) холодной водой. При этом наблюдается тоническое содружественное отклонение обоих глаз в сторону раздражения. Глаза обычно остаются в положении тонического отклонения в течение минуты или дольше, а потом медленно возвращаются в исходное положение по средней линии. Поскольку больной находится в бессознательном состоянии, нистагм отсутствует. Разгибание шеи у больного с неповреждённым стволом головного мозга вызывает содружественное движение глаз вниз, а сгибание шеи — такое же содружественное движение глаз вверх. Двустороннее орошение барабанных перепонок холодной водой приводит к содружественному движению глаз вниз, в то время как двустороннее орошение барабанных перепонок горячей водой (не выше 44°С) приводит к содружественному движению глаз вверх.
В средней части рисунка показано влияние двустороннего поражения медиального продольного пучка на окулоцефалический и окуловестибулярный рефлексы. Слева показано, что окулоцефалическая и окуловестибулярная стимуляция приводят к латеральному отклонению контрлатерального глаза, в то время как инсилатеральный глаз останавливается на средней линии (в норме отклоняется медиально). Это вызвано поражением медиального продольного пучка, соединяющего ядра отводящего и глазодвигательного нервов. Вертикальные отклонения глаз при этом часто сохраняются. В нижней части рисунка представлены нарушения рефлекторных движений глаз при повреждениях нижней части ствола головного мозга. Слева показано, что ни окуловестибулярная, ни окулоцефалическая стимуляция не вызывают боковых отклонений глаз. Причиной этого является повреждение проводящих путей между вестибулярным ядром и отводящим нервом. Аналогично, в правой части рисунка окуловестибулярная и окулоцефалическая стимуляции не вызывают вертикального движения глаз. В редких случаях, особенно при поражении нижнебоковой части ствола, окулоцефалический рефлекс может сохраниться, несмотря на исчезновение окуловестибулярного рефлекса. (Приводится с разрешения из: Plum F., Posner J,В. : The Diagnosis of Stupor and Coma, 3rd ed. Philadelphia, F.A. Davis, 1980) инсульт) может вызывать нарушение сознания в виде сонливости или сопора, но не должен приводить к коме.
К экзогенным токсинам относятся ядовитые вещества. Токсикологическое исследование должно стать частью обычного обследования всех коматозных больных, даже если передозировка токсических веществ является маловероятной. Эндогенные токсины тоже могут вести себя, как яды, и вызывать токсико-метаболическую кому. Эндогенные токсины обычно образуются при нарушении функции главных детоксикационных паренхиматозных органов: печени, почек и легких (в последнем случае токсином является двуокись углерода). Печеночная, почечная и гиперкапническая энцефалопатии — распространенные примеры метаболической комы.
Недостаточность главных эндокринных систем также может привести к коме. Например, гипотиреоз (микседемная кома), тотальная дисфункция гипофиза (пангипопитуитаризм) и надпочечных желез (аддисоновый криз). Кроме того, нарушения метаболизма глюкозы в виде ее избытка (например, диабетический кетоацидоз или гиперосмолярное некетоацидотическое состояние) или недостатка (гипогликемическая энцефалопатия) тоже могут привести к развитию комы. Электролитные нарушения (либо в сторону повышения, либо в сторону понижения) также могут приводить к нарушению сознания. Например, гипо- и гипернатриемия, гиперкальциемия и гипермагниемия.
Еще одной важной причиной токсико-метаболической комы является непосредственное общее воздействие токсинов на кору больших полушарий. Такие токсины обычно распространяются по субарахноидальным пространствам. Непосредственное воздействие на кору происходит в результате субарахноидального кровоизлияния или развития гнойного менингита.
Генерализованные нарушения электрической активности (например, эпилептические припадки) тоже могут вызывать кому. Кома может развиться либо во время припадка, либо после него (постиктальная кома). Надо помнить, что эплептический припадок может не проявиться традиционными клонико-тоническими судорогами. В некоторых случаях больной просто цепенеет или у него слегка подрагивают веки. Такие случаи надо исследовать особенно тщательно и целенаправленно, а электроэнцефалография должна стать обычным методом исследования больных в коматозном состоянии.
Наконец, одной из распространенных причин метаболической комы является гипоксическая энцефалопатия. Этот термин в настоящее время признается некорректным, поскольку двустороннее нарушение функции коры скорее связано с реперфузионными нарушениями, нежели с истинной гипоксией. Поскольку ствол мозга более устойчив, его функция обычно сохраняется, и такие больные не могут считаться мертвыми. После выхода из первичного шока и комы (то есть из состояния, подобного глубокому сну), больные с гипоксической энцефалопатией переходят в необратимое вегетативное состояние («бодрствующая кома»). При этом ствол мозга начинает выполнять свои обычные функции и посылает импульсы коре, хотя кора не способна их проанализировать. Больные в состоянии бодрствующей комы открывают глаза, а их взор блуждает по комнате. Это вызывает у друзей и родственников больного иллюзию, что близкий им человек выходит из коматозного состояния. В действительности больной просто перешел в стойкое и достойное сожаления вегетативное состояние.
26. Что такое астерикс?
Астерикс (от греч. а — отсутствие, и sterixis — фиксированное положение) — это «порхающий» тремор, который может встречаться у больных с метаболическими энцефалопатиями, особенно при угрожающей печеночной коме. Астерикс возникает при неспособности осуществлять произвольные мышечные сокращения.
Следовательно, выявление астерикса требует наличия контакта с больным и его невозможно обнаружить у пациента в сопорозном или коматозном состоянии. Ас-терикс представляет собой непроизвольные резкие движения, характеризующиеся последовательными сгибаниями и разгибаниями. Обычно этот феномен описывают на кистях рук, хотя в процесс могут вовлекаться все мышцы, участвующие в сохранении положения тела (пальцы рук и ног, веки и даже язык).
Астерикс лучше всего выявляется при вытянутых руках с дорсально согнутыми кистями и растопыренными пальцами, словно пациент останавливает движущийся транспорт. Поскольку астерикс чаще всего встречается при тяжелой печеночной недостаточности, его обычно называют печеночным тремором. Однако астерикс может встречаться и при других формах метаболической энцефалопатии (например, при уремии, гиперкапнии, отравлениях или электролитном дисбалансе). Его можно наблюдать (хотя гораздо реже) даже у больных с тяжелой застойной сердечной недостаточностью или сепсисом. В действительности смертность среди больных печеночной недостаточностью, у которых наблюдается астерикс, вдвое превышают смертность среди аналогичных больных без астерикса.
«Порхающий» тремор был впервые описан в 1949 г. Фолеем и Адамсом. Известный остряк Фолей придумал термин «астерикс», сидя за выпивкой в греческом баре напротив Бостонского городского госпиталя. Он использовал этот термин почти в шутку и был немало удивлен, когда астерикс стал официальным академическим названием «порхающего» тремора.
27. Каково определение смерти?
Определение смерти в США основано на решениях президентской комиссии, созданной в восьмидесятые годы по указу президента Рейгана. Согласно этим решениям, больной считается мертвым, если наступила смерть ствола головного мозга. Поэтому диагноз биологической смерти предусматривает полное нарушение функций ствола мозга на всех его уровнях. Для констатации смерти нет необходимости записывать ЭЭГ. Требуется только два неврологических исследования с интервалом в 12 часов.
28. Какие состояния напоминают кому, но в действительности ею не являются?
Дифференциальный диагноз комы должен включать в себя ряд распространенных заболеваний.
- Замкнутое состояние (locked-in state) — это патологический процесс, характеризующийся локальным поражением ствола мозга обычно на уровне верхней и двух нижних третей моста. Учитывая высокий уровень поражения, у больных сохраняется достаточная активность ретикулярной формации, чтобы бодрствовать, хотя активность мозга ниже моста блокируется. Следовательно, у больных сохранены только черепные нервы выше области поражения, в первую очередь, третий и шестой. В результате они могут двигать глазами и держать их открытыми, но не могут шевелить конечностями и ощущать их. Больной видит и слышит врача, но не чувствует прикосновений и не может отвечать на них движениями конечностей. Особым признаком замкнутого состояния являются открытые глаза больного, тогда как при истинной коме (подобной сну) глаза обычно закрыты. Более того, глаза пациента обычно следят за исследователем. При обнаружении слежения попросите больного: «Если вы меня слышите, моргните». Обычно замкнутое состояние имеет фатальное значение и приводит к смерти в течение нескольких дней. Однако в некоторых случаях больные живут достаточно долго. Известен один британский солдат, который будучи раненым во время Первой мировой войны, прожил в таком состоянии много лет. Со временем он научился общаться с окружающими путем мигания по азбуке Морзе.
- Пациенты в истерической коме в действительности не находятся в коматозном состоянии. Это состояние только напоминает кому и является следствием значительных психических расстройств. Истерическую кому иногда можно распознать, подняв руку больного над его головой и затем отпустив ее. В истерической коме больные редко роняют руку себе на голову, а медленно опускают ее вдоль туловища.
- Кататоническая кома (от греч. katatonas — подавленный) похожа на истерическую кому, но отличается от нее своим патогенезом. В анамнезе у больных в кататонической коме обычно отмечается депрессия, а кататония развивается в результате какого-либо интеркуррентного заболевания. Глаза обычно открыты. Больные находятся в сознании, но сохраняют полную неподвижность. Механизм возникновения кататонической комы заключается в повышенной активности некоторых кортикальных центров, которые подавляют активность остальных участков коры. Эти гиперактивные центры обычно подавляются бензодиазепинами или барбитуратами короткого действия. У больных восстанавливается бодрствование, и они способны к выполнению словесных команд.
29. Что такое вклинение крючка поясной извилины?
Это рострально-каудальное вклинение поясной извилины височной доли со вторичной компрессией ствола головного мозга. Функции ствола утрачиваются постепенно от верхнего отдела к нижнему (сначала функции таламуса, потом среднего мозга, моста и, наконец, продолговатого мозга). В неврологическом статусе сначала появляется изменение позы на стороне поражения (декортикация, а потом и децеребрация), затем пропадает чувствительность на болевые раздражители. Позднее появляется односторонний паралич зрачков и утрачивается окулоцефалический рефлекс на стороне поражения. Наконец, вследствие сдавления дыхательного центра продолговатого мозга наступает остановка дыхания. Во избежание смерти следует немедленно начать искусственную вентиляцию легких в режиме гипервентиляции и противоотечную терапию (см. рис. 20.4).
30. Каковы наиболее частые причины вклинения крючка поясной извилины?
Самой частой причиной является объемный процесс в полости черепа (например, ишемический или геморрагический инсульт, абсцесс мозга или опухоль). Поскольку отек мозга достигает своего пика в течение 48 — 72 часов с момента острого повреждения, состояние больных с инсультом постепенно переходит из сопора в кому. Наконец, перед самой остановкой дыхания появляются прогрессирующие признаки вклинения.
31. Помогает ли характер дыхания идентифицировать уровень поражения ствола головного мозга?
И да и нет. Некоторые типы дыхания могут оказаться полезными в локализации поражения ствола мозга. Другие типы дыхания, несмотря на традиционное мнение, гораздо менее информативны. Один из типов дыхания в настоящее время больше относится к медицинскому фольклору, нежели к практической физикальной диагностике. Это дыхание Чейна—Стокса. Данный тип дыхания характеризуется регулярными циклами нарастания и затухания глубины и частоты дыхания, после чего наступает временное апноэ. Необходимо четко знать признаки дыхания Чейна —Стокса, поскольку оно очень пугает неопытный персонал. Иногда таких больных начинают реанимировать. В действительности дыхание Чейна —Стокса может встречаться в норме в преклонном возрасте или при ожирении. Тем не менее этот тип дыхания также может являться признаком застойной сердечной недостаточности или различных неврологических заболеваний, которые снижают чувствительность дыхательного центра к изменениям концентрации двуокиси углерода.
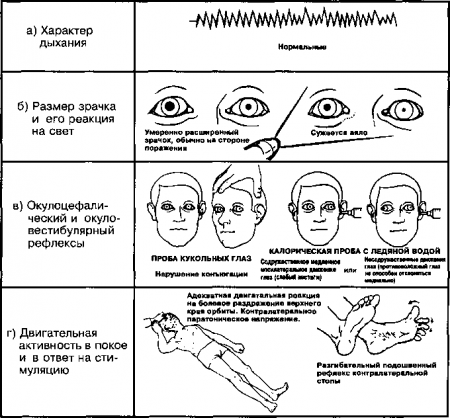
Рис. 20.4. Симптомы вклинения крючка височной доли, ранняя фаза поражения третьего черепного нерва. (Приводится с разрешения из: Plum F., Posner J.B.: The Diagnosis of Stupor and Coma, 3rd ed. Philadelphia, F.A. Davis, 1980)
Поэтому для стимуляции дыхательного центра требуются большие концентрации двуокиси углерода. Накопление двуокиси углерода вызывает гипервентиляцию, которая сменяется апноэ. Дыхание типа Чейна —Стокса наблюдается при менингитах, двустороннем или одностороннем ишемическом инсульте и поражениях варолиева моста.
32. Кто такие Чейн и Стокс?
Джон Чейн (1777 — 1836) — шотландский врач. Его отец был хирургом. В детстве Чейн часто помогал отцу лечить больных с кровотечениями, перевязывая им раны. После окончания Эдинбургского университета в восемнадцатилетнем возрасте он четыре года прослужил в армии. Чейн был участником битвы при Вайнегар-Хилл в 1798 г., когда было окончательно сломлено сопротивление Ирландии британскому правительству. В 1809 г. он приехал в Дублин, где со временем был назначен главным врачом Ирландии и стал основателем современного ирландского здравоохранения.
Уильям Стокс (1804 — 1878) — ирландский врач, сын профессора анатомии, который занял место в ирландском Хирургическом Колледже после Джона Чейна. Не получив общего образования (отец хотел уберечь его от общества, которое не придерживалось канонов священного писания), Стокс приехал в Эдинбург и закончил медицинский факультет университета в 1825 г. В Шотландии он узнал о Лаэннеке и его недавнем изобретении — стетоскопе. Стокс настолько влюбился в этот прибор, что написал первое руководство по применению стетоскопа на английском языке. Интерес Стокса к стетоскопу был так велик, что он стал общественным защитником его применения в медицинской практике, часто вызывая саркастические усмешки коллег. Стокс участвовал в ликвидации эпидемии тифа в Дублине в 1826 г., заразился сам, но выжил. Позднее он принял участие в ликвидации эпидемии холеры. Имя Уильяма Стокса связано не только с дыханием Чейна-Стокса, но и с приступами кратковременной потери сознания Адамса —Стокса. Они были описаны ирландским хирургом Робертом Адамсом в 1827 г. и включены Стоксом в вышедшую в 1854 г. книгу «Болезни сердца и аорты».
33. Какие еще существуют важные типы патологического дыхания?
- Дыхание Биота — это вариант дыхания Чейна —Стокса по чередованию периодов гиперпноэ/гипервентиляции и апноэ. Однако при этом типе дыхания отсутствует цикличность нарастания и затухания респираторных движений, внезапное начало и регулярность, присущая дыханию Чейна —Стокса. Этот тип дыхания наблюдается реже, чем дыхание Чейна —Стокса, и обычно встречается при менингите или компрессии продолговатого мозга. Поэтому прогноз при дыхании Биота гораздо хуже, чем при дыхании Чейна —Стокса. Обычно оно предвещает остановку дыхания и сердечной деятельности.
- Апнойное дыхание — это своеобразный тип дыхания, характеризующийся глубоким вдохом, за которым следует задержка дыхания, а потом быстрый выдох. Этот тип дыхания обычно указывает на поражение ствола головного мозга (обычно на уровне моста).
- Центральная гипервентиляция часто встречается у больных с поражениями среднего мозга и верхней части моста. Этот тип дыхания характеризуется гиперпноэ и тахипноэ (глубоким и частым дыханием), что отличает его от дыхания Куссмауля.
- Дыхание Куссмауля было описано немецким врачом Адольфом Куссмаулем (1822 — 1902) у больных диабетическим кетоацидозом. Однако встречается этот тип дыхания и при других формах матеболического ацидоза (например, при молочнокислом ацидозе или уремии). Организм больного стремится сохранить кислотно-щелочной баланс, пытаясь компенсировать метаболический ацидоз дыхательным алкалозом. При этом гораздо эффективнее глубокое дыхание, нежели частое. Дыхание Куссмауля не такое частое, как при центральной гипервентиляции, но зато более глубокое. Имя Куссмауля связано также с симптомом Куссмауля (парадоксальное повышение на вдохе давления в яремной вене, которое встречается у больных с констриктивным перикардитом или стенозом трехстворчатого клапана). Куссмаулю принадлежит также первое клиническое описание перикардита.
- У больных с поражением дыхательных центров продолговатого мозга может развиться атаксическое дыхание (от греч. а -отсутствие; taxis -порядок^. Это беспорядочный тип дыхания, напоминающий фибрилляцию дыхательного центра. Характеризуется внезапными переходами от гипервентиляции к гиповентиляции и даже к апноэ. Этот тип дыхания часто называют агональным, обычно он предшествует смерти.
ЛИТЕРАТУРНЫЕ ИСТОЧНИКИ
- Hardison W.G, Lee F.I: Prognosis in acute liver disiase of the alcoholic patient. N Engl J Med 275:61-66, 1966.
- Plum F., Posner J.B: The Diagnosis of Stupor and Coma, 3rd ed. Philadelphia, F. A. Davis, 1980.
- Sapira J.: The Art and Science of Bedside Diagnosis. Baltimore, Urban & Schwarzenberg, 1990.

