СОДЕРЖАНИЕ ГЛАВЫ
- Брюшная стенка
- Контуры брюшной стенки и пупок
- Узелки сестры Хосефы
- Абдоминальный парадокс и альтернирующее дыхание
- Экхимозы брюшной стенки
- Стрии брюшной стенки
- Венозное коллатеральное кровообращение «Голова медузы»
- Техника поверхностной и глубокой пальпации
- Аускультация брюшной полости
- Кишечные шумы
- Систолический шум
- Непрерывный шум
- Шум трения
- Шум плеска
- Печень
- Оценка размеров печени
- Тест с поскребыванием
- Аускультация
- Шум трения печени
- Печеночный шум
- Печеночный венозный шум
- Желчный пузырь
- Симптом(ы) Мерфи
- Правило Курвуазье
- Селезенка
- Оценка спленомегалии
- Пальпация
- Перкуссия
- Аускультация
- Симптом Кера
- Желудок
- Клапотаж
- Шум плеска
- Поджелудочная железа
- Симптом Грея Тернера
- Симптом Куллена
- Почки
- Болезненность в реберно-диафрагмальном углу (симптом поколачивания)
- Артериальные систолические шумы
- Мочевой пузырь
- Пальпаторные методы оценки увеличения пузыря
- Перкуторные методы оценки увеличения пузыря
- Оценка увеличения пузыря методом аускультативной перкуссии
- Острый живот (Перитонеальные симптомы)
- Защитное напряжение мышц брюшной стенки (ограниченное и индуцированное)
- Симптом Карнетта (модифицированный вариант индуцированной ригидности)
- Симптом Блюмберга (симптом раздражения брюшины)
- Отдаленная рикошетная боль
- Симптом Маркля (боль при напряжении брюшной стенки)
- Симптом Боаса
- Симптом запирательной мышцы
- Симптом поясничной мышцы
- Диагностика асцита
- Движение волны жидкости
- Симптом смещения перкуторной тупости
- Распластанный живот
- Аускультативная перкуссия
- Симптом «лужи»
- Симптом баллотирования
Salvatore Mangione, M.D.
Проклятый живот, приносящий человеку самые большие страдания
Гомер, Одиссея, XV.344
ТРАДИЦИОННЫЕ ВОПРОСЫ И ОТВЕТЫ
Преподаватели традиционно называют брюшную полость «могилой для терапевта». В самом деле, брюшная полость (гораздо в большей степени, чем грудная клетка) является недоступной для физикальных методов обследования. Все методики, разработанные поколениями врачей для раскрытия секретов многочисленных органов брюшной полости, в большинстве своем недостаточно информативны. Поэтому только ограниченное число методик физикального обследования прошло отборочный тест преподавателей.
БРЮШНАЯ СТЕНКА
А рядом — три горгоны змеекудрые,
Крылатые их сестры, людям страшные:
На них как взглянет смертный — так и дух долой.
Эсхил. Прометей прикованный Перевод с древнегреческого — С. Апта (к вопросу 19)
ТРАДИЦИОННЫЕ ВОПРОСЫ И ОТВЕТЫ
Осмотр, пальпация и аускультация живота предоставляют много информации. Однако существуют симптомы, которые имеют большее отношение к искусству (или фолклору), чем к науке. Перкуссия живота не включена в данный раздел, а рассматривается наряду с исследованием внутренних органов брюшной полости (главным образом печени, селезенки, почек и мочевого пузыря).
Осмотр
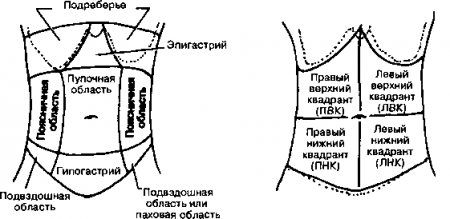
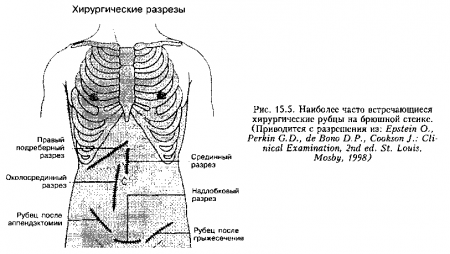
Рис. 15.1. Топографические отделы живота. Слева представлено топографическое разделение живота в терминологии Британской Национальной Академии. Большинство из девяти отделов слишком малы, поэтому увеличенные органы брюшной полости могут занимать не один отдел. Справа представлена более простая схема из четырех отделов. Большинство клиницистов предпочитает эту схему, и она также используется в данном руководстве. Во многих случаях данная схема требует дополнительного уточнения в виде ссылок на эпигастрий, боковые отделы или надлобковую область. (Приводится с разрешения из; De Cowin R.L.: De Cowin and De Cowins Diagnostic Examination, 6th ed. New York, McGrow-Hill, 1994).
Контуры брюшной стенки и пупок
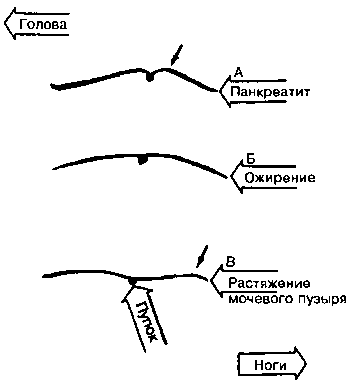
Рис. 15.2. Боковой контур живота. А. Лук Купидона при панкреатите; Б. Ожирение; В. Растяжение мочевого пузыря (Приводится с изменениями из: Sapira J.: The Art and Science of Physical Diagnosis. Baltimore, Williams&Wil-kins, 1990)
1. Какую информацию можно получить при боковом осмотре контура брюшной стенки?
- Типичный контур лука Купидона, описанный у больных острым панкреатитом. При этом состоянии точка, соединяющая две ветви лука, совпадает с пупком и образует центральное углубление в контуре живота.
- Ограниченное выбухание в эпигастральной области, которое иногда наблюдается у больных с большим выпотом в перикарде (симптом носит название «живот Ауенбруггера»). Его не надо путать с животом при ожирении, который сбоку имеет форму дуги с вершиной на уровне пупка.
- Растяжение мочевого пузыря обычно приводит к сглаженности бокового контура живота с ограниченным выпячиванием на уровне гипогастрия.
- Непроходимость тонкого кишечника вызывает «лестничное» растяжение брюшной стенки, а непроходимость толстого кишечника — растяжение в виде перевернутой буквы U.
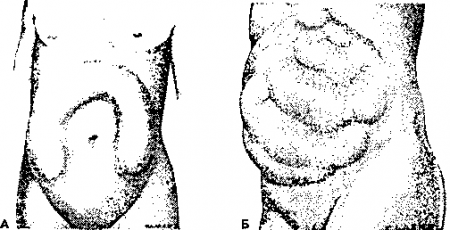
Рис. 15.3. А. Внешний вид живота при умеренном растяжении толстого кишечника. Б. «Лестничный» тип растяжения живота (указывает на обструкцию нижних отделов подвздошной кишки). (Приводится с разрешения из: Silen W.: Copes Early Diagnosis of the Acute Abdomen, 19th ed. New York, Oxford University Press, 1996)
2. Каковы основные аномалии пупка?
- Выпячивание пупка;
- пурпурная окраска пупка;
- смещение пупка по срединной линии живота.
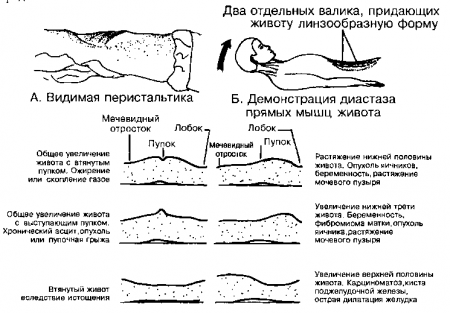
Рис. 15.4. А. Видимая перистальтика. При осмотре верхних отделов живота можно иногда увидеть волны перистальтики желудка и тонкого кишечника. Обычно они имеют вид косых валиков на передней брюшной стенке, которые возникают в левом верхнем квадранте живота и постепенно перемещаются вниз и вправо. В некоторых случаях параллельные валики придают животу «лестничную» форму. Нормальные волны перистальтики могут просматриваться через тонкую брюшную стенку, а патологически усиленные волны могут быть видны даже через брюшную стенку нормальной толщины. В последнем случае видимая перистальтика указывает на обструкцию полых органов. Б. Диастаз (расхождение) прямых мышц живота. Это аномальное разделение прямых мышц живота. Оно часто бывает незаметным в положении больного на спине, но легко распознается, когда больной приподнимает голову над подушкой, и мышцы живота напрягаются. В. Боковые контуры живота. Внимательный осмотр живота сбоку может дать первый ключ к выявлению патологии, направляет ваше внимание в определенную зону живота и помогает в поиске других симптомов. (Приводится с разрешения из: De Gowin R.L. : De Gowin and De Gowins Diagnostic Examination, 6th ed. New York, McGrow-Hill, 1994)
В. Боковые контуры живота
3. Что такое узелки сестры Хосефы?
Это метастатические узлы в пупке, названные в честь сестры Хосефы из госпиталя Святой Марии Си поэтому часто ошибочно называемые «узелками Сестры Марии Хосефы»). В первые годы существования клиники Майо сестра Хосефа обратила внимание Уильяма Майо на то, что по наличию или отсутствию узлов в области пупка она может предсказать результат лапаротомии. Из-за своих обширных сосудистых и эмбриологических связей пупок является излюбленным местом для метастазирования злокачественных образований органов брюшной полости. Метастазы имеют вид неровных узловых или эксфолиативных поражений, которые часто полностью замещают пупок. Часто околопупочные узлы можно пальпировать через пупок. Основными источниками метастазов в пупок по убывающей частоте являются желудок, яичники, толстая кишка, прямая кишка и поджелудочная железа.
4. Какие встречаются типы выпячивания пупка?
Наиболее часто наблюдается своеобразное выворачивание пупочного рубца, которое обычно происходит при повышении внутрибрюшного давления (из-за скопления жидкости или опухоли). Наиболее частая причина выпячивания пупка — это асцит. Однако оно может встречаться и у очень тучных людей со слабой брюшной стенкой.
5. Что означает пурпурное окрашивание пупка?
Оно является признаком забрюшинного кровотечения, обычно встречающегося при геморрагическом панкреатите. Околопупочные кровоизлияния чаще всего являются признаком Куллена и сочетаются с симптомом Грея Тернера (двустороннее красноватое или пурпурное окрашивание боковых отделов живота).
На заметку. Изменения окраски брюшной стенки — это малочувствительный и неспецифический симптом геморрагического панкреатита.
6. Как может смещаться пупок по срединной линии живота?
Наиболее часто наблюдается смешение пупка вниз. Это бывает при асците или гепатомегалии, особенно с длительным анамнезом. У таких больных пупочный рубец смещен вниз в сторону лобка, хотя в норме он должен располагаться на середине расстояния между мечевидным отростком грудины и лобковым симфизом. Однако встречается и смещение пупка вверх, особенно у беременных женщин и у больных с опухолями тазовых органов.
7. Какую еще информацию можно получить при осмотре брюшной стенки?
При осмотре поверхности живота необходимо обратить внимание на:
- дыхательную экскурсию передней брюшной стенки;
- патологические признаки (например, кровоизлияния, стрии, послеоперационные рубцы);
- патологический венозный рисунок.
8. Как ведет себя брюшная стенка при нормальном дыхании?
Движения брюшной стенки должны быть синхронны с грудной клеткой, то есть она должна расправляться при вдохе и сокращаться при выдохе. В некоторых случаях происходит десинхронизация движений грудной клетки и брюшной стенки. При этом живот увеличивается в объеме, когда грудная клетка спадается, и наоборот. Такие «раскачивающиеся движения» грудной клетки и живота называются абдоминальным парадоксом, парадоксальным дыханием или дыхательным парадоксом и указывают на паралич или слабость диафрагмы. При этом диафрагма ведет себя как пассивная мембрана, засасывающаяся в грудную полость при вдохе и опускающаяся в брюшную полость при выдохе.
9. Какова чувствительность парадоксального дыхания в прогнозировании дыхательной недостаточности?
Очень высока. Парадоксальное дыхание обычно предшествует нарушениям парциального давления газов в артериальной крови у больных с угрожающей дыхательной недостаточностью.
10. Что такое чередующееся (альтернирующее) дыхание?
Это еще один признак слабости дыхательных мышц и угрожающей дыхательной недостаточности. Альтернирующее дыхание может встречаться вместо или вместе с симптомами абдоминального парадокса. У таких больных в акте дыхания поочередно участвуют либо диафрагма, либо межреберные дыхательные мышцы. Иногда наблюдается циклическое чередование альтернирующего дыхания и абдоминального парадокса, и наоборот.
11. Какие дыхательные движения брюшной стенки можно заметить у больного перитонитом?
У больных перитонитом брюшная стенка при дыхании может оставаться неподвижной. При разлитом перитоните эти ограничения движения носят диффузный характер; при ограниченном перитоните они локальны. Например, у больного с дивертикулитом неподвижный участок расположен в левом нижнем квадранте, а при аппендиците — в правом нижнем квадранте живота.
12. Какие патологические кожные знаки можно увидеть на брюшной стенке?
Чаще всего — это стрии и экхимозы. Аномальный венозный рисунок относится к другому типу патологических кожных знаков и должен рассматриваться отдельно.
13. Что такое экхимозы?
Это кровоизлияния в мягкие ткани, которые чаще всего встречаются при за-брюшинном или внутрибрюшинном подкожном кровотечении. Наиболее часто они появляются вокруг пупка и на боковых отделах живота, и носят имя врачей, впервые их описавших (Куллена и Грея Тернера соответственно).
На заметку. Эти кровоизлияния встречаются у 3% больных с острым панкреатитом, обычно в первые несколько дней после начала заболевания. Они также встречаются у больных с самопроизвольно прерванной внематочной беременностью. Однако их чувствительность в этом случае составляет менее 1% [4]. В целом специфичность экхимозов низка, так как они появляются при многих внутрибрюшных и внутритазовых катастрофах (например, при ущемлении подвздошной кишки, ущемлении пупочной грыжи, геморрагическом асците и двустороннем сальпингите).
14. Что такое стрии?
Стрии — это полосы растяжения на поверхности кожи, обычно расположенные в боковых отделах живота. Они могут быть множественными, длиной 1-6 см и также встречаются на других частях тела, подвергающихся хроническому натяжению (плечи, бедра и молочные железы). Хотя стрии обычно появляются при быстром увеличении (или потере) веса, они также могут быть следствием беременности. Однако стрии наблюдаются и при синдроме Кушинга, включая его ятрогенный вариант. Так как у больных с синдромом Кушинга имеется эритроцитоз, стрии при этом заболевании могут быть пурпурного цвета, и этот оттенок не встречается при других заболеваниях.
15. Что можно сказать о послеоперационных рубцах?
Каждый хирургический рубец должен быть осмотрен и причина его должна быть выяснена. Их наличие должно быть отражено в истории болезни пациента на схематическом изображении четырех квадрантов живота.
Венозные коллатерали
16. Какие венозные коллатеральные сети можно увидеть на передней брюшной стенке?
Существуют три важных сети коллатерального венозного кровообращения. Они открываются в случае обструкции: (1) верхней полой вены; (2) нижней полой вены; (3) портальной венозной системы.
17. Как можно различить эти три венозные сети?
По их расположению и направлению кровотока (см. рис. 15.6).
- Обструкция верхней полой вены приводит к появлению расширенных вен на верхней половине передней брюшной стенки, и кровоток по ним направлен вниз.
- Обструкция нижней полой вены проявляется расширеннием вен на боковых поверхностях живота, и кровоток по ним направлен вверх.
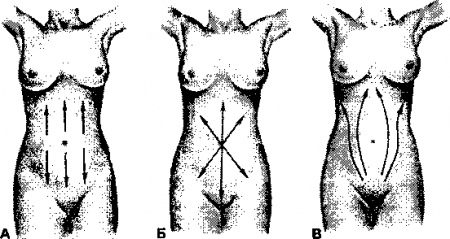
Рис. 15.6. Варианты венозных анастомозов на передней брюшной стенке. А — вариант нормы. Б — при портальной гипертензии. В — при обструкции нижней полой вены. (Приводится с разрешения из: Seidel Н.М., Ball J.W., Dains J.E., Benedict G.W.: Mosby’s Guide to Physical Examination, 3rd ed. St. Louis, Mosby, 1995)
- Обструкция портальной системы характеризуется расширением околопупочных вен. При этом верхние брюшные вены дренируются вверх, а нижние соответственно вниз.
18. Как определить направление кровотока по расширенным венозным коллатералям?
Положите два указательных пальца на расширенную вену и пережмите ее. Затем разведите пальцы на расстояние в 2,5 см. При этом образуется пустующий участок вены. Уберите сначала палец с дистального конца вены, а затем с проксимального конца, и вы увидите направление кровотока, заполняющего пустующий сегмент вены (вверх или вниз соответственно).
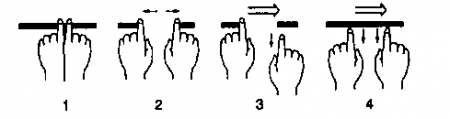
Рис. 15.7. Методика определения направления кровотока по поверхностным венам. Врач пережимает указательными пальцами кровоток по вене (1). Затем раздвигает указательные пальцы, выдавливая кровь из промежуточного сегмента вены (2). Давление на один конец вены прекращается и засекается время, за которое кровь заполнит пустующий сегмент вены (3). Процедура повторяется снова, только вначале убирается палец с другой стороны (4). Кровоток направлен в сторону более быстрого заполнения. (Приводится с изменениями из: De Gowin R.L.: De Gowin and De Gowins Diagnostic Examination, 6th ed. New York, McGrow-Hill, 1994)
19. Что такое «голова медузы»?
Патологическая венозная сеть на брюшной стенке, которая встречается у больных с портальной гипертензией, носит название «голова медузы». Основной причиной ее появления является цирроз печени, при котором происходит реканализация пупочных вен. «Голова медузы» представляет собой клубок расширенных брюшных вен, которые расходятся в радиальном направлении от пупка, напоминая змеиное гнездо. Некоторые из этих вен дренируются краниально во внутреннюю вену молочной железы, а некоторые — каудально в нижнюю вену молочной железы.
Свое название эта венозная сеть получила из-за сходства со знаменитой головой Медузы, которая по греческой мифологии являлась одной из трех сестер Горгон и имела довольно зловещую репутацию. На ее голове вместо волос росли змеи, а лицо было настолько ужасным, что каждый, кто смотрел на нее, превращался в камень. В конечном итоге Персею удалось убить Горгону, глядя на ее отражение в отполированном щите. Щит был подарен ему богиней мудрости Афиной. После убийства Медузы Персей прикрепил ее голову на свой щит и использовал как «биологическое» оружие, превращая своих врагов в камень. Его примеру в дальнейшем последовали многие греческие пехотинцы, которые традиционно рисовали на щитах голову Горгоны.
Пальпация
20. Как необходимо проводить пальпацию живота?
(В отечественной практике поверхностную пальпацию живота начинают с левой повздошной области, если нет каких-либо причин, требующих изменений этой последовательности. — Прим. ред.)
Пальпацию живота необходимо проводить по направлению часовой стрелки, начиная с правого верхнего квадранта и постепенно переходя к левому верхнему квадранту, а затем вниз к нижним левому и правому квадрантам. В конце пальпируется околопупочная область, где особое внимание нужно уделить пальпации аорты. Сначала осуществляется поверхностная, а затем глубокая пальпация. Болезненные зоны должны пальпироваться в конце исследования. Напряжение мышц передней брюшной стенки можно ослабить, попросив пациента согнуть ноги в коленях.
21. В чем заключается техника поверхностной и глубокой пальпации?
- При поверхностной пальпации ладонь исследователя мягко касается брюшной стенки, а пальцы надавливают на нее, погружаясь на глубину 1 см.
- Глубокая пальпация аналогична поверхностной, за исключением того, что пальцы погружаются в живот на глубину более 1 см. Эта методика обычно сводится к усиленной пальпации, когда на пальцы пальпирующей ладони надавливают пальцами другой руки (В нашей стране традиционно используется более методичная и тщательная пальпация различных отделов кишечника и желудка по В.П.Образцову и Н.Д.Стражеско. — Прим. ред.).
22. Как отдифференцировать образования брюшной полости от образований брюшной стенки?
При пальпации какого-либо объемного образования необходимо попросить пациента оторвать голову от подушки. Подъем головы вызывает напряжение мышц передней брюшной стенки, которые отодвигают внутриполостные образования внутрь, не меняя положения интрамуральных образований (т. е. образований брюшной стенки).
Аускультация
23. Когда следует выслушивать кишечные шумы (перистальтику): до или после пальпации?
Безусловно, до пальпации и даже до перкуссии, поскольку эти процедуры могут устранять шумы.
24. Каково значение усиленных кишечных шумов?
В противоположность традиционному мнению, типичные высокие и громкие кишечные шумы (обычно их описывают как высокие по звучанию шумовые волны, чередующиеся с периодами молчания) являются относительно специфическим, но малочувствительным признаком непроходимости тонкого кишечника. Действительно, врачу приходится долго выслушивать брюшную стенку, прежде чем удается услышать перистальтику кишечника. Кроме того, усиленная (или ослабленная) перистальтика бывает и при других состояниях.
На заметку. Таким образом, такие кишечные шумы не обладают ни чувствительностью, ни специфичностью и не являются слишком важным диагностическим признаком.
25. Каково значение систолических шумов при аускультации живота?
Зависит от локализации и длительности шума. Шумы брюшной полости могут быть систолическими или непрерывными и выслушиваться в левом и правом верхних квадрантах или в эпигастральной области.
26. Как часто встречаются эти шумы?
В целом у 1-2% случайно отобранных больных в медицинской карте можно найти упоминание о различных шумах в брюшной полости [6].
27. Что означает систолический шум над эпигастральной областью?
Систолический шум над эпигастрием не является редкой находкой и при определенных состояниях может встречаться в 16% случаев. Обычно он указывает на аневризму верхних отделов аорты, чревного ствола или брыжеечной артерии, хотя может встречаться и при беременности, а также у 20% здоровых женщин астенического телосложения. У мужчин такие шумы встречаются довольно редко.
28. Что означает систолический шум над правым или левым верхним квадрантами живота?
Систолический шум над правым верхним квадрантом обычно указывает на развитие опухолей печени (например, гепатомы), но может встречаться при ар-териовенозных мальформациях и иногда при недостаточности трехстворчатого клапана. Систолический шум в левом верхнем квадранте может указывать на патологию селезенки (в основном на сосудистые аномалии). Заболевания почечных сосудов также могут быть причиной появления систолических шумов в соответствующих областях.
29. Что означает непрерывный шум?
Неперерывный шум (особенно если он выслушивается в эпигастральной области) обычно встречается у больных с портальной гипертензией. Его называют шумом Крювелье-Баумгартена. В фазе форсированного выдоха при проведении пробы Валсальвы шум усиливается. Он указывает на реканализацию пупочных вен. Жужжащий систолический шум над пупочной областью может встречаться при врожденном незаращении пупочных вен (болезнь Крювелье-Баумгартена) даже при отсутствии портальной гипертензии или других болезней печени.
30. Что означает шум трения?
Он обычно указывает на инфаркты или опухоли печени и селезенки и выслушивается соответственно в правом и левом верхних квадрантах живота.
31. Что такое шум плеска?
Этот звук возникает при скоплении большого количества жидкости или воздуха и часто выслушивается невооруженным ухом при осмотре здоровых пациентов. Очень громкий шум плеска может указывать на непроходимость кишечника или дилятацию желудка.
ПЕЧЕНЬ И ЖЕЛЧНЫЙ ПУЗЫРЬ
…И крылатый Зевсов пес,
Орел, от крови красный, будет с жадностью лоскутья тела твоего, за кусом кус,
Терзать и рвать и клювом в печень черную впиваться каждодневно, злой, незваный гость, Конца страданьям этим до тех пор не жди, покуда некий бог великих мук твоих Преемником не станет, в недра Тартара и в мрак Аида черный пожелав уйти.
Эсхил. Прометей прикованный Перевод с древнегреческого — С. Апта
ТРАДИЦИОННЫЕ ВОПРОСЫ И ОТВЕТЫ
На основании последних данных роль физикальных методов обследования печени становится все более спорной. Например, оценка гепатомегалии при физикальном исследовании представляется не очень надежным методом, и некоторые авторы даже предлагают отказаться от него совсем. Что касается желчного пузыря, то здесь физикальные методы исследования все еще сохраняют свое значение.
Печень
Пальпация
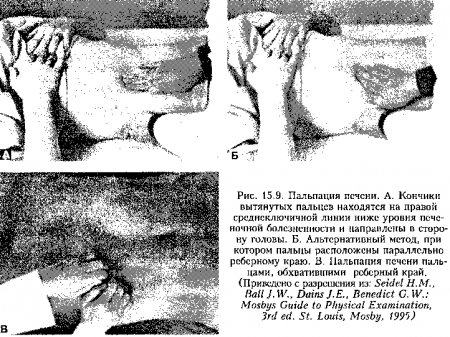
32. Как лучше пальпировать нижний край печени?
Пациент лежит на спине, лучше с согнутыми в коленных и тазобедренных суставах ногами (для расслабления мышц брюшной стенки). Врач кладет руку на живот пациента параллельно прямым мышцам; пальцы рук направлены в сторону головы. Рука затем передвигается вверх, а пациент по инструкции глубоко дышит. Дыхательные экскурсии диафрагмы смещают край печени вниз, навстречу пальцам врача. Если край печени не пальпируется, исследование печени можно завершить. Если край печени определяется, нужно оценить его форму и состояние поверхности: наличие узлов, болезненность, пульсация или дрожание, а затем выслушать печень на наличие систолических шумов или шумов трения.
Альтернативным способом пальпации является методика, при которой пальцы врача направлены в сторону ног больного, и врач пытается нежно ухватить край печени.
33. Какую информацию можно получить при пальпации печени?
Пальпация позволяет оценить состояние нижнего края печени: (1) его форму и плотность; (2) патологические образования на поверхности (например, наличие узелков); (3) болезненность; (4) систолическую пульсацию; (5) дрожание печени и шумы трения.
34. Насколько достоверна оценка плотности края печени при пальпации?
Не очень достоверна. Результаты исследования у разных специалистов широко варьируют. В двух исследованиях, проведенных у больных с алкогольным поражением печени и желтухой, разные специалисты пришли к единому мнению относительно патологической плотности пальпируемого края печени лишь в 11% случаев, и относительно наличия узелков на его поверхности в 26-29%. Только но вопросу болезненности края печени мнение специалистов совпало в 49% [8,9].
35. Что означает болезненность печени?
Обычно она указывает на растяжение капсулы печени, что бывает при застойном характере заболевания. Однако это весьма неспецифический симптом, который может быть вызван воспалением и даже напряжением мышц брюшной стенки.
36. Что означает плотный и твердый край печени?
Очень твердый край печени вызывает подозрение на опухоль, а острый край предполагает цирроз. Плотная, но не каменистая печень без заостренного края обычно встречается при застойной сердечной недостаточности. Узелки указывают на цирроз, но могут встречаться и при раке печени. Эти два заболевания можно различить по размеру узелков (чем крупнее узлы, тем вероятнее опухоль печени).
37. Что означает пульсация края печени?
Она указывает на одно из двух патологических состояний: (1) недостаточность трехстворчатого клапана или (2) констриктивный перикардит.
38. Как можно отличить эти два состояния?
Усиление пульсации на вдохе помогает отличить истинную недостаточность трехстворчатого клапана от констриктивного перикардита. С другой стороны, пульсация на фойе гепатомегалии является надежным показателем констриктивного перикардита. Так, из 55 больных констриктивным перикардитом пульсация печени при ее увеличении была выявлена у 35 человек (64%) [11,12]. Лучше всего пульсация определяется в середине и в конце вдоха и обычно ощущается как двойной толчок края печени, синхронный с пульсацией яремных вен. Последняя наблюдается сразу вслед за пульсацией сонных артерий при сильном заполнении правых отделов сердца в диастолу.
На заметку. Так как пульсация печени является высокочувствительным симптомом констриктивного перикардита, ее отсутствие делает этот диагноз маловероятным. Однако этот симптом не обладает высокой специфичностью и фактически может являться пульсацией аорты, которая передается через увеличенную печень.
39. Что такое печеночно-яремный рефлюкс?
(В главе 10 подробно описана более приемлемая методика выявления абдоминально-яремного рефлюкса, результаты которой вполне соответствуют результатам оценки гепато-югулярного рефлюкса. — Прим. ред.)
Один из физикальных приемов диагностики застойной сердечной недостаточности. Больной лежит на спине и спокойно дышит. В это время врач оказывает интенсивное давление рукой над краем печени. Давление осуществляется непосредственно под краем реберной дуги одновременно вглубь и вверх. Печеночно-яремный рефлюкс проявляется кровенаполнением вен шеи.
На заметку. Этот прием используется также для выявления или усиления шума при недостаточности трехстворчатого клапана. Он обладает 100% специфичностью и 66% чувствительностью, тогда как тест Риверо-Карвалло (усиление шума на вдохе при недостаточности трехстворчатого клапана) имеет специфичность 100% и чувствительность 80%. Вместе эти два теста обладают 100% специфичностью и 93% чувствительностью [13].
Оценка размеров печени
40. Является ли задачей пальпации определение размеров печени?
Нет. Определение размеров печени возможно только на основании совместных результатов пальпации и перкуссии (и, возможно, аускультативной перкуссии).
41. Насколько правомерно считать печень увеличенной, если ее край пальпируется?
Абсолютно неправомерно. Многие клиницисты ставят диагноз гепатомегалии, если удается пальпировать нижний край печени на высоте вдоха, и измеряют степень увеличения печени количеством сантиметров или пальцев от края реберной дуги). Однако сама по себе возможность пальпировать край печени не является надежным критерием гепатомегалии. Например, нормальная печень может пальпироваться из-за ее смещения вниз эмфизематозным легким. В 1958 году Палмер обнаружил [14] пальпаторно нижний край печени у 57% военнослужащих при нормальных показателях печеночных тестов и отсутствии заболеваний печени в анамнезе. У 28% военнослужащих печень пальпировалась на 2 см и ниже края реберной дуги. Подобным образом группа исследователей обнаружила [15] при аутопсии увеличение печени менее чем у половины больных, у которых при жизни пальпировалась печень. В конечном итоге было продемонстрировано [16] отсутствие корреляции между пальпируемостью печени и данными ультразвукового обследования или аутопсии.
На заметку. Таким образом, пальпируемость нижнего края печени является частым и неспецифическим признаком. Хотя более вероятно, что пальпируемая печень является увеличенной (так же как непальнируемая, вероятнее всего, имеет нормальные размеры), следует помнить, что пальпируемый нижний край печени не всегда означает гепатомегалию. Основное и главное значение пальпируемого края печени заключается в определении нижней границы печени. Этот признак может быть интерпретирован только в совокупности с определением верхней границы печени методом перкуссии и установлении вертикального размера печени.
42. Можно ли оценить положение нижнего края печени только по результатам перкуссии?
Эта методика была предложена несколькими авторами. Она является весьма противоречивой, учитывая общеизвестный факт, что перкуссия недостоверна даже при определении верхнего края печени, особенно тихая перкуссия. Действительно, большинство ошибок при оценке размеров печени возникает, когда нижний край печени не пальпируется, и врачу приходится полагаться только па перкуторное определение как верхнего, так и нижнего края печени [17].
43. Какой физикальный метод определения размеров печени считается наилучшим?
Безусловно, не пальпация в самостоятельном виде, так как у половины больных с пальпируемой печенью последняя не увеличена. Размер печени должен определяться ее вертикальным размером, то есть расстоянием в сантиметрах между нижней и верхней границами печени по срединно-ключичной линии (CK7I).
- Нижняя граница печени определяется методом пальпации, перкуссии или теста с аффрикцией («поцарапыванием»). Эти исследования должны выполняться строго по СКЛ. Отклонения от этой линии могут привести к разнице показателей у отдельных исследователей вплоть до 10 см.
- Верхняя граница печени определяется только перкуторно.
44. Как перкуторно определить размер печени?
Существуют две техники перкуссии: прямая и непрямая. Обе могут выполняться на фоне спокойного дыхания пациента. Под прямой техникой понимают тихую перкуссию, которая проводится одним указательным пальцем. Непрямая перкуссия представляет собой традиционную перкуссию пальцем по пальцу. Палец-плессиметр касается брюшной стенки только своим дистальным межфаланго-вым суставом, чтобы избежать смягчения вибрации. Средним пальцем другой руки наносят жесткие (не мягкие) удары по пальцу-плессиметру по СКЛ. Область печени определяется по смене ясного легочного звука (паренхима легкого) на тупой звук (паренхима печени) и снова на громкий тимпанический звук (заполненные воздухом петли кишечника). Расстояние по СКЛ между двумя точками изменения перкуторного звука представляет собой вертикальный размер печении и определяется либо на фоне спокойного дыхания, либо в одну и ту же фазу дыхания. (В нашей стране приняты более подробные и точные методы перкуссии печени — по Курлову и Образцову. — Прим. ред.)
По мнению ряда гастроэнтерологов [18], методика прямой перкуссии более достоверна, чем непрямая, однако нормальные размеры печени, получаемые с помощью этой методики, не определены. Таким образом, пока не будут получены новые данные относительно прямой перкуссии, методом выбора остается перкуссия пальцем по пальцу.
45. Каков в норме вертикальный размер печени?
Он зависит от размеров и формы тела. Как правило, по данным прямой перкуссии и совместным данным перкуссии и пальпации вертикальный размер печени составляет менее 12-13 см по СКЛ.
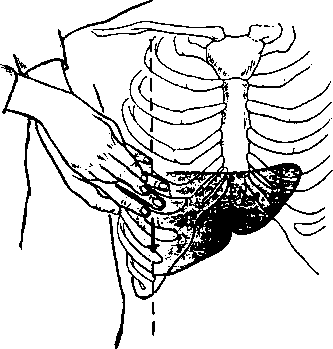
Рис. 15.10. Техника перкуссии печени (Приводится с изменениями из: Swartz М.Н.: Textbook of Physical Diagnosis, 3rd ed. Philadelphia, W.B. Saunders, 1997)
46. В чем заключается тест с аускультоаффрикцией?
Это комбинированный метод аускультации и перкуссии, который применяется для определения нижней границы печени. Мембрана фонендоскопа размещается либо иод мечевидным отростком грудины, либо непосредственно над печенью над краем реберной дуги по СКЛ. Пальцем другой руки врач производит царапающие движения по передней брюшной стенке, начиная с нижнего правого квадранта но направлению к реберному краю по СКЛ [19]. Точка, в которой скребущие шумы резко усиливаются, указывает на изменение плотности подлежащей ткани и, следовательно, означает нижний край печени (см. рис. 15.11). Вариантом теста с поскребыванием является аускультативная перкуссия, когда палец врача не ноцарапывает кожу, а слегка постукивает по ней.

Рис. 15.11. Методика поскребывания с аускультацией печени. Мембрана фонендоскопа расположена над печенью. В это время по поверхности брюшной стенки слегка поскребывают пальцем по направлению к печени. Над печенью аускультативный звук усиливается. (Приводится с разрешения из: Seidel Н.М., Ball J.W., Dains J.E., Benedict G.W.: Mosby’s Guide to Physical Examination, 3rd ed. St. Louis, Mosby, 1995)
47. Насколько достоверен тест с поскребыванием в определении нижнего края печени?
Как оказалось, тест с доскребыванием является надежным, а может быть, даже более падежным методом определения нижнего края печени, чем перкуссия и пальпация [20]. Однако размеры печени чаще всего определяют перкуторно. Таким образом, данный тест должен получить большее признание, прежде чем он перестанет быть простым дополнением к перкуссии или пальпации.
48. Насколько точны методы физикального обследования в диагностике гепатомегалии?
При пальпации нижнего края печени расхождения результатов у разных врачей достигают 6 см, а у одного и того же врача 1-2 см. Подобным образом, расхождения в определении вертикального размера печени методом перкуссии у разных специалистов составили 2,5-8 см, а у одного и того же специалиста — 1-2 см [21]. Результаты перкуссии обычно зависят, прежде всего, от силы перкуторного удара, и показатели вертикального размера печени могут варьировать до 3 см [22]. Основные трудности вызывает определение верхнего края печени, который прикрыт легким.
По данным группы специалистов во главе со Скрэнком прямая перкуссия по точности не уступает ультразвуковому исследованию в определении вертикального размера печени, однако это исследование выполнялось очень опытными гастроэнтерологами. Другие исследования, проводившиеся менее опытными практикующими врачами, показали гораздо худшие результаты. В целом при непрямой перкуссии размер печени недооценивается (чем тише перкуссия, тем больше расхождение). Преодолеть это ограничения можно, используя громкую технику перкуссии и сравнивая полученные результаты с данными номограмм, которые учитывают рост и вес пациента. Вертикальный размер печени, превышающий интервал доверия 95% по номограмме, наиболее вероятно указывает на гепатомегалию. Номограммами можно пользоваться и при мягкой перкуссии.
На заметку. Так как любой физикальный метод дает противоречивые результаты (разброс значений у разных врачей достигает 30-50%), некоторые авторы предлагают совсем отказаться от них при определении размера печени.
49. Что можно рекомендовать относительно оценки размеров печени физи-кальными методами?
Тихая перкуссия недооценивает размер печени по сравнению с жесткой перкуссией. Результаты прямой и непрямой перкуссии существенно отличаются. Пальиация нижнего края печени совершенно ненадежный показатель гепатомегалии. Тест с аускультоаффрикцией заслуживает большего признания. Размеры печени, получаемые при физикальпых методах обследования, не соответствуют ее истинным размерам. Следовательно, эти методы дают очень неточную информацию относительно размеров печени. Основываясь на этих неутешительных выводах, можно рекомендовать следующее:
- Врач должен проводить повторные исследования печени. Поскольку расхождения результатов исследований у одного и того же врача незначительны, все изменения, происходящие с печенью с течением времени, могут быть точно определены.
- Однако физикальные методы не позволяют дать точную и объективную оценку размеров печени. Расхождения результатов у разных врачей настолько велики, что физикальная диагностика гепатомегалии больше зависит от глаз (и пальцев) исследователя, чем от самой методики. Поэтому золотым стандартом в определении размера печени остается ультразвуковое исследование. Оно позволяет ие только получить и (при необходимости) воспроизвести качественные показатели поперечного размера печени, но и определить общий объем печени, используя реконструктивные методики.
- Физикальное исследование печени в первую очередь должно заключаться в пальпаторном определении поверхности ее нижнего края и оценке его плотности.
Аускультация
50. Какова роль аускультации печени?
Она ограничивается выявлением шумов трения брюшины, венозных и артериальных шумов.
51. Каково значение шумов трения?
Они могут выслушиваться у больных с гепатомой, но также в 10% случаев при метастатических опухолях печени. Гораздо реже шумы трения встречаются при ограниченных или диффузных воспалительных процессах (например, абсцессах печени или гепатитах). В целом шум трения является редким и неспецифическим признаком.
52. Каково значение систолических шумов печени?
Артериальные шумы над печенью и эпигастральной областью описаны при опухолях печени (первичных и метастатических) и гепатитах. Распространенность этих шумов в общей популяции очень мала (менее 3%), но у больных раком печени может достигать 10-56% [29,30]. Поэтому аускультацию следует проводить только у пациентов с большой вероятностью патологии печени, основываясь на данных анамнеза и других физикальных методах.
53. Каково значение одновременного присутствия систолического шума и шума трения?
Такое сочетание почти всегда указывает на наличие опухоли.
54. Каково значение венозного шума печени?
Он указывает на портальную гипертензию.
55. Как отличить венозный шум от артериального?
Различие основано на наличии или отсутствии диастолического компонента. В то время как артериальный шум преимущественно систолический, венозные шумы слышны как в систолу, так и в диастолу. Они возникают в результате сообщения между пупочными венами и венами брюшной стенки. Истинные непрерывные (не венозные) шумы являются следствием либо артериовенозной фистулы, либо гемангиомы печени.
Желчный пузырь
56. Что такое симптом Мерфи?
Это задержка дыхания, вызванная болью при пальпации края воспаленного желчного пузыря. Для исследования симптома Мерфи больной должен лежать на спине и глубоко дышать. В это время врач пальпирует точку под нижним краем правой реберной дуги по СКЛ (точку проекции желчного пузыря). Соприкосновение кончиков пальцев врача с воспаленным краем желчного пузыря вызывает боль и рефлекторную остановку дыхания.
57. Что такое признаки Мерфи?
В дополнение к симптому Мерфи существуют некоторые методики, также носящие имя Мерфи. Две из них применяются и в настоящее время. Доктор Мерфи считал их своим наиболее ценным вкладом в медицину в области хирургической диагностики. Одна из них (перкуссия реберно-позвоночного угла для выявления патологии почек) давно потеряла связь с именем Мерфи, хотя до сих пор привычно выполняется во время физикальных исследований. Двумя другими методами являются глубокая пальпация желчного пузыря (истинный симптом Мерфи) и перкуссия желчного пузыря по типу ударов молотком. Мерфи пользовался последним методом у тучных больных и считал его наилучшим. Суть метода сводится к следующему:
…Врач сидит справа от лежащего больного. Кончик указательного пальца левой руки, согнутый под прямым углом, плотно прижимается к реберной дуге у кончика хряща… Больной должен глубоко дышать, и на высоте вдоха, когда желчный пузырь опускается ниже края реберной дуги, по согнутому пальцу наносится сильный удар локтевой поверхностью раскрытой правой кисти. Если имеется воспаление или застой в желчных путях, пациент отмечает при ударе сильную боль. Перерастянутый или воспаленный пузырь очень болезненный, поскольку содержит чрезвычайно чувствительные нервные окончания [32].
Доктор Мерфи применял глубокую пальпацию при обследовании больных с подозрением на патологию желчных путей, хотя даже сам не считал ее таким же хорошим методом, как перпендикулярная пальцевая перкуссия (перкуссия по типу ударов молотком). Сам доктор Мерфи описал технику глубокой пальпации желчного пузыря в 1903 году:
Гиперчувствителыюсть желчного пузыря встречается при всех инфекциях и калькулезной обструкции пузыря и отсутствует при его перекруте, перегибе, опухолевой, рубцовой или клапанной обструкции. Гиперчувствителыюсть выявляется при глубокой пальпации под правым хрящем девятого ребра или по ходу линии, соединяющей эту точку с серединой пупартовой связки. Здесь чаще всего располагается увеличенный желчный пузырь. Глубокая пальпация вдоль этой линии на фоне форсированного дыхания вызывает у больного сильную боль. Наиболее характерный и постоянный признак гиперчувствительности желчного пузыря — это отсутствие у больного возможности выполнить глубокий и полный вдох, когда пальцы врача попадают под правую реберную дугу ниже края печени. Диафрагма выталкивает печень вниз, пока чувствительный желчный пузырь не коснется пальцев врача, и в этот момент дыхание внезапно прерывается, словно его кто-то перекрыл. Этот симптом всегда присутствует при инфекционном и калькулезном поражениях желчного пузыря или желчных путей [33].
58. Кто такой Мерфи?
Джон Б. Мерфи (1857-1916), родом из Чикаго, был признанным лидером Американской хирургии. Он считается величайшим клиницистом и педагогом своего времени в области хирургии. Имя Мерфи связано с несколькими методиками диагностики острого живота [34].
59. Насколько точен симптом Мерфи в диагностике холецистита?
Это весьма специфический, по не очень чувствительный признак, который выявляется у 27% больных холециститом [35].