Синдром крестцово-подвздошного сочленения
При синдроме крестцово-подвздошного сочленения неврологических симптомов, как правило, обнаружить не удается. Для данного синдрома характерны:
- боль, локализующаяся в области задневерхних подвздошных остей (SIPS);
- иррадиация в пах, ягодицу, заднюю поверхность бедра;
- боль усиливается сидя, при вставании и наклонах, уменьшается после ходьбы;
- хромота, ротация и смещение таза;
- слабость ягодичных мышц на стороне пораженного сустава;
- ограничение флексии и экстензии поясничного отдела позвоночника;
- триггеры в ягодичных мышцах на стороне поражения.
Синдром крестцово-подвздошного сочленения у пациентов с грыжами поясничных дисков, по нашим данным, встречается в 4,36%.
Типичным примером данного синдрома может служить следующее клиническое наблюдение. Пациент Г., 31 год, поступил в клинику 03.05.2010. Обратился с жалобами на боль в пояснично-крестцовой области при ходьбе, усиливающуюся в положении сидя и уменьшающуюся в положении лежа. Болеет 6 месяцев. Не обследовался, лечился самостоятельно медикаментозно (НПВП). Из анамнеза известно, что пациент — руководитель фирмы, ведет активный образ жизни, занимается фитнесом, хронические заболевания, перенесенные травмы и операции отрицает.
Неврологический статус. Атлетического телосложения. АД 120/80 мм рт. ст., пульс 72 уд./мин. Черепные нервы в норме. Глубокие рефлексы живые, сила в нижних конечностях достаточная. Выраженное напряжение паравертебральных поясничных мышц с двух сторон. Расстройств чувствительности не выявлено. Патологических и менингеальных знаков нет. Симптом Ласега отрицательный с двух сторон.
Мануальное (остеопатическое) обследование. В положении стоя S-образная сколиотическая осанка, левая лопатка и плечо ниже правых, голова немного наклонена и ротирована вправо. Выраженное напряжение мышц, выпрямляющих позвоночник, с 2 сторон. В положении лежа на спине: укорочение левой нижней конечности, дисфункция С0-С| слева, дисфункция I ребра в верхнем положении слева, компрессия LV-SI. В положении лежа на животе: положительный тест «плотности» на левом КПС, торсия крестца влево по правой оси.
После обследования было проведено мануальное (остеопатическое) лечение, которое включало в себя коррекцию левого КПС функциональной техникой, фасциальную коррекцию задней торсии крестца, декомпрессию LV-SI, коррекцию дисфункций С0-С| слева, I ребра слева. В результате лечения достигнуто изменение постурального равновесия, положительная клиническая динамика в виде регресса болевого и мышечно-тонического синдрома. Положительная динамика была достигнута на первой процедуре. Весь курс остеопатического лечения составил 3 процедуры с интервалом в 7-10 дней.
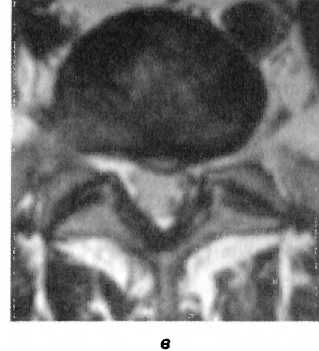
На данном примере видно, что причиной болевого синдрома в поясничном отделе была дисфункция крестцово-подвздошного сустава. MPT-картина также не нашла отражения в клинической симптоматике (рис. 127).

Рис. 127. МР-томограммы пациента Г. Дорсальная левосторонняя медианно-парамедианная грыжа межпозвоночного диска LV-S| размером 5 мм, распространяющаяся в левое межпозвоночное отверстие и деформирующая передние отделы дурального мешка (а, в). Спондилоартроз на уровне LIII—S|. Дорсальная диффузная протрузия межпозвоночного диска L|v-Lv размером 3 мм, распространяющаяся в межпозвоночные отверстия с обеих сторон, умеренно суживая их и компримируя прилежащие отделы дурального мешка (а, б)
Следует особо отметить, что у пациентов с грыжами поясничных дисков клиническая картина часто не соответствует MPT-картине, что обязательно необходимо учитывать при обследовании данной категории пациентов. В ряде случаев грыжи поясничных дисков могут вообще клинически не проявляться, что, по-видимому, можно объяснить наличием оптимального статико-динамического стереотипа.
В зарубежной литературе некоторые авторы приводят протоколы диагностического обследования пациента с болью в поясничной области, которые включают в себя множество остеопатических тестов (глобальных, регионарных и локальных). Однако данные протоколы, как и предложенный читателю выше, могут быть изменены в каждом конкретном клиническом случае. Ниже приводится один из наиболее полных диагностических алгоритмов, который может быть использован в каждодневной практике врача-остеопата, особенно молодых специалистов.
Общий диагностический протокол при болях в поясничной области
(по A. Chantepie, J.-P. Perot, 2011)
- Положение тела по отношению к вертикали Барре (определение восходящего или нисходящего типа дисфункции).
- Определение типа постуры (передний или задний тип).
- Тест линии гребней подвздошных костей.
- Флексионный тест в положении стоя (определение подвздошно-крестцовой дисфункции).
- Флексионный тест сидя (определение крестцово-подвздошной дисфункции).
- Тест Gillet (диагностика КПС, LIv—LV).
- Тест латерофлексии (ТhXII—LI, крестец).
- Тест ротации шейного отдела позвоночника и динамический тест грудных позвонков.
- Позиционный тест подвздошных костей, лона, тестирование т. psoas и т. piriformis в положении пациента лежа на спине. Позиционный тест крестца в положении пациента лежа на животе.
- Тесты Митчелла шейных позвонков и затылочной кости в положении пациента лежа на спине.
- Тестирование кранио-сакральной системы (паттерны сфенобазилярного синхондроза, подъязычной кости).
- Тестирование височно-нижнечелюстного сустава.
- Тест конвергенции глазных яблок.
- Пальпация брюшной области.
- Тестирование суставов нижней конечности.
- Специфические остеопатические, ортопедические и неврологические функциональные тесты (пальпация, неврологический осмотр и т. п.).
Среди наиболее распространенных неврологических тестов, применяющихся для диагностики грыжи межпозвоночного поясничного диска, следует отметить тест Lasegue. Однако его можно использовать и как дифференциально-диагностический. Так, при проведении теста осторожно подтолкните нижний полюс ипсилатеральной почки медиально и вверх. Если это приводит к постепенному увеличению подъема ноги на стороне ишиалгии, то можно с уверенностью говорить об участии почки в патологическом процессе.