Люмбалгия
Синдром люмбалгии у пациентов с грыжами поясничных дисков изолированно встречается редко. В большинстве случаев он сопровождается мышечно-тоническими нарушениями или ишиалгией. Боль при люмбалгии подострая, часто рецидивирующая, уменьшается в положении лежа. Нередко отмечается анталгиче-ский сколиоз и уплощение поясничного лордоза. При этом, как правило, ограничен и болезнен наклон вперед. Симптом Ласега отрицательный. Наиболее типичными примерами синдрома люмбалгии у пациентов с грыжами поясничных дисков могут служить нижеприведенные клинические наблюдения.
Клиническое наблюдение 1. Пациент О., 38 лет, поступил в клинику 28.04.2010. Обратился с жалобами на боль в пояснице по центру, усиливающуюся в положении сидя, при перемене положения тела боль усиливается на стороне нагрузки. Из анамнеза известно, что пациент работает экспедитором и длительное время проводит за рулем. В связи с характером работы часто приходится поднимать тяжести. Впервые боль возникла около 3 лет назад и быстро прошла. Настоящий болевой синдром сохраняется 3 недели, боль постоянная.
Неврологический статус. АД 140/90 мм рт. ст., пульс 78 уд./мин. Черепные нервы в норме. Глубокие рефлексы сохранены, сила в нижних конечностях достаточная. Расстройств чувствительности не выявлено. Патологических и менингеальных знаков нет. Симптом Ласега отрицательный с двух сторон.
Мануальное (остеопатическое) обследование. При осмотре стоя отмечается передний тип постуры, опора на левую ногу, напряжение левого ахиллова сухожилия, повышен тонус ишиокруральных мышц слева, правый гребень подвздошной кости выше левого, корпус ротирован влево и наклонен вправо, выпрямление поясничного лордоза, левая лопатка ниже правой. При осмотре в положении лежа на спине определяется укорочение левой нижней конечности, ротация левой стопы кнаружи, задняя ротация левой подвздошной кости, компрессия LV-SI, ограничение подвижности верхней грудной апертуры слева. При осмотре в положении лежа на животе выявлена групповая дисфункция LI -LIII, функциональная блокада левого крестцово-подвздошного сочленения.
После обследования пациенту было проведено мануальное (остеопатическое) лечение, которое включало в себя декомпрессию крестцово-подвздошных суставов, LV-SI, фасциальную коррекцию крестца и таза. В положении стоя пациенту была проведена фасциальная коррекция постуры, в результате чего произошло выравнивание тонуса в мышцах нижних конечностей и уменьшение анталгического сколиоза. Положительная динамика была достигнута на первой процедуре. Полный регресс клинической симптоматики произошел на второй процедуре.
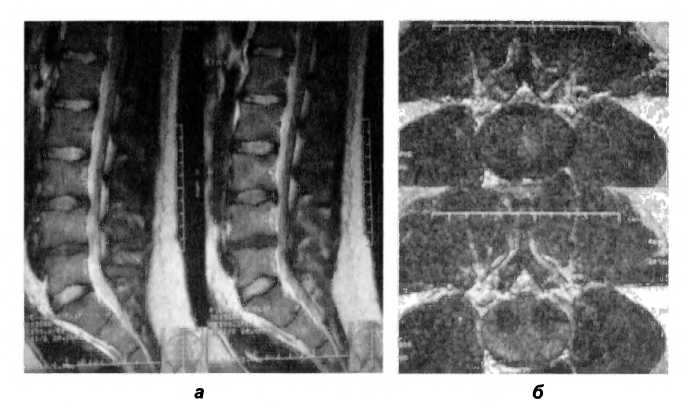
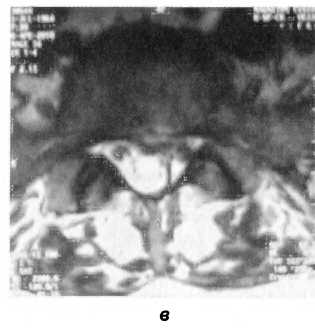
Рис. 124. МР-томограммы пациента О. Физиологический поясничный лордоз выпрямлен. Срединная грыжа межпозвоночного диска LIII-LIV размером 5 мм, срединная грыжа межпозвоночного диска L|v-Lv размером 4 мм. Обе грыжи деформируют дуральный мешок и сужают межпозвоночные отверстия. В телах ThXII -LV выявляются разнокалиберные центральные узлы Шморля (а)
В данном клиническом примере отчетливо показано несоответствие клинической картины люмбалгии и MPT-картины срединных грыж LIII_LIv, LIV— LV, сужающих межпозвоночные отверстия и деформирующих дуральный мешок (рис. 124). Поводом для назначения МРТ послужил тот факт, что боль в пояснице усиливалась в положении сидя, что указывало на перегрузку передней опоры позвоночника в поясничном отделе.
Клиническое наблюдение 2. Пациентка П., 28 лет, поступила в клинику 14.05.2010. Обратилась с жалобами на сильную боль в пояснично-крестцовой области, усиливающуюся при длительном положении стоя и уменьшающуюся в положении сидя. Из анамнеза известно, что у пациентки была родовая травма с повреждением связочно-капсульного аппарата шейного отдела позвоночника. Других травм, операций не было. Впервые боль возникла 6 лет назад и быстро прошла. Боль возникает периодически. Настоящий болевой синдром сохраняется 1 месяц, боль требует приема обезболивающих препаратов.
Неврологический статус. АД 125/80 мм рт. ст., пульс 72 уд./мин. Черепные нервы в норме. Глубокие рефлексы сохранены, сила в нижних конечностях достаточная. Выраженное напряжение паравертебральных поясничных мышц. Расстройств чувствительности не выявлено. Патологических и менингеальных знаков нет. Симптом Ласега отрицательный с двух сторон.
Мануальное (остеопатическое) обследование. При осмотре стоя отмечался задний тип постуры, опора на левую ногу, горизонтальное положение крестца, напряжение и болезненность паравертебральных мышц, болезненная пальпация Lv, правый гребень подвздошной кости выше левого, корпус ротирован вправо и наклонен вправо, правая лопатка ниже левой, флексионный тест стоя положительный справа. При осмотре в положении лежа на спине определяется укорочение правой нижней конечности, ротация левой стопы кнаружи, задняя ротация правой подвздошной кости, компрессия Lv-S|, ограничение подвижности уровня С0-С|. При осмотре в положении лежа на животе выявлена сегментарная дисфункция LV—SI функциональная блокада правого крестцово-подвздошного сочленения (торсия вправо по правой оси).
Данные рентгенологического и MPT-исследования представлены на рис. 125. После обследования пациентке было проведено мануальное (остеопатическое) лечение, которое включало в себя декомпрессию крестцово-подвздошных суставов, Lv—SI, С0— СI, фасциальную коррекцию торсии крестца и таза, коррекцию dura mater. В положении стоя пациентке была проведена фасциальная коррекция постуры, в положении лежа — затылочно-крестцовое уравновешивание. В результате лечения достигнута стойкая положительная клиническая динамика в виде регресса болевого синдрома, а также произошла гармонизация постуры и уменьшился поясничный сколиоз. Положительная динамика была достигнута на первой процедуре. Весь курс остеопатического лечения составил 5 процедур с интервалом в 7 дней.
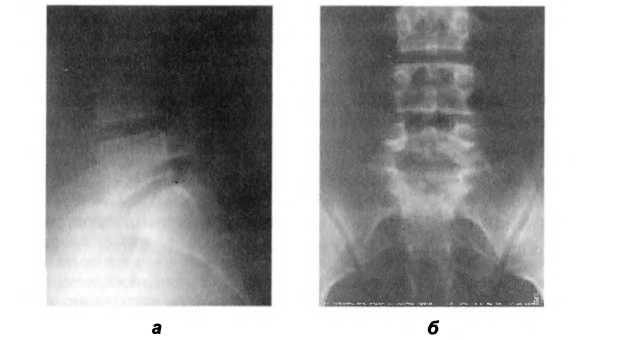
Рис. 125. Лучевые исследования пациентки П.: а, б — рентгенологическая картина поясничного отдела позвоночника в момент болевого синдрома: латерофлексия вправо, spina bifida posterior S|, незначительная клиновидная деформация Lv с вершиной, обращенной кзади;
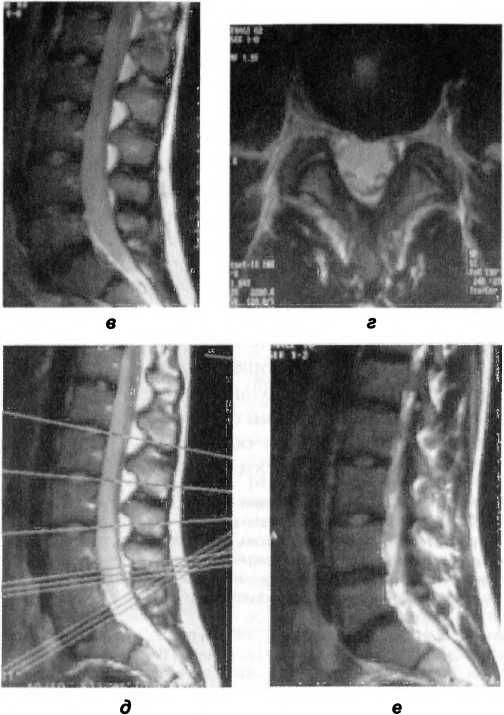
Продолжение рис. 125. в, г — МРТ пояснично-крестцового отдела позвоночника, сделанная с целью уточнения характера болевого синдрома: дорсальная срединная грыжа межпозвоночного диска LIV-Lv размером 4 мм; дорсальная диффузная грыжа межпозвоночного диска LV-SI размером 4 мм, распространяющаяся на оба межпозвоночных отверстия, на протяжении поясничного отдела уплотнена передняя продольная связка, задняя продольная связка уплотнена на уровне LIV-Lv; на краниальной замыкательной пластинке SI 2 грыжи Шморля; д, е — МРТ пояснично-крестцового отдела позвоночника через 2 года ремиссии болевого синдрома: дорсальная срединная грыжа межпозвоночного диска LIV-LV размером 4 мм, распространяющаяся по дуге широкого радиуса в межпозвоночные отверстия с обеих сторон; дорсальная диффузная грыжа межпозвоночного диска LV-SI размером 3 мм, распространяющаяся на оба межпозвоночных отверстия (отмечается стабилизация грыжеобразования на уровне LIV-Lv и уменьшение грыжи диска LV-SI)
В данном клиническом примере также показано несоответствие клинической картины люмбалгии и MPT-картины срединных грыж LIV— LV, LV—SI, сужающих межпозвоночные отверстия и деформирующих дуральный мешок. Ведущим звеном патогенеза болевого синдрома являлась правосторонняя торсия крестца по правой оси, что вызвало дисфункцию LV—SI слева. Поводом для назначения МРТ послужили трудности в идентификации источника боли. Признаков биомеханических нарушений в ПДС и симптомов, косвенно указывающих на наличие грыжи, на боковой рентгенограмме обнаружено не было.
Случай интересен и тем, что у пациентки грыжа возникла на фоне аномалии развития крестца, остеохондроза. На МРТ видны и компенсаторные механизмы, такие как уплотнение продольных связок, которое направлено прежде всего на укрепление связочного аппарата в страдающем отделе позвоночника. Компенсаторное уплотнение продольных связок, по-видимому, также стало результатом длительных биомеханических нарушений и гравитационной перегрузки в области пояснично-крестцового перехода. Об этом свидетельствует наличие грыж Шморля.
Клиническое наблюдение 3. Пациентка Ш., 46 лет, поступила в клинику 01.04.2010. Обратилась с жалобами на боль в пояснице справа, иррадиирующую в правую ягодицу. Впервые боль возникла 20 лет назад. Периодически получала курсы массажа с кратковременным улучшением. Последнее обострение случилось 26.03.2010, принимала мовалис без видимого эффекта. Из анамнеза известно наличие кисты левой почки, мочекаменная болезнь с конкрементами в обеих почках.
Неврологический статус. АД 120/80 мм рт. ст., пульс 72 уд./мин. Черепные нервы в норме. Глубокие рефлексы сохранены, сила в нижних конечностях достаточная. Расстройств чувствительности не выявлено. Патологических и менингеальных знаков нет. Симптом Ласега отрицательный с двух сторон.
Мануальное (остеопатическое) обследование. При осмотре стоя ограничена латерофлексия вправо, латерофлексия влево свободна. Опора на правую ногу. Положительный флексионный тест стоя справа. В положении лежа на спине определяется укорочение левой нижней конечности до 1 см, задняя ротация левой подвздошной кости. В положении лежа на животе выявляется ригидность области ThxI-ThxII, ThIII—Th|V, увеличение подвижности LIII-позвонка, функциональная блокада правой фасетки Lv-SI, а также болезненное напряжение грушевидной мышцы справа. При обследовании позиционного положения крестца выявлена торсия крестца влево по левой оси.
МРТ поясничного отдела от 08.04.2010 выявило грыжи на уровне LIV-Lv, Lv-S| 5 мм и 6 мм соответственно (рис. 126).

Рис. 126. МР-томограммы пациентки Ш. Дорсальные грыжи дисков: медианная L|v-Lv, распространяющаяся по дуге широкого радиуса в оба межпозвоночных отверстия, суживающая их и дуральный мешок, размером 5 мм (а, в); медианно-парамедианная LV-SI, распространяющаяся на оба межпозвоночные отверстия, больше слева, с их сужением, умеренно компримирующая левый нервный корешок, размером 6 мм (а, б).
Краевые остеофиты тел LIv-SI-позвонков
После обследования пациентке проведено мануальное (остеопатическое) лечение в количестве семи процедур с интервалом в 7 дней. Лечение включало прямую коррекцию торсии крестца влево по левой оси, освобождение фасетки Lv-S| справа, коррекцию ThXII, LIII, мягкотканное лечение грушевидной мышцы, технику компрессии IV желудочка.
Таким образом, у данной пациентки истинной причиной люмбоишиалгии явилась соматическая дисфункция крестца в виде его торсии влево по левой оси, клинически выразившаяся вторичным синдромом грушевидной мышцы. Вместе с тем МРТ-картина указывала на компрессионное воздействие левого корешка Lv-SI, что не находило отражения в неврологическом статусе. Медианная грыжа L|V— Lv, распространяющаяся по широкому радиусу на оба межпозвоночных отверстия, также клинически не проявлялась. Коррекция положения крестца и фасетки Lv -SI привела к заметному клиническому улучшению и восстановлению нормальной биомеханики поясничного региона. Данный пример еще раз демонстрирует несоответствие МРТ-картины, клинического состояния и биомеханического статуса.