Фасеточный синдром
По нашим данным, наиболее часто у пациентов с грыжами поясничных дисков встречаются фасеточный синдром и дискогенная радикулопатия (54,86 и 31,88% соответственно). Фасеточный синдром включает в себя ряд характерных симптомов: боли при разгибании и ротации в поясничном отделе позвоночника (торсионных нагрузках). Исходящая из межпозвоночных суставов отраженная боль носит односторонний, диффузный, трудно локализуемый, склеротомный характер. Боль, как правило, иррадиирует до колена. Характерна кратковременная утренняя скованность и нарастание боли к концу дня. Фасеточная боль усиливается при длительном стоянии, разгибании, особенно если последнее сочетается с наклоном или ротацией в больную сторону. Боль также возникает при перемене положения тела из лежачего в сидячее и наоборот. Сидячее положение или использование опоры уменьшает боль.
При осмотре: сглаженный лордоз, напряжение паравертебральных мышц и квадратной мышцы поясницы на больной стороне. Как правило, никаких чувствительных, двигательных и рефлекторных расстройств не наблюдается, нет симптомов натяжения, нет ограничений движений в нижних конечностях.
Истинный фасеточный синдром следует отличать от спондилоартроза. Клинически фасеточный синдром проявляется: болью от сустава LV—SI, иррадиирующей в копчик, тазобедренный сустав, заднюю поверхность бедра, иногда в паховую область; болью от сустава LIV— LV, иррадиирующей в ягодицу, заднюю поверхность бедра и тазобедренный сустав, иногда в копчик. Боль от суставов LIII—LIV и выше встречается гораздо реже. Ниже приведены клинические наблюдения фасеточного синдрома у пациентов с грыжами поясничных дисков.
Клиническое наблюдение 1.Пациент М., 45 лет, поступил в клинику 27.11.2009. Обратился с жалобами на боль в поясничном отделе позвоночника слева, с иррадиацией в левую паховую область, на онемение левого бедра по передней поверхности. Боль усиливалась при длительном стоянии, скручивающих движениях торсом.
Впервые поясничная боль появилась в детстве во время занятий гимнастикой. Тогда же пациент прошел курс лечения в специализированном ортопедическом центре. После проведенного лечения боли стали редкими. В сентябре 2009 г. возникли вышеописанные жалобы. После обращения к врачу по месту жительства была назначена медикаментозная терапия (нимесулид, алфлутоп, мидокалм), рекомендована МРТ поясничного отдела позвоночника. Медикаментозная терапия оказалась безуспешной.
Неврологический статус. АД 130/80 мм рт. ст., пульс 74 уд./мин. Черепные нервы в норме. Глубокие рефлексы сохранены, сила в нижних конечностях достаточная. Расстройств чувствительности не выявлено. Патологических и менингеальных знаков нет. Симптом Ласега отрицательный с двух сторон.
Мануальное (остеопатическое) обследование. Телосложение атлетическое. В положении лежа на спине — укорочение левой нижней конечности, задняя ротация левой подвздошной кости; натяжение илеолюмбальных связок слева; компрессия С0-СI. В положении лежа на животе — сглаженный лордоз, напряжение и болезненность паравертебральных мышц на уровне LII—SI а также квадратной мышцы поясницы; болезненная пальпация остистых отростков и фасеток LIII, LIV, Lv позвонков. В грудном отделе диагностированы функциональные блоки ПДС ThVII-ThV|||, ThvIII—ThIX, ThIX-Thx, ThXI—ThXII.
После обследования пациенту проведено мануальное (остеопатическое) лечение в количестве четырех процедур с интервалом в 7 дней. Лечение включало фасциальную коррекцию крестца и таза, освобождение фасетки LIII-L|V слева, связочно-суставное и мягкотканное лечение поясничной области, декомпрессию С0-СI , технику компрессии IV желудочка. В результате лечения купирован болевой синдром. При повторном мануальном (остеопатическом) обследовании отмечалось увеличение поясничного лордоза, улучшение подвижности в грудных ПДС, восстановилась подвижность в суставе С0-С|.
Таким образом, у данного пациента причиной болевого синдрома в поясничном отделе явился фасеточный синдром в виде соматической дисфункции FRS LIII — LIV слева. Вместе с тем MPT-картина указывала на компрессионное воздействие корешка LV, что не находило отражения в неврологическом статусе (рис. 118). В пользу поражения корешка LIV также не было достаточных клинических и MPT-данных. Подтверждением фасеточного синдрома могут считаться MPT-признаки неравномерности ширины суставных щелей и гипертрофии фасеток суставных отростков LIII—LIV. Коррекция положения фасетки LIII—LIV привела к клиническому улучшению и восстановлению нормальной биомеханики поясничного региона.
Клиническое наблюдение 2. Пациент К., 45 лет, поступил в клинику 03.12.2009. Обратился с жалобами на боль в пояснице справа, без иррадиации, усиливающуюся в положении стоя и при ходьбе. Утром пациент ощущал скованность в поясничном отделе позвоночника. Со слов пациента, болеет несколько месяцев. За время болезни к врачу не обращался, самостоятельно не лечился.
Неврологический статус. АД 130/85 мм рт. ст., пульс 76 уд./мин. Черепные нервы в норме. Глубокие рефлексы сохранены, сила в нижних конечностях достаточная. Расстройств чувствительности не выявлено. Патологических и менингеальных знаков нет. Симптом Ласега отрицательный с двух сторон.
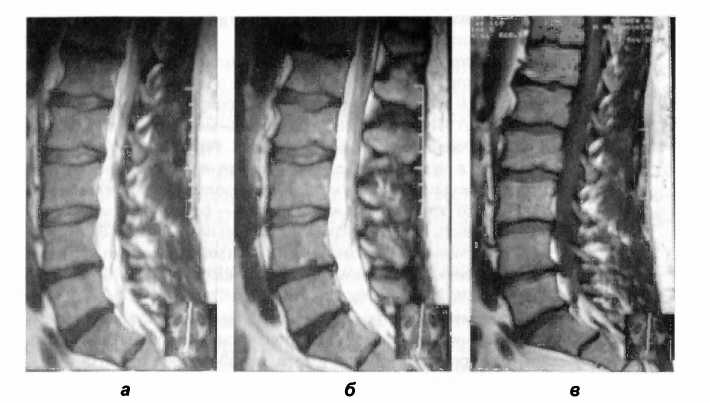
Рис. 118. МР-томограммы пациента М. Дорсальная медианная грыжа диска ThXI-ThXII размером 3 мм, компримирующая переднюю стенку дурального мешка (б). Заднебоковые костные разрастания тел LIV, LV, S|.
Дорсальная медианная грыжа диска LIV-LV размером 4 мм, компримирующая переднюю стенку дурального мешка. Дорсальная медианная грыжа LV-S| размером 4 мм, компримирующая переднюю стенку дурального мешка и левый спинномозговой нерв Lv (а, б). Грыжи Шморля каудальной замыкательной пластинки тел ThX|, ThXII, LI LII, L|V, краниальной замыкательной пластинки тел LI, LII, S|. Отек костного мозга в теле LIv
При мануальном (остеопатическом) обследовании обратил на себя внимание задний тип постуры;
- сглаженный лордоз;
- выраженное напряжение паравертебральных мышц, больше справа, квадратной мышцы поясницы справа;
- ограничение подвижности фасеток ПДС LII—LIII слева, LIII—LIV слева, LIV-LV справа;
- при пальпации крестцово-подвздошных суставов определялась ригидность (больше справа).
Пациенту после обследования было проведено мануальное (остеопатическое) лечение, включавшее 3 процедуры с интервалом в 7 дней. Коррекция крестцово-подвздошного сустава и мобилизация фасеток позволила добиться положительной динамики прямо на процедуре. Фасциальные и мобилизационные техники коррекции были выбраны в связи с клиникой фасеточного синдрома, а также MPT-картиной спондилоартроза с вторичным стенозом позвоночного канала и межпозвоночных отверстий (рис. 119).
В данном примере MPT-картина протрузий дисков LII—LIII, LIII—LIV с сужением межпозвоночных отверстий не нашла клинического выражения. Однако деформации дугоотростчатых суставов подтвердили клинический диагноз фасеточного синдрома.
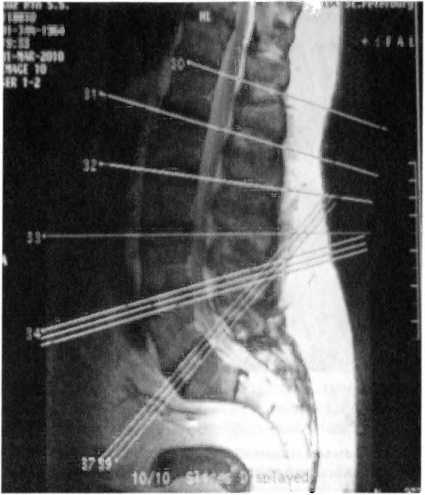
Рис. 119. МР-томограмма пациента К. Дорсальные диффузные протрузии межпозвоночных дисков L||-LIII, LIII-L|V, размером 3 мм, распространяющиеся в межпозвоночные отверстия с обеих сторон с их сужением. Деформация дугоотростчатых суставов LIII-Lv, гипертрофия желтых связок на этих уровнях, что приводит к деформации и вторичному сужению позвоночного канала и межпозвоночных отверстий. Спондилоартроз
Клиническое наблюдение 3. Пациент Ч., 33 года, поступил в клинику 27.05.2010. Обратился с жалобами на боль в поясничной области, больше слева. Болен 3 месяца, в течение которых боль постепенно приобрела постоянный характер. Из анамнеза известно, что пациент работает программистом, длительное время находится в положении сидя. Лечился 1 месяц медикаментозно, без стойкого улучшения.
Неврологический статус. Астенического телосложения. АД 130/80 мм рт. ст., пульс 78 уд./мин. Черепные нервы в норме. Глубокие рефлексы сохранены, сила в нижних конечностях достаточная. Выраженное напряжение паравертебральных поясничных мышц, больше слева. Расстройств чувствительности не выявлено. Патологических и менингеальных знаков нет. Синдром Ласега отрицательный с двух сторон.
Мануальное (остеопатическое) обследование. При осмотре стоя — задний тип постуры, опора на левую ногу, вертикальное положение крестца, напряжение паравертебральных мышц, левый гребень подвздошной кости выше правого, флексионный тест стоя положительный слева. При осмотре в положении
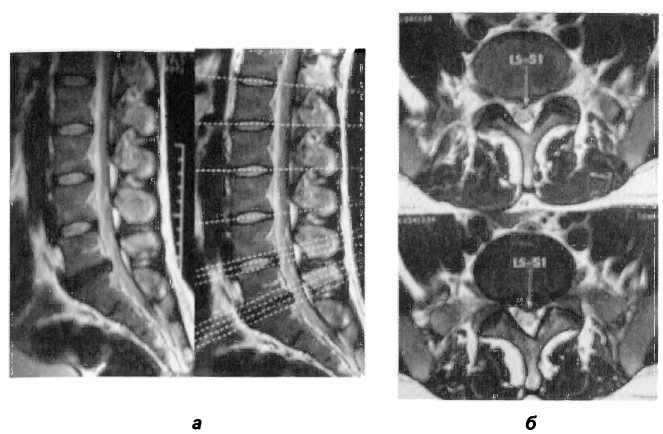
Рис. 120. МР-томограммы пациента Ч. Артроз межпозвоночных суставов в виде субхондрального склероза суставных фасеток на уровне LIV-S| (а). Дорсальная протрузия межпозвоночного диска LiV—Lv размером 2 мм с компрессией передней стенки дурального мешка (а). Дорсальная левосторонняя медианно-парамедианная грыжа межпозвоночного диска LV-SI по дуге большого радиуса размером 7 мм с компрессией переднелевого отдела дуральной камеры и корешков Lv с двух сторон (а, б). Первично узкий позвоночный канал.
Вторично узкий позвоночный канал на уровне LV-S| лежа на спине определяются укорочение левой нижней конечности, ротация левой стопы кнутри, задняя ротация левой подвздошной кости, компрессия LV — SI ограничение подвижности уровня С0—СI, СI — СII. При осмотре в положении лежа на животе были выявлены сегментарные дисфункции LIV-LV, LV-SI, выпрямленный лордоз, функциональная блокада левого крестцово-подвздошного сочленения (торсия вправо по правой оси).
После обследования было проведено мануальное (остеопатическое) лечение, которое включало в себя декомпрессию LV-SI, коррекцию дисфункций LIV-LV, С0—СI, СI,—СII, фасциальную коррекцию торсии крестца. В результате лечения достигнута стойкая положительная клиническая динамика в виде регресса болевого синдрома, а также произошла гармонизация постуры и уменьшился поясничный сколиоз. Положительная динамика была достигнута на первой процедуре. Весь курс остеопатического лечения составил 3 процедуры с интервалом в 7 дней.
В данном наблюдении отмечается несоответствие клинической картины и данных МРТ пояснично-крестцового отдела позвоночника, указывающих на компрессионное влияние грыжи большого размера (7 мм) на корешок Lv (рис. 120). При мануальном обследовании выявлены дисфункции фасеток LIV -LV, LV—S| и крестца. Торсия крестца вызвала адаптативные дисфункции и перегрузку фасеток ДОС нижних поясничных позвонков, что спровоцировало фасеточный синдром. По нашему мнению, именно механическая природа люмбалгии стала причиной неуспешного медикаментозного лечения, проведенного ранее.
Клиническое наблюдение 4. Пациентка Б., 37 лет, поступила в клинику 27.11.2010. Обратилась с жалобами на боль в поясничной области и ограничение подвижности при сгибании вперед. Заболела остро 2 недели назад. Не лечилась. Травмы и операции в анамнезе отрицает. Офисный работник.
Неврологический статус. АД 110/70 мм рт. ст., пульс 65 уд./мин. Черепные нервы в норме. Коленные рефлексы сохранены, ахилловы рефлексы снижены, сила в нижних конечностях достаточная. Расстройств чувствительности не выявлено. Патологических и менингеальных знаков нет. Болезненность при пальпации остистых отростков и паравертебральных точек LI -LII, LIV-LV, LV-SI. Физиологический лордоз уплощен.
Мануальное (остеопатическое) обследование. При осмотре стоя отмечаются левосторонный сколиоз, опора на левую ногу, задний тип постуры. При осмотре в положении лежа на спине определяются удлинение правой нижней конечности, ротация правой стопы кнаружи, передняя ротация правой подвздошной кости, компрессия LV-SI. При осмотре в положении лежа на животе была выявлена сегментарная дисфункция FRS LV-SI справа, функциональная блокада правого крестцово-подвздошного сочленения (торсия влево по левой оси), дисфункция правой подвздошной кости в верхнем смещении, дисфункции грудных ПДС на уровне ThIII—ThvI (слабость связочного аппарата). Результаты MPT-исследования представлены на рис. 121.
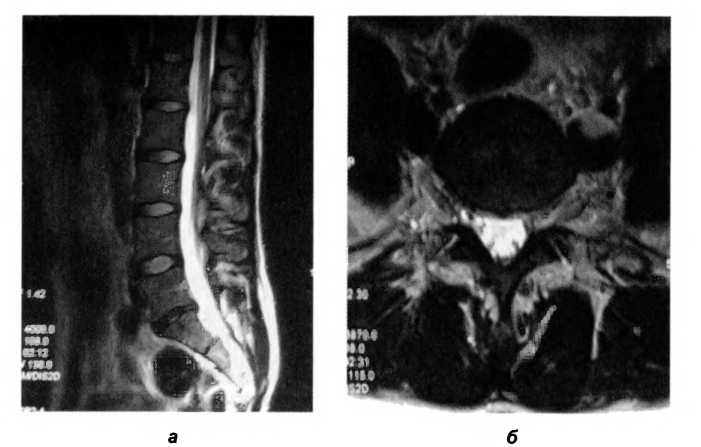
Рис. 121. МР-томограммы в сагиттальной (а) и аксиальной (б) проекциях пациентки Б. Задняя срединная грыжа диска Lv-S| (4 мм), минимально деформирующая переднюю стенку дурального мешка.
После обследования пациентке было проведено мануальное (остеопатическое) лечение, которое включало в себя фасциальную коррекцию передней тор-сии крестца, правой фасетки Lv—SI, коррекцию правой подвздошной кости, коррекцию dura mater. В положении стоя пациентке была проведена фасциальная коррекция постуры, в положении лежа проведено затылочно-крестцовое уравновешивание. В результате лечения достигнута стойкая положительная клиническая динамика в виде регресса болевого синдрома. Также произошла гармонизация постуры и уменьшился поясничный сколиоз. Положительная динамика была достигнута на первой процедуре. Весь курс остеопатического лечения составил 4 процедуры с интервалом в 7 дней.
Данное наблюдение показывает, что причиной люмбалгии может быть первичная дисфункция крестца, а именно, наиболее распространенная — торсия крестца влево по левой оси. Вторичные дисфункции поясничного отдела позвоночника, как правило, выражаются блокировкой фасеток ДОС. Начальные признаки спондилоартроза в сегментах LIV—SI. Просвет позвоночного канала относительно сужен на уровне грыжи.