Установлено, что при ишемических цефалгиях клиническая эффективность остеопатического лечения низкая, хотя улучшение кровотока и регистрируется тепловизионно. Таким пациентам для стойкого клинического эффекта требуется значительно большее количество лечебных сеансов, чем при лечении цефалгий венозного стаза или мышечного напряжения. Важным моментом является также и то, что тепловизионная диагностика позволяет уточнить вид нарушения кровообращения, зону поражения, прогнозировать сроки лечения и его эффективность.
В практической работе врача-остеопата крайне важно не пренебрегать и методами нейровизуализации, особенно при лечении цефалгий. В некоторых случаях данные нейровизуализации могут существенно повлиять на выбор тактики лечения.
Ниже приведено клиническое наблюдение пациентки с цефалгией.
Пациентка К., 47 лет, обратилась в клинику с жалобой на сильную распирающую головную боль, которая не купируется анальгетиками и спазмолитиками, а также периодические головокружения. Головная боль часто начиналась в затылочной области. Больной себя считает 3 года. Неоднократно обращалась к неврологу с данной жалобой. Был установлен диагноз: «шейный остеохондроз, синдром хронической вертебрально-базилярной недостаточности». В связи с диагнозом получала сосудистую терапию, витаминотерапию, НПВП. Стойкий положительный результат достигнут не был. Пациентка также обращалась к врачу-остеопату, лечение которого также оказалось неэффективным.
При неврологическом осмотре: астения, черепно-мозговые нервы без патологии, глубокие рефлексы оживлены, без патологических знаков, координатор-ные пробы выполняет удовлетворительно, положительный симптом Де-Клейна с двух сторон.
При остеопатическом обследовании: краниосакральный ритм (ПДМ) — 6, снижена его сила; на уровне сфенобазилярного симфиза — правосторонняя ла-терофлексия с ротацией, дисфункция правого затылочно-сосцевидного и каменисто-яремного швов. Функциональные блокады на уровне С0-С1 (выраженный блок справа), С2-СЗ, С4-С5, С6-С7, С7-Тh1 ПДС; дисфункция левой подвздошной кости в передней ротации, функциональная блокада левого крестцово-подвздошного сочленения; кинетическая дисфункция грудобрюшной диафрагмы на вдохе слева; дисфункция I ребра на вдохе слева; ограничение мобильности желудка.
При ультразвуковой допплерографии: снижение ЛСК по левой позвоночной артерии (35 см/с) с асимметрией кровотока (Л<П) до 50%, основной (52 см/с) и левой задней мозговой артерии, признаки затруднения венозного оттока по правой яремной и левой позвоночной венам.
При шейной спондилографии в двух проекциях и прямой рентгенограмме СI — СII через открытый рот: слабо выраженный левосторонний сколиоз, выпрямлен физиологический лордоз, снижена высота правой боковой массы СII, правая суставная поверхность СII скошена — вероятно, нарушение формирования позвонка, снижена высота суставной щели правого бокового сустава СI-СII, несколько снижена высота межпозвоночных дисков CIv-CV, СV-СVI; спондило-артроз на уровне СII-СIII, СIII—CIv; начальные проявления спондилеза на уровне CIII — CIV; аномалия Киммерле СI; задняя дуга СI близко прилежит к затылочной кости (рис. 85).
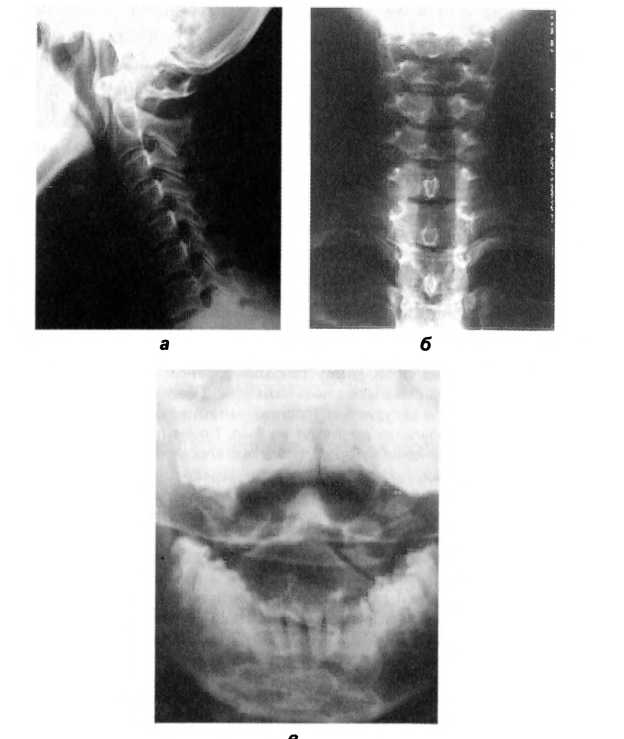
Рис. 85. Шейная спондилография пациентки К. в 2 проекциях (а, 6) и прямая рентгенограмма С|-CII через открытый рот (в) (описание в тексте)
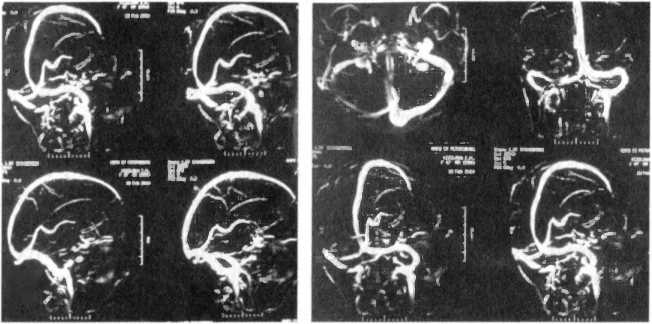
Рис. 86. МР-ангиография венозных коллекторов пациентки К.: отчетливо визуализируются верхний и нижний сагиттальные синусы, прямой синус, сток, поперечные и сигмовидные синусы, левая яремная вена, в области правой яремной вены выявляется потеря МР-сигнала
На магнитно-резонансных томограммах головного мозга: боковые желудочки обычной конфигурации, асимметричны (левый боковой желудочек незначительно шире правого). Признаки внутрижелудочковой гипертензии не выявлены.
На серии МР-ангиограмм венозных коллекторов установлено: в области правой яремной вены выявляется потеря МР-сигнала (рис. 86).
Лечебный комплекс включал в себя курс остеопатической терапии: коррекцию дисфункции сфенобазилярного синхондроза, швов основания черепа (особенно правого каменисто-яремного), функциональных блокад шейного отдела позвоночника, положения тазовых костей, крестца, а также улучшение подвижности грудобрюшной диафрагмы. Курс составил 4 процедуры остеопатического лечения с интервалом 7 дней, после чего были проведены неврологический осмотр и контрольная ультразвуковая допплерография сосудов головы и шеи.
После проведенного лечения у пациентки полностью исчезли головные боли, значительно реже стали боли в шейном отделе позвоночника, улучшилась его подвижность, головокружения стали редкими. Данный пример наглядно демонстрирует необходимость лучевой и нейровизуализационной диагностики. В результате проведенной рентгенографии и МР-томографии головного мозга и
МР-ангиографии венозных коллекторов были получены данные, серьезно уточняющие остеопатическую терапию. А именно: аномалия Киммерле CI (влияет на выбор техники коррекции уровня Со—CI), аномалия развития СII (влияет на результат остеопатического тестирования и коррекции), начальные проявления спондилеза на уровне СIII—СIV (противопоказание к трасту на этом ПДС), потеря МР-сигнала в области правой яремной вены (детализация характера дисфункции швов яремного отверстия). Данные УЗДГ сосудов головы и шеи никак не могли бы повлиять на исход остеопатического лечения, так как подобные изменения у пациентов встречаются нередко и только подтверждают распространенный ошибочный диагноз ХВБН. Без учета вышеперечисленных находок остеопатическое лечение не могло бы быть эффективным. Напротив, без учета данных нейровизуализации и лучевой диагностики отрицательный результат остеопатического лечения был бы закономерен.
О роли дисфункции зоны asterion при выполнении техники дренирования венозных синусов
Техника дренирования венозных синусов — одна из самых востребованных врачами-остеопатами техник краниальной остеопатии. Это объясняется полирецепторным воздействием самой техники, результатом которой становится не только улучшение венозного оттока из полости черепа, но и коррекция мембран взаимного натяжения, а также мощное парасимпатическое воздействие на организм.
Здесь мы остановимся на одной важной детали, о которой обычно редко упоминают на лекциях. Всем известно, что прежде чем выполнить технику дренирования венозных синусов, необходимо освободить зону ThI-ThIII, фасции реберно-ключичного пространства и яремные отверстия. Однако и в черепе есть стратегическая зона, без коррекции которой техника становится неэффективной. Это — зона asterion. На внутренней поверхности черепа именно в зоне соединения теменной, височной и затылочной костей проходит борозда сигмовидного синуса. К задненижнему углу теменной кости прикрепляется намет мозжечка, листки которого формируют сигмовидный синус. Движение задненижнего угла теменной кости снаружи кнутри постоянно дренирует венозную кровь во внутреннюю яремную вену. При блокаде зоны asterion будет возникать застой венозной крови, и коррекция яремного отверстия в этом случае будет неэффективна. В данном случае необходима локальная коррекция зоны asterion.
В остеопатической практике блокада зоны asterion встречается достаточно часто, наряду с дисфункцией области pterion. Например, при плагиоцефалиях в начальной стадии чаще уплощается и уплотняется именно зона asterion. Во второй и третьей стадии плагиоцефалии, напротив, чаще возникает компрессия мыщелков затылочной кости. Тем не менее зона asterion нередко остается незамеченной остеопатами. Блокада зоны asterion часто находит и свое психологическое отражение в виде фобий. У пациентов с цефалгиями фобии довольно распространенное явление.
Техника коррекции зоны asterion Iна примере дисфункции справа)
Положение пациента: лежа на спине, голова повернута влево. Положение врача: сидя у изголовья пациента.
Положение рук врача: правая рука поочередно меняет пальцы на костях зоны asterion в соответствии с этапами коррекции. Сначала кончик I пальца укладывается на височную кость, а III палец — на затылочную кость в зоне коррекции. На втором этапе рука совершает поворот по часовой стрелке и пальцы меняются таким образом, чтобы IV палец располагался на теменной кости, а II палец — на затылочной кости.
Коррекция
- Разведение и уравновешивание височно-затылочного соединения в зоне asterion (рис. 87, а).
- Разведение и уравновешивание теменно-затылочного соединения в зоне asterion (рис. 87, б).
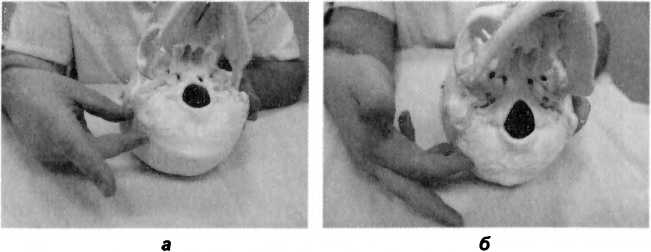
Рис. 87. Техника коррекции зоны asterion: а — разведение и уравновешивание височно-затылочного соединения; б — разведение и уравновешивание теменно-затылочного соединения
Примечание. Коррекция производится помпажными движениями пальцев друг против друга, как с учетом фаз первичного дыхательного механизма, так и без него — используя фасциальное уравновешивание.