В случае, когда по клинической картине диагностировать прободную язву трудно, а свободного газа в брюшной полости нет, следует повторно выполнить обзорную рентгенографию брюшной полости после предварительного нагнетания в полость желудка 300-500 мл воздуха через введенный в него зонд. При наличии перфорационного отверстия воздух из просвета желудка попадает в брюшную полость.
Кровотечение из язвы.
Деструктивный процесс в стенке желудка или двенадцатиперстной кишки при язвенной болезни может привести к эрозии стенки сосуда, находящегося в язве, и развитию кровотечения в просвет органа.
Клиническая картина при язвенном внутреннем кровотечении зависит от величины кровопотери и места расположения язвы. При значительном кровотечении из язвы, локализующейся в стенке желудка, возникает кровавая рвота (рвота неизмененной кровью). Кровотечение из язвы, находящейся в просвете двенадцатиперстной кишки, чаще проявляется дегтеобразным стулом (меленой), поскольку гемоглобин, попавший в просвет кишечника, под действием сернистого железа разлагается и придает испражнениям черную окраску.
Если в просвет желудка поступает небольшое количество крови, то под действием желудочного сока из нее образуется соляно-кислый гематин и рвотные массы становятся темными, принимая характер «кофейной гущи».
Всякое внутреннее кровотечение сопровождается кровопотерей, величина которой определяет тяжесть состояния больного. В клинической практике различают умеренное кровотечение (кровопотеря I степени), кровотечение средней тяжести (кровопотеря II степени) и тяжелое (кровопотеря III степени).
I степень кровопотери проявляется небольшими изменениями общего состояния больного. При ней отмечаются легкая бледность кожных покровов, незначительные изменения частоты пульса и величины артериального давления. Показатель гемоглобина находится на уровне 80-70 ед.
II степень кровопотери характеризуется учащением пульса до 90-110 уд./мин; падением систолического артериального давления до 90 мм рт. ст., а гемоглобина — до 40 ед.; выраженной бледностью кожных покровов; головокружением.
III степень кровопотери сопровождается восковидной бледностью кожных покровов, постоянным головокружением, иногда потерей сознания. Пульс становится нитевидным до 100-140 уд./мин, артериальное давление падает до 60-80/40-0 мм рт.ст.
Уточнить место локализации источника кровотечения и определить его характер позволяет гастродуоденоскопия. Язвенные гастродуоденальные кровотечения могут протекать и без выраженной клинической картины кровопотери при относительно удовлетворительном состоянии больного (скрытое кровотечение). Единственным симптомом скрытого гастродуоденального кровотечения является развивающаяся анемия. Выявлению скрытого желудочно-кишечного кровотечения помогает положительная реакция кала на скрытую кровь (проба с бензидином).
Рубцовые язвенные стенозы.
Рубцовый стеноз привратника желудка или луковицы двенадцатиперстной кишки развивается при длительном течении язвенного процесса, когда частые обострения воспаления приводят к образованию рубцовой ткани в области язвы. При этом затрудняется или полностью прекращается прохождение желудочного содержимого в двенадцатиперстную кишку. Это осложнение при язвенной болезни встречается в 15-20% случаев. Клиническая картина рубцового стеноза желудка или двенадцатиперстной кишки проявляется недостаточностью эвакуаторной функции желудка, для которой характерно:
- Возникновение нарастающего изо дня в день чувства тяжести и боли в подложечной области, которые проходят после рвоты. Однако в ближайшие дни эти признаки появляются вновь.
- Появление обильной рвоты с остатками пищи, съеденной несколько часов назад.
- Беспокоящее больного ощущение перистальтики желудка.
- Обнаружение при объективном осмотре больного видимых контуров желудка и наличие шума плеска при сотрясении стенки желудка как натощак, так и спустя много часов после еды.
Степень выраженности этих симптомов во многом зависит от стадии развития стеноза. В клинической практике принято различать компенсированный, субкомпенсированный и декомпенсированный стеноз желудка и двенадцатиперстной кишки.
Компенсированный стеноз характеризуется незначительной степенью сужения выходного отдела желудка или двенадцатиперстной кишки. Клинически эта стадия стеноза себя ничем не проявляет. Иногда больные отмечают ощущение легкой тяжести в подложечной области, умеренные тупые боли в эпигастрии, изжогу и отрыжку. При обследовании брюшной полости физическими методами исследования никаких патологических симптомов обнаружить не удается.
Проведенное рентгенологическое исследование желудка позволяет выявить задержку эвакуации бариевой взвеси из желудка в двенадцатиперстную кишку и усиленную перистальтику стенок желудка. Бариевая взвесь полностью уходит из желудка через 4-5 ч после исследования.
Субкомпенсированный стеноз сопровождается выраженной гипертрофией мышц стенки желудка. Клинические симптомы в этой стадии более выражены. Больные отмечают появление чувства тяжести и болей в верхней половине живота после приема пищи и исчезновение их после рвоты. При этом в рвотных массах обнаруживаются остатки пищи, принятой за 10-12 ч до рвоты. Больные обращают внимание на похудание, появление общего недомогания.
Исследование содержимого полости желудка выявляет его гиперсекрецию, повышение кислотности желудочного сока. Рентгенологическое исследование желудка свидетельствует об увеличении размеров желудка и обнаруживает большое количество жидкости в желудке натощак. Перистальтика стенок желудка быстро истощается, эвакуация бария из желудка задержана (через 6-8 ч после приема бариевой взвеси половина ее остается в полости желудка).
Декомпенсированный стеноз проявляется стойким чувством тяжести в подложечной области, быстрым насыщением пищей, интенсивными болями в верхней половине живота, постоянной отрыжкой с запахом тухлых яиц, обильной рвотой загнивающей пищей, съеденной несколько дней назад. При этом резко изменяется общее состояние больного, которое характеризуется: истощением, обезвоживанием, нарушением водно-электролитного и азотистого обмена, вследствие чего развивается желудочная тетания (у больного появляются судороги, симптом Chvostek — подергивание мышц лица при поколачивании в области ствола лицевого нерва, симптом Trousseau — судорожное сведение пальцев при давлении на область срединного нерва), снижением диуреза, вплоть до анурии.
При исследовании крови обнаруживается резкое уменьшение содержания хлоридов и увеличение количества остаточного азота (хлорипривная азотемия). Во время осмотра больного обращает на себя внимание сухость кожных покровов, снижение их тургора, сухость языка. Через переднюю брюшную стенку удается четко видеть контуры увеличенного в размере желудка, отчетливо выявляется шум плеска в желудке.
При рентгенологическом исследовании желудка натощак в нем обнаруживается большое количество жидкости и пищевых масс, контрастная масса проходит высокий столб жидкости и попадает прямо в нижнюю часть желудка. Желудок значительно увеличен в размере, нижний его полюс находится в малом тазу, атоничен. Перистальтика стенки желудка отсутствует, контрастная масса из желудка не выходит и остается в нем до следующего дня почти в неизмененном количестве. Хирургическая тактика и выбор метода оперативного вмешательства при осложнениях язвенной болезни должны определяться характером осложнения и состоянием больного, связанного с последствиями этого осложнения.
При перфорации стенки желудка или двенадцатиперстной кишки лечение должно быть только оперативным. Экстренная операция производится по поводу перитонита, который определяет всю клиническую картину заболевания. Основная задача, которую решает хирург в этом случае, — спасти больного от перитонита. Для этого необходимо ушить перфоративное отверстие, санировать брюшную полость и провести дезинтоксикационную и противовоспалительную терапию в послеоперационном периоде.
В первые ушивание перфорационной язвы желудка выполнил Miculicz в 1880 г. К 1897 г. он сообщил о 103 операциях ушивания прободной язвы, которые в 33 случаях привели к выздоровлению больного. В России первую успешную операцию ушивания перфоративной язвы выполнил В.А.Ванах в 1897 г.
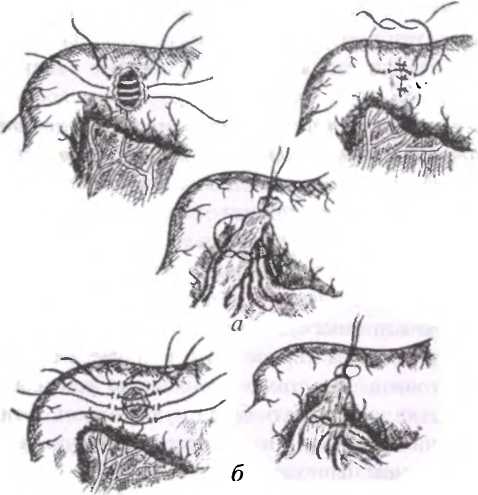
С целью сохранения проходимости пилорического отдела желудка или начального отдела двенадцатиперстной кишки (перфорируют, как правило, язвы этой локализации) следует ушивать перфоративное отверстие швами, наложенными на стенку органа в продольном к оси органа направлении. Варианты ушивания перфоративного отверстия в антральном отделе желудка представлены на рис.34.
В тех случаях, когда после ушивания перфоративного отверстия возникает сужение выходного отверстия желудка, необходимо завершить операцию формированием гастроэнтероанастомоза.
Однако операция ушивания перфоративного отверстия не избавит больного от основного страдания — язвенной болезни, которая и является причиной развившегося осложнения. Поэтому во время операции, предпринимаемой по поводу перфорации язвы, хирург должен решить вопрос о возможности устранить не только возникшее осложнение язвенной болезни, но и само заболевание. Последнее оказывается возможным, если при прободной язве выполнить такой объем оперативного вмешательства, который показан в зависимости от локализации язвы. Однако радикальное лечение язвенной болезни при перфоративной язве может быть применено лишь в тех случаях, когда воспалительный процесс в брюшной полости нерезко выражен (это возможно в случаях, когда с момента перфорации язвы прошло не более 4-6 ч) и общее состояние больного позволяет выполнить радикальную операцию. К тому же радикальная операция показана при наличии длительного язвенного анамнеза.
Если при перфоративной язве больной категорически отказывается от оперативного лечения, следует применить активное консервативное лечение, предложенное Lane (1931) и Wangensteen (1935) и внедренное в хирургическую практику Turner (1945). Суть этого лечения заключается в постоянной активной аспирации содержимого желудка и введения больших доз антибиотиков, а также препаратов, подавляющих желудочную секрецию. Несмотря на то, что Quenu (1950) опубликовал данные сборной статистики о выздоровлении 111 из 120 больных при консервативном лечении перфоративной язвы, применение этого метода лечения может быть рекомендовано только в крайних случаях (отказ больного).
Особого внимания заслуживает хирургическая тактика при кровоточащих язвах желудка или двенадцатиперстной кишки. Необходимо отметить, что лечебная тактика при кровоточащих язвах желудка и двенадцатиперстной кишки до настоящего времени окончательно не определена. Есть как сторонники активно выжидательной тактики, так и приверженцы выполнения ранней радикальной операции. Тем не менее, большинство хирургов решают вопрос о сроках выполнения хирургического лечения при кровоточащей язве желудка или двенадцатиперстной кишки в зависимости от ситуации, определяемой при эндоскопическом исследовании (классификация эндоскопической ситуации по Forest).
Эндоскопические ситуации при гастродуоденальных кровотечениях по Forest подразделяются на следующие группы:
- обнаружено активное кровотечение из язвы (F 1А);
- в дне язвы имеется сгусток крови с подтеканием из-под него крови (F1В);
- в дне язвы виден тромбированный сосуд (F 2А);
- имеется свежий сгусток крови в дне язвы (F 2В);
- дно язвы покрыто фибрином, признаков кровотечения нет (F 2С).
Основываясь на этой классификации, в клинической практике применяется следующая тактика при лечении больных с гастродуоденальными кровотечениями. При выраженном кровотечении из язвы (F 1А и F 1Б) производится попытка эндоскопического гемостаза введением в ткани вокруг язвы 1% раствора этоксисклерола (по 1 мл раствора вводят в 4 точки вокруг язвы). Вместо этоксисклерола может быть использован 96° спирт. Некоторые авторы рекомендуют для остановки кровотечения из язвы применять эндоскопическую электрокоагуляцию тканей язвы или выполнять эндоскопическое клипирование кровоточащего сосуда. В случае эффективности гемостаза больному назначается гемостатическое и противоязвенное лечение в условиях отделения интенсивной терапии при динамическом наблюдении за больным. Это лечение включает в себя внутривенное переливание плазмы, 10% раствора хлорида кальция, раствора аминокапроновой кислоты из расчета 0,1 г на 1 кг массы больною (обычно вводят 100 мл 5% раствора препарата). Для восстановления количества эритроцитов показано внутривенное переливание эритроцитарной массы. Если остановить кровотечение не удается, необходимо выполнить экстренную операцию.
При эндоскопической ситуации, соответствующей F 2А и F 2В, под контролем эндоскопа производят профилактический эндоскопический гемостаз и назначают консервативную гемостатическую терапию. В случае рецидива кровотечения показана немедленная операция. Обычно при гастродуоденальных кровотечениях выполняют резекцию желудка.
У больных преклонного возраста с различными тяжелыми сопутствующими заболеваниями могут быть применены органосохраняющие операции: ваготомия с пилороантрумэктомией, ваготомия с лигированием кровоточащего сосуда или иссечением язвы с пилоропластикой. При язвенном стенозе показано только оперативное лечение. По мнению многих авторов, операцией выбора считается резекция желудка.