Консервативная терапия язвенной болезни включает в себя общие принципы лечения и использование лекарственных препаратов.
К общим принципам лечения язвенной болезни относятся:
- отказ от курения;
- прекращение приема противовоспалительных препаратов (аспирина, бутадиона, индометацина и др.), а если прием этих препаратов жизненно необходим, то следует уменьшить дозу препарата и применять его одновременно с антисекреторными препаратами; соблюдение режима питания с назначением механически и химически щадящих противоязвенных диет.
Медикаментозное лечение язвенной болезни предусматривает снижение внутрижелудочной кислотности и санацию слизистой оболочки желудка и двенадцатиперстной кишки от Helicobacter pylori.
Клинический опыт терапии язвенной болезни показал, что для успешного лечения больных целесообразно использовать только те комбинации медикаментозных препаратов, которые позволяют уничтожить бактериальный фактор при продолжении курса лечения на протяжении 7-14 дней и не вызывают развития побочного эффекта, требующего отмены терапии.
При язвенной болезни, ассоциированной с Helicobacter pylori, наиболее эффективной признана однонедельная схема лечения, включающая различное сочетание медикаментозных препаратов.
Так, однонедельная трехкомпонентная схема лечения язвенной болезни с использованием блокатора Н+К+АТФ-азы включает омепразол (20 мг 2 раза в день) или ланзопразол (30 мг 2 раза в день) в сочетании с метронидазолом 400 мг 2 раза в день и кларитромицином 250-500 мг 2 раза в день, или с метронидазолом 400 мг 2 раза в день и амоксициллином 500 мг 3 раза в день (или 1,0 г 2 раза в день), или с кларитромицином 500 мг и амоксициллином 1,0 г но 2 раза в день.
Однонедельная четырехкомпонентная схема лечения язвенной болезни заключается в том, что к омепразолу или ланзопразолу добавляют денол или вентрисол (120 мг 4 раза в день), тетрациклин (500 мг 4 раза в день) и метронидазол (250 мг 4 раза в день). Вместо омепразола или ланзопразола могут быть использованы ранитидин (150-300 мг 2 раза в день) или фамотидин (20-40 мг 2 раза в день).
Применение указанных схем лечения позволяет купировать симптомы заболевания к 3-7-му дню. В терапевтической клинике предложены различные схемы лечения язвенной болезни. Однако бесспорным остается следующее: если хроническая доброкачественная язва желудка или двенадцатиперстной кишки под влиянием рациональной медикаментозной терапии не рубцуется в течение 6 мес., то необходимо ставить вопрос о хирургическом лечении.
Хирургическое лечение язвенной болезни проводится по абсолютным и относительным показаниям. К абсолютным показаниям относятся такие осложнения язвенной болезни, как прободение; кровотечение из язвы, которое не удается остановить консервативными мероприятиями; развитие стеноза выходного отдела желудка; малигнизация язвы.
Среди относительных показаний выделяют:
- образование каллезной язвы,
- пенетрацию язвы,
- также безуспешность консервативной терапии язвенной болезни (при правильно проводимом консервативном лечении),
- повторные язвенные кровотечения.
Оперативное лечение при язвенной болезни по относительным показаниям производится с учетом общего состояния и возраста больного.
Хирургическое лечение язвенной болезни может быть осуществлено путем резекции секретирующей зоны желудка или выполнением органосохраняющей операции. Резекция желудка выполняется в различных модификациях и в настоящее время является операцией выбора. Первая резекция желудка у больного с язвенным стенозом была выполнена в 1881 г. Rydygier. В том же году резекция желудка была произведена в России М.Е.Китаевским.
При резекции желудка вместе с язвой удаляется вся зона, где наиболее часто локализуется язва. Размеры удаляемой части желудка зависят от локализации язвы, кислотности желудочного сока, величины желудка. Для определения размеров удаляемых частей желудка К.П.Сапожков (1952) предложил специальную схему (рис.28).
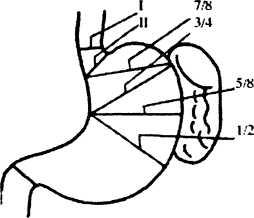
Рис. 28. Схема определения объема резецируемой части желудка по К.П.Сапожкову: I — гастрэктомия: II — транскардиальная гастрэктомия
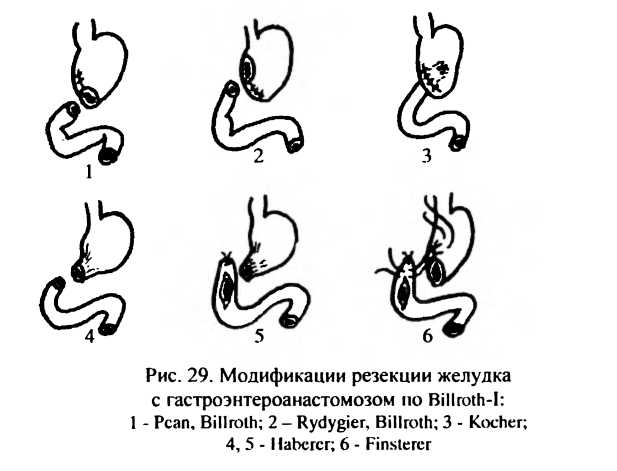
После удаления части желудка для восстановления проходимости желудочно-кишечного тракта формируют желудочно-кишечный анастомоз. Желудочно-кишечное соустье может быть осуществлено путем сшивания двенадцатиперстной кишки с культей желудка (модификация Billroth-I) или сшивания петли тощей кишки с культей желудка (модификация Billroth-II). Модификация Billroth-I применяется при язве желудка в случае достаточной подвижности культи двенадцатиперстной кишки и выполняется в разных вариантах (рис.29). Модификация Billroth-11 применяется как при язве желудка, так и при язве двенадцатиперстной кишки и выполняется в вариантах, представленных на рис.30. Наиболее рациональным вариантом принято считать вариант гастроэнтероанастомоза, предложенный Hofmeister, Finsterer. В 1966 г. Я.Д.Витебский предложил при резекции желудка в модификации Billroth-II с вариантом Hofmeister, Finsterer формировать арефлюксный гастроэнтероанастомоз, для чего стенка тонкой кишки рассекается не в продольном, а в поперечном направлении.
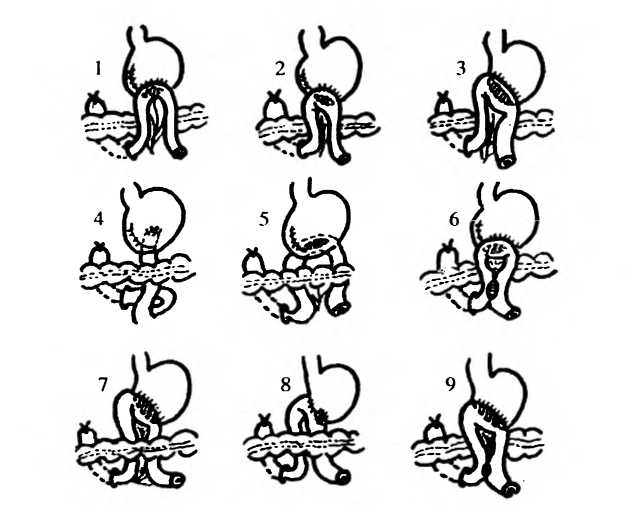
Рис. 30. Модификации резекции желудка с гастроэнтероанастомозом по Billroth-II: 1 — Billroth; 2 — Hacker; 3 — Kronlcin; 4 — Roux; 5. 6 — Braun; 7 — Reichel, Polya; 8 — Hofmeister, Finsterer; 9 — Balfour
В тех случаях, когда по техническим причинам (низкая, неудалимая язва двенадцатиперстной кишки) удалить пораженную часть органа нельзя, выполняют паллиативную резекцию желудка — резекцию желудка для выключения двенадцатиперстной кишки из акта пищеварения, что способствует рубцеванию язвы.