Ваготомия — операция на вегетативной нервной системе желудка. Она имеет своей целью снизить чрезмерную секрецию соляной кислоты и сохранить часть ее для пищеварения при сохранении всего (или почти всего) желудочного резервуара.
Первое сообщение о влиянии ваготомии па секреторную функцию желудка принадлежит Brodie (1814), который обнаружил исчезновение секрета в желудке после ваготомии у собак. В 1911 г. Exner сообщил о двух случаях чрезбрюшинной трансдиафрагмальной ваготомии у больных язвенной болезнью с благоприятным исходом. В 1921 г. Latarjct предложил пересекать передний ствол блуждающего нерва ниже его печеночной ветви и пилорические ветви, идущие по ходу правой желудочной артерии.
Широкое распространение ваготомия как метод лечения язвенной болезни желудка получила с 1943 г., когда Dragstedt опубликовал свое первое сообщение об успешном применении этой операции. Однако первый опыт использования стволовой ваготомии дал отрицательный результат У оперированных больных возникала атония желудка с нарушением эвакуации, появлялись поносы и рецидивировали язвы. Причина этих нарушений заключалась в спазме привратника, наступающем после ваготомии, вследствие чего происходила задержка желудочного содержимого и усиливалось выделение гастрина антральным отделом желудка. В связи с этим Dragstedt (1946) предлагает сочетать ваготомию с дренирующей желудок операцией — гастроэнтростомией.
Для устранения неблагоприятных последствий стволовой ваготомии, связанных с денервацией внутренних органов, была предложена селективная ваготомия желудка, т.е. ваготомия с сохранением печеночных ветвей переднего и чревной ветви заднего блуждающего нервов. Эта операция получила широкое распространение после работ Jackson (1947).
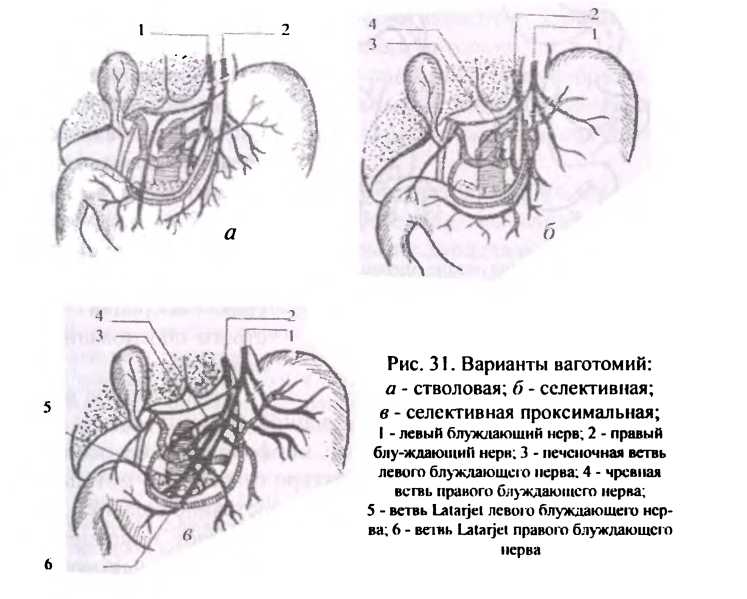
В клинической практике применяются следующие виды ваготомии: двусторонняя стволовая (тотальная) ваготомия; двусторонняя селективная желудочная ваготомия; проксимальная селективная желудочная ваготомия (рис.31).
Стволовая (тотальная) ваготомия — пересечение стволов блуждающих нервов, идущих рядом с пищеводом к желудку и другим органам брюшной полости. Селективная желудочная ваготомия предполагает пересечение всех желудочных ветвей переднего и заднего стволов блуждающих нервов при непременном сохранении важных в функциональном отношении ветвей, идущих к печени и чревному сплетению. Стволовая и селективная желудочная ваготомии требуют проведения дополнительных дренирующих желудок операций. Среди них наибольшее распространение в клинической практике получили: пилоропластика, гастродуоденоанастомоз, гастроэнтероанастомоз (рис.32).
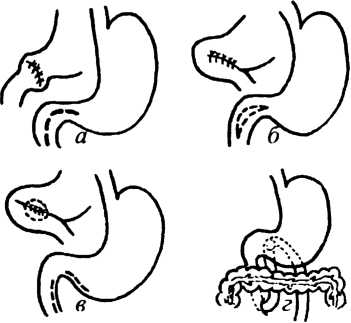
Рис. 32. Дренирующие операции: а — пилоропластика по Heineke — Miculicz; б — пилоропластика по Finney; в — гастродуоденоанастомоз по Jabouley; г — гастроэнтероанастомоз
Проксимальная селективная желудочная ваготомия (селективная ваготомия зоны париетальных клеток) направлена на частичную денервацию желудка в пределах тела и фундальной части желудка, т.е. тех отделов желудка, слизистая оболочка которых содержит кислотопродуцирующие клетки. Иннервация антрального отдела желудка при этом не страдает, что предполагает сохранение его нормальной двигательной функции и отказ от дренирующей желудок операции. На современном этапе лечения язвенной болезни важным является преодоление схематизма в выборе способа хирургического вмешательства. Каждому больному -своя операция по строго обоснованным показаниям.
Выбор метода оперативного вмешательства при язвенной болезни должен основываться на локализации язвы, морфологических особенностях язвенного процесса, характере секреции и моторики желудка, должен учитывать возраст и состояние больного.
Язвы, локализующиеся в желудке, требуют выполнения резекции желудка. Причем при язвах желудка с невысокой или нормальной кислотностью желудочного сока возможна резекция желудка с гастродуоденоанастомозом (модификация Billroth-I). При подозрении на малигнизацию язвы показана резекция 2/3 или 3/4 желудка.
При дуоденальных язвах в последнее время некоторые хирурги предлагают производить ваготомию, так как в патогенезе дуоденальных язв основную роль играет напряженная секреция в нервно-рефлекторной фазе.
Вопрос о ваготомии — стволовой или селективной — остается открытым. Стволовая ваготомия технически более проста, однако селективная ваготомия является более физиологичной операцией, хотя в техническом отношении она более сложна. Стволовая ваготомия оправдана в ургентной хирургии язвенной болезни (при острых осложнениях язвенной болезни), тогда как селективная ваготомия производится при плановых операциях. Ваготомия должна сочетаться с дренирующей операцией, выбор которой зависит от характера секреции желудка, а также от типа его моторики.
Ваготомия с дренирующей операцией целесообразна при постбульбарных язвах, у больных пожилого и старческого возраста, а также у лиц, страдающих тяжелыми сопутствующими заболеваниями.
При низко сидящих язвах, пенетрирующих в головку поджелудочной железы, а также при массивных воспалительных процессах, когда закрытие дуоденальной культи затруднено и связано с большим риском, некоторые хирурги производят антральную резекцию желудка с ваготомией.
В последние годы в клиническую практику внедряется малоинвазивная хирургия, позволяющая достигать лечебного эффекта при минимальной травме. Развитие науки и техники позволило создать специальные приборы и инструменты, с помощью которых оказалось возможным применять хирургическое лечение при язвенной болезни желудка и двенадцатиперстной кишки, используя лапароскопию.
Лапароскопическая операция при хронической язве двенадцатиперстной кишки впервые была выполнена в 1989 г. в больнице St.Roch (N.Katkhouda, J.Mouicl). С тех пор лапароскопические операции на нервном аппарате желудка — стволовая и селективная ваготомия — стали широко использоваться хирургами.
В феврале 1992 г. Goh и Кum впервые выполнили успешную лапароскопическую резекцию 2/3 желудка в модификации Billroth-II. В России первую успешную лапароскопическую резекцию желудка при язвенной болезни произвел О.Э Луцевич в 1993 г. Работы в области лапароскопической желудочной хирургии были активно продолжены В.П.Сажиным. Он освоил и внедрил в практику почти весь спектр вмешательств на желудке и двенадцатиперстной кишке, включающий различные варианты ваготомии, пилоропластики и резекции желудка. В 1995 г. В.П.Сажин первым выполнил лапароскопическую гастрэктомию. Техника лапароскопических вмешательств, применяемых для лечения язвенной болезни желудка и двенадцатиперстной кишки, подробно описывается в специальных руководствах по лапароскопической хирургии.
Осложнения язвенной болезни.
В патогенезе язвенной болезни язва желудка и двенадцатиперстной кишки может претерпевать значительные изменения, в результате которых развиваются различные осложнения: образование каллезной язвы, пенетрация язвы в соседние органы, перерождение язвы в рак (малигнизация язвы), прободение стенки желудка или двенадцатиперстной кишки в зоне язвы, кровотечение из язвы, образование рубцовых сужений желудка и двенадцатиперстной кишки в зоне язвы.
Каллезная язва.
Длительно текущий воспалительный процесс в слизистой оболочке и в подслизистом слое желудка или двенадцатиперстной кишки, сопровождающийся образованием язвы, приводит к развитию рубцовых изменений и хронической воспалительной инфильтрации окружающих язву тканей. При этом резко ухудшается кровоснабжение краев и дна язвы, приостанавливается процесс регенерации тканей, язва становится каллезной.