Конъюнктива
65. Что такое пингикулы?
Это маленькие круглые желтоватые отложения на конъюнктиве ( от лат. pinguiculus — жировик). Предсталяют собой дегенеративные поражения конъюнктивы глазного яблока, вызванные воздействием актина. Их можно обнаружить под веками с назального и, иногда, височного краев лимба.
66. Что такое птиригий?
Гистологически и этиологически птеригий (от греч. pteros — крыло) является жировым отложением. В отличие от последнего, оно распространяется с конъюнктивы на роговицу. Если птиригий продолжает свой рост через роговицу на зрительную ось, ухудшается зрение.
67. Что такое субконъюнктивальное кровоизлияние?
Это четко ограниченное кровоизлияние под слоем конъюнктивы. Несмотря на весьма впечатляющий вид (обычная причина красных глаз), оно является относительно банальной проблемой. Через несколько дней кровоизлияние желтеет и в конечном итоге рассасывается. Субконъюнктивальное кровоизлияние носит сливной характер и тем самым отличается от других видов покраснения глаз.
68. Каковы обычные причины субконъюнктивального кровоизлияния?
Конечно, наиболее частой причиной является травма. Кровоизлияние может произойти в результате резкого повышения венозного давления (после ириступа кашля). Однако во многих случаях субконъюнктивальное кровоизлияние происходит без видимых провоцирующих факторов и является следствием хрупкости сосудистой стенки (в пожилом возрасте и при сахарном диабете) или нарушений гемостаза.
69. Как выглядит конъюнктива при конъюнктивите?
Склеральная и пальпебральная конъюнктивы выглядят воспаленными. Пальпебральная конъюнктива выстилает веки. Типичными симптомами конъюнктивита являются: краснота (1), наличие отделяемого (2), и отек конъюнктивы
(3). Больные жалуются на дискомфорт, а не на боль. Обычно их беспокоит царапание и ощущение песка в глазах.
70. Каково значение пальпируемого преаурикулярного узла?
Вирусный конъюиктивит часто сопровождается пальпацией болезненного преаурикулярного узла. При большом размере этот лимфатический узел пальпируется впереди козелка ушной раковины.
71. Как по характеру конъюнктивального отделяемого можно установить причину конъюнктивита?
При конъюнктивальных конъюнктивитах наблюдается гнойное или слизисто-гнойное отделяемое, а при вирусных и химических конъюнктивитах — водянистое отделяемое. Аллергические конъюнктивиты сопровождаются густым белым отделяемым.
72. Как отличить инъекцию сосудов при увейте от инъекции сосудов при конъюнктивите ?
При увейте не наблюдается отделяемого из глаз., которое всегда присутствует при конъюнктивите. Вместо этого вокруг роговицы (у лимба) выступают сосуды, которые позволяют заподозрить передний увеит (ирит). При этом больные обычно жалуются на светобоязнь и резкую глубокую боль.
73. Что такое хемоз?
Хемоз — это отек конъюнктивы глазного яблока. При этом конъюнктива заметно отекает. Временами она даже выдается вперед и распространяется на роговицу. В переводе с греческого chemos означает не только «зияние», но и «раковину моллюска». Глаза открываются с трудом и иаиоминают щель приоткрытых створок раковины. Хемоз типичен для больных с аллергическим конъюнктивитом.
Радужка
74. Что такое гиперхромия радужки?
Гиперхромия — это различная пигментация радужек обоих глаз (от греческого слова eteros — различный и chroma — цвет). При врожденном синдроме Горнера радужка пораженного глаза светлее. При приобретенном синдроме Горнера гиперхромия встречается редко. К другим причинам гиперхромии относятся железистые внутриглазные вкрапления, которые придают радужке более темный цвет. Существуют и другие офтальмологические состояния, которые не рассматриваются в данном тексте.
Роговица
75. Что такое сенильная дуга?
Сенильная дуга образована жировыми отложениями по краю роговичной стромы и разделяет роговицу и склеру. Имеет вид беловатой линии по периферии роговицы, которая вначале имеет форму дуги (отсюда и соответствующее название), а затем разрастается в полное кольцо. Оно окружает лимб со светлой границей между дугой и лимбом.
76. Каково значение сенильной дуги?
Вероятно, небольшое. Традиционное представление заключается в том, что сенильная дуга является признаком атеросклероза. Однако это заключение не подтверждается эпидемиологическими данными. Вероятность появления сенильной дуги повышается с возрастом и, вероятно, не имеет патологического значения после 40 лет.
На заметку. Дугу следует рассматривать как результат нормального процесса старения. Поэтому она должна отсутствовать в молодости, а в пожилом возрасте может присутствовать достаточно часто.
Передняя камера глаза
77. Что такое увеит?
Увеитом и иритом обычно называют воспалительные процессы в средней оболочке глаза (от греческого слова uvea — виноград). Если снять наружную оболочку глаза (склеру), средняя, или сосудистая оболочка имеет вид темного, похожего на виноград слоя.
78. Что означает цилиарный прилив?
Это результат воспаления ресничного тела — части увеальной оболочки глаза. Ресничное тело окружает лимб. При его воспалении лежащая поверх конъюнктива также воспаляется. Эритема вокруг роговицы называется цилиарным приливом. И помогает отличить покраснение глаз при увейте от более диффузной красноты, сопровождающей конъюнктивит.
79. Каковы другие отличительные признаки увеита?
При увейте больные испытывают гораздо больший дискомфорт, чем при конъюнктивите. Кроме того, из-за выраженной светобоязни они постоянно носят темные очки и не снимают их даже в кабинете врача. При увейте зрачок пораженного глаза часто меньше по размеру, чем здоровый. А внутриглазное давление ниже. Характерно, что боль при увейте (часто описывается как глубокая) не снимается местными анестетиками. Напротив, дискомфорт, связанный с наружными глазными заболеваниями (например, конъюнктивитом), снимается местными анестетиками. Конъюнктивит всегда сопровождается отделяемым из глаза, чего не бывает при увейте.
80. Что такое гипопион?
Это скопление белых клеток (от греческого слова руоп — гной) в нижнем отделе передней камеры. Если свет от фонарика падает сбоку, эти скопления выглядят как белый слой в нижней части передней камеры. Гипопиоп может наблюдаться как при эндофтальмите (после удаления катаракты), так и при неинфекционном воспалительном процессе (например, болезни Бехчета).
81. Что такое гифема?
Гифема (от греческого слова hyphaimos — залитый кровью) характеризуется наличием крови в передней камере. Обычно сопутствует травме. В случае выраженного кровотечения кровь можно увидеть при освещении глаза фонариком. Она имеет вид темно-красного слоя в нижней части передней камеры.
82. Что такое гифема «восьмого шара»?
О гифеме «восьмого шара» говорят при полном заполнении передней камеры кровью. При этом глаз выглядит черным, как восьмой шар при игре в пул (американский бильярд). Часто такие гифемы не рассасываются при консервативном лечении и требуют хирургического удаления.
83. Каковы признаки острой, или закрытоугольной глаукомы?
У больных с острой (закрытоугольной) глаукомой пораженный глаз краснеет, снижается острота зрения, роговица мутнеет и дает неправильную реакцию на свет, зрачок умеренно расширяется и становится ареактивным. Все эти изменения происходят в результате чрезвычайно высокого внутриглазного давления. При пальпации глазное яблоко кажется каменным. Важным признаком является умеренно расширенный, ареактивный зрачок.
На заметку. Сохранность зрачковых рефлексов обычно исключает диагноз острой закрытоугольной глаукомы.
84. Какова ценность определения размера передней камеры в свете фонарика?
Незначительна. Результаты этой процедуры чрезвычайно неточны. Анатомические предпосылки для развития острой закрытоуголыюй глаукомы в США встречаются редко. В основном фармакологическая дилатация зрачка не представляет опасности и при необходимости может осуществляться.
Роговичная реакция на свет
85. Что такое роговичная реакция на свет?
Когда свет от фонарика попадает в глаз, он отражается от роговицы в виде яркого, четкого, круглого отблеска. Если поверхность роговицы неровная из-за наличия рубцов, сухости или отека, реакция ее на свет выглядит неправильной или не вызывается совсем.
86. Что такое тест Гиршберга?
Этот тест был предложен Леонардом Гиршбергом (невропатологом из Балтиморы) для оценки косоглазия у постели больного. Он сводится к измерению степени отклонения роговичной реакции на свет от центра зрачка косящего глаза.
87. Что такое псевдострабизм?
При псевдострабизме глаза выглядят косящими, тогда как в действительности они расположены прямо. Это отличает псевдострабизм от истинного косоглазия. Псевдострабизм обычно связан с выступающей кожной складкой (эпикантусом), которая затемняет часть назальной склеры. При этом кажется, что глаза повернуты внутрь. При псевдострабизме роговичная реакция на свет определяется но центру обоих глаз (тест Гиршберга).
ОФТАЛЬМОСКОПИЯ
ТРАДИЦИОННОЕ МНЕНИЕ ПРЕПОДАВАТЕЛЕЙ
Офтальмоскопия является фундаментальной диагностической процедурой. Практически — это ключ к успешной диагностике.
Методика
88. Каково клиническое значение офтальмоскопии?
Огромное. При должном выполнении обеспечивает необходимую информацию о различных структурах глазного дна:
- передней части зрительного нерва (оптическом диске);
- сетчатке и ее кровоснабжении (сосуды сетчатки и хориоидальной оболочки). Офтальмоскопия помогает в оценке красного рефлекса и, таким образом, предоставляет информацию о всех прозрачных средах глаза:
- роговице;
- передней камере;
- хрусталике и
- стекловидном теле.
89. Кому следует проводить офтальмоскопию и когда?
Любой тщательный осмотр должен включать в себя офтальмоскопию. Особого внимания заслуживают больные с жалобами на нарушение зрения:
- лица старше 40 лет (поскольку в этом возрасте повышается риск развития глаукомы);
- лица, страдающие неврологическими заболеваниями с повышением внутричерепного давления;
- больные системными заболеваниями (например, сахарным диабетом и гипертонической болезнью), которые сопровождаются дегенерацией сосудов.
90. Как выполняется офтальмоскопия?
В идеале комнатный свет должен быть тусклым, а зрачки больного расширены (см. ниже). Больной должен снять очки, хотя контактные линзы могут остаться на месте. Точно так же, если врач носит очки, их нужно снять; а контактные линзы можно оставить. Врач просит больного смотреть прямо перед собой. Обычно точкой фиксации является источник света. Затем свет приближают к глазам больного с височной стороны (никогда с фронтальной). Это позволяет избежать прямого (и болезненного) раздражения макулы (слепого пятна). Врач осматривает своим правым глазом правый глаз больного, держа офтальмоскоп в правой руке. Затем офтальмоскоп берут в левую руку и осматривают левым глазом левый глаз больного.
91. На каком расстоянии от пациента нужно находиться?
Исследование начинают с расстояния 60-90 см от глаза больного, чтобы можно было увидеть красный рефлекс и любые патологические изменения прозрачных сред глаза. Однако для правильного осмотра глазного дна нужно следовать правилу Роберта Капа (известного фотографа времен Второй мировой войны), которое гласит: «Если фотография не очень хороша, значит, вы находились недостаточно близко от объекта». Таким образом, для адекватного осмотра глазного дна необходимо приблизиться к больному, насколько это возможно. Другими словами, расстояние должно быть настолько близким, чтобы возникал определенный дискомфорт.
Мерилом близости может явиться ваша рука. Расположите свою руку на лбу пациента, а затем положите на эту руку свою голову. В это время ваш указательный палец находится па фокусирующем диске офтальмоскопа, активно поворачивая его, пока какая-либо часть сетчатки не окажется в фокусе. С этой точки вы должны следовать внутрь по направлению сосудов (используя естественные «стрелки» бифуркаций сосудов) пока не увидите их слияние в оптическом диске. В этой точке необходимо перефокусироваться. Начиная с диска зрительного нерва, нужно исследовать четыре квадранта глазного дна: верхний темпоральный, верхний назальный, нижний назальный и нижний темпоральный. В конце следует осмотреть макулу.
На заметку: Офтальмоскопия — это динамический процесс, требующий повторного фокусирования и перемещения офтальмоскопа для обнаружения любой части глазного дна.
92. Как лучше всего исследовать макулу?
Традиционно больного просят смотреть на свет. Однако эта методика не только вызывает болевые ощущения (резкую светобоязнь), но также абсолютно неправильна. В действительности свет, идущий из роговицы, настолько ярок, что не позволяет исследовать макулу должным образом. Для обнаружения макулы следует повернуть офтальмоскоп на несколько градусов от диска зрительного нерва в височном направлении. Поскольку макула является светочувствительной зоной (осмотр ее всегда вызывает некоторую болезненность), исследование должно выполняться в последнюю очередь и быстро.
93. Какими лекарственными препаратами можно расширить зрачок?
Наиболее часто используются два мидриатических препарата. Это глазной 0,5% или 1% мидриацил (тропикамид) и глазной 2,5% или 10% нео-синефрин (фенилефрин). В настоящее время 10%-фенилефрин используется редко из-за опасности системных побочных эффектов.
94. Оказывают ли мидриатические препараты системное воздействие?
Оба мидриатических препарата абсорбируются системным путем. Поэтому системные реакции вполне возможны. Например, после применения фенилефрина (агониста альфа!-адренергических рецепторов) описываются гипертензивиые реакции. Если вызывают опасения возможные сердечно-сосудистые реакции, следует применять тропикамид (антимускариновый препарат короткого действия).
95. Существуют ли местные противопоказания для дилатации зрачка?
Очень немного. Наиболее важным абсолютным противопоказанием является необходимость проведения мониторинга зрачковых реакций у больных с подозрением на неврологическое заболевание или травму. Другим противопоказанием является имплантация искусственного хрусталика старого образца после удаления катаракты. Такие имплантаты поддерживаются радужной оболочкой и могут смещаться после фармакологического расширения зрачка. Подобные имплантаты больше не используются. Относительным противопоказанием является закрытоугольная глаукома. Парадоксально, что провоцирование приступа закрытоугольной глаукомы может иметь положительное значение для больного. Действительно, при скрытом течении глаукомы провоцирование заболевания позволяет поставить правильный диагноз на излечимой стадии.
Красный рефлекс
96. Что такое красный рефлекс?
Красный рефлекс заключается в отражении света от сетчатки глаза. (Красным он называется из-за мощного кровоснабжения сетчатки.) При этом глаза выглядят красными, как при вспышке фотоаппарата. Красный рефлекс имеет важное клиническое значение, поскольку означает прозрачность всех свето-передающих сред глаза.
97. Как можно увидеть красный рефлекс?
Его можно увидеть через офтальмоскоп с плюсовыми линзами (линзы с высоким плюсом, черные или зеленые). Офтальмоскоп фокусируют на зрачке с расстояния 30,5 см, пока последний не будет выглядеть ярко-красным.
98. Что такое лейкокория?
Лейкокория дословно означает белый зрачок (от греч. leucos — белый и core — зрачок) и указывает на полную утрату красного рефлекса. Лейкокория у детей должна вызывать особое беспокойство, поскольку обычно указывает на такое серьезное заболевание, как ретинобластома. К другим причинам лейкокории у детей относятся катаракта, тяжелое внутриглазное воспаление, ретинопатия у недоношенных детей и другие врожденные заболевания. Лейкокория также наблюдается при отслойке сетчатки. При обнаружении лейкокории больного нужно срочно направить к офтальмологу.
99. Какие состояния приводят к патологическому красному рефлексу?
Любые состояния, вызывающие помутнение одной из прозрачных светопередающих сред глаза, также вызывают неправильный или частично затемненный красный рефлекс. Помутнение отбрасывает свою тень в виде черного силуэта. Наиболее часто мутнеют структуры передней камеры глаза (хрусталик и роговица). Гораздо реже мутнеют структуры задней камеры.
Передние структуры глаза
100. Какого рода затемнения наиболее часто встречаются в передней части глаза?
Помутнеиие хрусталика (катаракта) встречается гораздо чаще, чем помутнение роговицы (рубцы и царапины). Катаракта наиболее часто развивается в пожилом возрасте.
101. Что такое катаракта?
Любое помутнение хрусталика.
Задние структуры глаза
102. Что такое задняя камера глаза?
Большая задняя камера глаза находится позади хрусталика и радужки. Основной структурой задней камеры является стекловидное тело. Эго гелеобразная субстанция, состоящая из гиалуроновой кислоты, коллагена и воды.
103. Каковы наиболее частые причины помутнения стекловидного тела?
Кровоизлияния. Обычно причиной кровоизлияния в стекловидное тело является пролиферативная ретинопатия (в результате сахарного диабета, серповидно-клеточной анемии, недоношенности) или разрыв сосудов сетчатки. Кровоизлияние может произойти внезапно и носить массивный характер (полностью облитерирующий красный рефлекс) или быть едва заметным (состоять из нескольких эритроцитов, плавающих в стекловидном геле). При обнаружении кровоизлияния в стекловидное тело больного нужно немедленно направить к офтальмологу, поскольку это может являться предвестником тяжелого заболевания -(например, отслойки сетчатки).
104. Какие структуры глаза нужно исследовать после визуализации красного рефлекса?
Диск зрительного нерва, сосуды сетчатки, задние слои сетчатки и макулу.
Диск зрительного нерва
105. Что такое диск зрительного нерва?
Диск зрительного нерва (или головка нерва) — это точка, в которой аксоны ганглиозных клеток сетчатки формируют зрительный нерв.
106. Как найти диск зрительного нерва?
Нужно приблизить офтальмоскоп максимально близко к больному и сфокусировать его на сетчатке. Затем следовать по ходу кровеносных сосудов по направлению к диску зрительного нерва. Необходимо постоянно рефокусировать офтальмоскоп. Для обнаружения диска зрительного нерва иногда необходимо слегка повернуть офтальмоскоп вокруг вертикальной оси.
107. Как можно узнать, что, следуя по ходу кровеносных сосудов, вы продвигаетесь в правильном направлении?
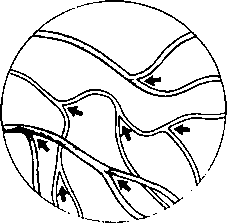
Калибр сосудов должен увеличиваться. Можно также придерживаться направления «стрелок», формируемых бифуркациями сосудов сетчатки.
108. Как выглядит нормальный диск зрительного нерва?
Он имеет овальную форму, острые края и желтовато-розоватый цвет.
109. Каковы нормальные варианты диска зрительного нерва?
Существует несколько вариантов нормы диска зрительного нерва. У некоторых людей вокруг диска наблюдается гипопигментированный полумесяц (особенно с височной стороны у больных миопией). Происхождение полумесяца связано с тем, что пигментные слои глазного дна (сетчатка и хориоидальная оболочка) не достигают краев диска зрительного нерва. У других людей наблюдается чрезмерная пигментация в виде ободка, окружающего зрительный диск.
110. Что такое углубление диска зрительного нерва?
Это углубление в центре диска. Это также место входа и выхода сосудов сетчатки. Данное физиологическое углубление должно занимать не более 30% диаметра диска. По горизонтали оно не должно превышать 50% его диаметра.
111. Каковы патологические изменения диска зрительного нерва?
Патологические изменения касаются: (1) цвета диска (бледный или гиперемированный); (2) размера углубления (чашеобразное при глаукоме); (3) возвышения диска (отек диска зрительного нерва или папиллит); (4) наличия или отсутствия венозной пульсации.
Изменения цвета
112. Каковы причины гиперемии диска зрительного нерва?
Венозный застой. Это бывает при окклюзии вен сетчатки, отеке диска зрительного нерва или полицитемии. Гиперемия может быть также результатом реваскуляризации диска.
113. Каковы причины бледности диска?
Обычно это бывает после гибели аксонов ганглиозных клеток сетчатки. Бледность вызвана прекращением кровоснабжения, в котором нет больше необходимости.
114. Можно ли любую бледность диска зрительного нерва рассматривать как атрофическую, пока не доказано обратное?
Не всегда. Бледность (или даже белизна) диска зрительного нерва часто бывают вариантом нормы, особенно при миопии.
На заметку. Диагноз атрофии диска зрительного нерва должен основываться не только на его бледности, но и на потере функций (снижение остроты зрения, дефекты полей зрения, дисхроматопсия или дефект афферентных зрачковых волокон).
115. Каковы причины атрофии диска зрительного нерва?
Любые состояния, повреждающие сетчатку, диск зрительного нерва, хиазму или зрительный тракт могут привести к атрофии диска зрительного нерва. Примерами могут служить (1) предшествующий неврит зрительного нерва (встречается у больных с рассеянным склерозом), (2) предшествующая ишемическая нейропатия зрительного нерва (при артериитах височной доли), (3) сдавление нерва объемным процессом (злокачественной опухолью, мепингиомой или аневризмой), (4) лекарственная и прочие интоксикации (использование этамбутола, этиленгликоля, метанола).
Изменения размера углубления диска
116. Что такое внутриглазная жидкость (водянистая влага)?
Это жидкость, вырабатываемая ресничным телом. В норме эта жидкость протекает через зрачок, омывает переднюю камеру и затем дренируется в венозную систему через трабекулярную сеть и шлеммов канал.
117. Создает ли водянистая влага внутриглазное давление в нормальных условиях?
Да. Внутриглазная жидкость дренируется немного медленнее, чем вырабатывается. Поэтому внутриглазное давление в норме составляет 21 мм рт. ст. или меньше.
118. Что такое глаукома?
Это заболевание характеризуется резким повышением внутриглазного давления, что связано с нарушением дренирования водянистой влаги через трабекулярную сеть. Повышение внутриглазного давления приводит к гибели нейронов диска зрительного нерва и соответственно к потере зрения.
119. Что означает глаукома?
Слово глаукома было впервые использовано в отношении заболевания, которое приводило к слепоте, но при этом сохранялся красный рефлекс (от греч. glaukos — сверкающий). Этим оно отличалось от катаракты, которая также приводила к слепоте, но при этом красный рефлекс утрачивался.
120. Каковы симптомы открытоугольной глаукомы?
Специфических клинических признаков открытоугольной глаукомы не существует. Этот вариант глаукомы носит неострый характер и встречается наиболее часто. В США большинство случаев глаукомы приходится именно на этот вариант заболевания. Поэтому проведение экспресс-исследования на глаукому имеет очень важное значение. При открытоугольной глаукоме происходит скрытое повышение внутриглазного давления. Первые клинические изменения касаются периферического зрения. Центральное зрение обычно сохраняется вплоть до финальной стадии заболевания. Таким образом, наряду с выпадением периферических полей зрения острота зрения не меняется. Из-за своей коварной природы открытоугольная глаукома по-прежнему занимает первое место в США среди заболеваний, приводящих к слепоте.
На заметку. Только тщательное фундоскопическое исследование совместно с измерением внутриглазного давления и оценкой полей зрения гарантирует раннюю диагностику глаукомы.
121. Каковы симптомы острой закрытоугольной глаукомы?
При остром приступе закрытоугольной глаукомы происходит резкая окклюзия трабекул радужкой. Быстро повышается внутриглазное давление, и развивается тяжелая клиническая картина. Появляется резкая головная боль, тошнота, снижается острота зрения, краснеют и слезятся глаза. Роговица отекает и становится мутной. Конъюнктивы и склеры инъецируются (цилиарный прилив). Зрачок умеренно расширяется и становится ареактивным. Если зрачок сохраняет реактивность — это не приступ закрытоугольной глаукомы.
На заметку. Жалобы на появление радужной кромки вокруг источника света являются важным свидетельством в пользу острой глаукомы.
122. Как диск зрительного нерва выглядит при глаукоме?
При глаукоме увеличивается соотношение между размерами естественного углубления на диске и диаметром самого диска. Этот феномен называют чашеобразованием. При этом естественное углубление обычно увеличивается в вертикальном и косом направлениях, появляется асимметрия между правым и левым глазами.
На заметку. Углубление, занимающее 50% и более от диаметра диска считается подозрительным на глаукому, пока не доказано обратное. При углублении, составляющем более 70%, подозрение на глаукому резко возрастает.
123. Существуют ли другие фундоскопические признаки глаукомы?
Мелкие кровоизлияния по краю диска зрительного нерва очень подозрительны на глаукому. Эти кровоизлияния могут быть одним из самых ранних признаков глаукомы и появляться еще до образования чашеобразного углубления на диске. Установлено, что приблизительно у трети больных глаукомой наблюдаются мелкие кровоизлияния в диск зрительного нерва.
124. Какова точность фундоскопического исследования в диагностике глаукомы?
Это зависит от квалификации врача. Исследования показали, что чувствительность фундоскопии колеблется между 48% и 89%, а специфичность — между 73% и 93%. Американская академия офтальмологии рекомендует проводить экспресс-обследования на глаукому у следующих групп населения: у лиц старше 65 лет — каждые 1-2 года, от 40 до 64 лет — каждые 2-4 года, от 20 до 39 лет (касается американцев африканского происхождения) — каждые 3-5 лет. (У лиц африканского происхождения наблюдается более раннее начало и повышенный риск развития глаукомы.) В остальных случаях экспресс-обследование проводится реже.
125. Какова информативность тонометрии Шиотца?
Сомнительная. Тонометрия Шиотца принята в качестве метода измерения внутриглазного давления для неофтальмологов. Однако этот метод часто приводит к ошибочным результатам.
На заметку. При необходимости проведения мониторинга внутриглазного давления больного следует направить к офтальмологу.
126. Что такое папилледема?
Это отек головного конца (диска или соска) зрительного нерва, возникающая при повышении внутричерепного давления. Отек диска зрительного нерва часто связан с опухолью головного мозга. Поэтому при его обнаружении необходимо провести ряд нейродиагностических процедур.
127. Каковы фундоскопические признаки отека диска зрительного нерва?
Фундоскопические признаки отека диска зрительного нерва выявляются с обеих сторон. К ранним признакам отека относятся следующие: (1) нечеткие края диска; (2) припухлость диска при сохранении физиологического углубления; (3) исчезновение спонтанной венозной пульсации. Более поздними признаками являются: (4) гиперемия диска; (5) застой в венах сетчатки; (6) мелкие кровоизлияния вокруг диска и появление «ватных комочков» (ишемических очагов в слое нервных волокон). По мере прогрессирования отека диск зрительного нерва увеличивается в размерах и становятся видны периферические складки (линии Патона) на сетчатке вокруг диска.
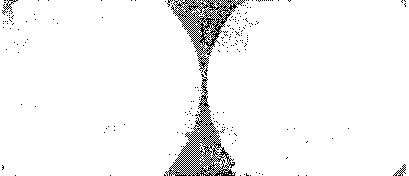
Рис. 4.8. Отек соска зрительного нерва у 24-летней тучной женщины с псевдотуморозным поражением головного мозга. Больная жаловалась на сильные головные боли и преходящее помутнение зрения. (Приводится с разрешения из: Tasman W., Jaeger Е.Л.: The Wills Eye Hospital Atlas of Clinical Ophthalmology. Philadelphia, Lippincott-Raven, 1996.)
128. Что такое спонтанная пульсация вен сетчатки (СПВС)?
Это заметное спадение и новое заполнение кровью самых крупных ветвей центральной вены сетчатки (в сетчатке пульсируют вены, а не артерии). СПВС обычно наблюдается в зоне выхода из физиологического углубления и пересечения с диском зрительного нерва. Это происходит синхронно с артериальным пульсом и никогда не случается за пределами центрального диска зрительного нерва.
129. Каково клиническое значение отсутствия СПВС?
Небольшое. СПВС отсутствуют у 20% здоровых людей. Поэтому их отсутствие пе имеет существенного негативного значения. С другой стороны, наличие СПВС играет более важную роль и указывает на то, что внутричерепное давление (ВЧД) не достигает патологических значений. В любом случае СПВС исключает повышение ВЧД выше 200±25 мм вод. ст. Поэтому у больных с нечеткими краями диска зрительного нерва (когда в дифференциальной диагностике рассматривается отек диска зрительного перва) наличие СПВС указывает на нормальное ВЧД.
На заметку. Отек диска зрительного нерва развивается через 24~48 часов после повышения ВЧД. В противоположность ему СПВС исчезает через несколько секунд после повышения ВЧД и так же быстро восстанавливается срази после его нормализации.
130. Влияет ли отек диска зрительного нерва на остроту зрения?
Нет. Острота зрения обычно страдает только при продолжительном существовании отека диска.
131. Каково клиническое значение отека диска зрительного нерва?
Отек диска зрительного нерва — один из наиболее важных фундоскопических признаков. Он указывает на состояния, одновременно опасные для жизни и зрения. Поэтому важно, чтобы отек диска умели распознавать все практические врачи.
132. Каковы основные причины отека диска зрительного нерва?
Это состояния, вызывающие повышение ВЧД: опухоли, абсцессы, менингит, гематома, субарахноидальное и внутримозговое кровоизлияние и псевдотуморозное поражение головного мозга (идиопатическое повышение ВЧД).
133. Какие еще состояния вызывают отек диска зрительного нерва?
Во многих случаях диск зрительного нерва выглядит отечным па фоне нормального ВЧД. Причины отека могут быть следующие: (1) врожденные (аномальные диски); (2) заболевания глаза (окклюзия центральной вены сетчатки); (3) метаболические (тиреотоксический зоб); (4) воспалительные; (5) ипфильтративные (лимфома); (б) системные заболевания (злокачественная артериальная гипертония); (7) местные сосудистые нарушения (ишемическая нейропатия зрительного нерва).
134. Что такое папиллит?
Папиллит характеризуется воспалением и отеком диска зрительного нерва па фоне нормального ВЧД. В отличие от напилледемы основными жалобами при папнллите являются острое снижение зрения на один глаз и боль в глазу. Снижение зрения также сопровождается дефектом афферентных зрачковых волокон и вторичным нарушением цветового зрения.
135. Что такое неврит зрительного нерва?
Это вариант папиллита.
136. Что означает ретробульбарный неврит зрительного нерва?
Это воспалительный процесс в зрительном нерве, при котором очаг воспаления находится позади глазного яблока (ретробульбарио). Ретробульбарный неврит зрительного нерва характеризуется скотомой, или слепым пятном (от греч. skotos — темнота) и отсутствием явных признаков поражения диска (нет отечности). Как и при других формах неврита диска зрительного нерва, у этих больных отмечается нарушение цветового зрения и дефект афферентных зрачковых волокон.
137. Каковы фундоскопические признаки неврита зрительного нерва?
Диск ири неврите зрительного нерва очень напоминает диск при папилледеме. Однако, как отмечалось выше, неврит зрительного нерва сопровождается резким односторонним снижением остроты зрения с болевым синдромом и дефектом афферентных зрачковых волокон.
138. Что такое передняя ишемическая нейропатия зрительного нерва (ПИНЗН)?
Это ишемическое поражение диска зрительного нерва. У больных с ПИНЗН развивается внезапное, глубокое снижение зрения на один глаз без болевого синдрома.
Рис. 4.9. Бледный отек верхнего сегмента диска зрительного нерва у больного с неартери-итной ишемической нейропатией диска. (Приводится с разрешения из: Tasman W., Jaeger Е.А.: The Wills Eye Hospital Atlas of Clinical Ophthalmology. Philadelphia, Lippincott-Ra-ven, 1996.)
139. Чем характеризуется ПИНЗН?
ПИНЗН характеризуется дефектом афферентных зрачковых волокон (зрачок Маркуса Ганна) на пораженной стороне. При офтальмоскопии открывается бледный отечный диск зрительного нерва. Может также наблюдаться дисхроматопсия.
140. Какова основная причина ПИНЗН?
Гигантоклеточный артериит или грануломатозное воспаление артерий среднего диаметра может привести к ПИНЗН и затем к слепоте.
141. Как устроена сосудистая сеть сетчатки?
Сосудистая сеть сетчатки состоит из ветвей центральной артерии сетчатки и центральной вены сетчатки. Артериальные ветви начинаются от диска зрительного нерва, распространяются центробежно в направлении четвертого квадранта сетчатки и распределяются в поверхностном слое нервных волокон. Венозная сеть устроена аналогично, по вены идут в противоположном центростремительном направлении и сходятся в диске зрительного нерва. Наряду с гематоэнцефалическим барьером существует гематоглазной барьер. Поэтому в сосудах сетчатки происходит такая же саморегуляция потока крови в ответ на изменение артериального давление, как и в сосудах центральной нервной системы (ЦНС).
142. Как различить вены и артерии сетчатки?
Вены крупнее и темнее. Соотношение диаметра вен и артерий в норме соответствует 3:2. С другой стороны, артерии сетчатки обладают уникальной реакцией на свет.
143. Что такое реакция артерий на свет?
Это типичное отражение света, присущее только артериям сетчатки. В норме стенки сосудов сетчатки прозрачны. Через офтальмоскоп мы видим столбик крови внутри прозрачных стенок. В венах столбик крупнее и темнее, а в артериях меньше и ярче. Артерии отражают падающий на них свет. В норме реакция на свет ограничена и охватывает около 1/4 диаметра артериального столбика крови.
На заметку. Изменение ширины артерий и их реакции на свет может произойти в результате хронической артериальной гипертонии или возрастного атеросклероза. По мере увеличения продолжительности артериальной гипертонии стенки артерий прогрессивно утолщаются и отражают больше света (повышенная реакция на свет). Артерии напоминают сначала медную, а затем серебряную проволоку.
144. Какие процессы приводят к изменению диаметра сосудов сетчатки?
- Вены сетчатки могут расширяться. Обычно это происходит в результате их обструкции (при отеке диска зрительного нерва) или повышения вязкости крови.
- Артерии сетчатки могут сужаться. Обычно это связано с хронической артериальной гипертонией.
145. Что такое гипертоническая ретинопатия?
Гипертоническая ретинопатия указывает на то, что очевидные изменения в сосудистой сети и ткани сетчатки происходят в результате повышения артериального давления. Предлагалось много вариантов классификации этого заболевания. Способность фармакологических препаратов влиять на артериальное давление возрастает. Поэтому прогноз заболевание стал иметь меньшее значение, чем эффективность и быстрота лечения. Гипертоническая ретинопатия делится на четыре фазы.
- Фаза вазоконстрикции. Сосуды сетчатки реагируют на повышение артериального давления саморегуляцией и повышением тонуса. Степень констрикции трудно оценить без артериографии. Обычно сужаются мелкие артерии второго и третьего порядка, которые трудно увидеть при прямой офтальмоскопии.
- Склеротическая фаза. Если артериальное давление не снижается, в артериях происходят склеротические изменения. Это приводит к сужению, патологическим артериовенозным перекрестам и неправильной реакции на свет.
- Экссудативная фаза. Повреждение стенки сосудов приводит к разрушению гематоглазного барьера, кровоизлияниям, выраженной экссудации и появлению пятен в виде «ватных комочков». Эта фаза может протекать параллельно с двумя другими стадиям или идти вслед за ними.
- Осложнения склеротической фазы. К ним относятся окклюзия центральной артерии сетчатки (ОЦАС), окклюзия ветви центральной артерии сетчатки (ОВЦАС), окклюзия центральной вены сетчатки (ОЦВС) и окклюзия ветви центральной вены сетчатки (ОВЦВС).
146. Что такое патологические артериовенозные (АВ) перекресты?
АВ перекрест имеет патологическое значение и характеризуется сужением вены в точке ее пересечения с артерией. По мере нарастания этих изменений вена изгибается и исчезает по другую сторону артериолы. Когда перекрест достигает окклюзионной стадии, дистальный конец вены расширяется. Наблюдаются также кровоизлияния и экссудаты.
147. Каков механизм АВ перекреста?
При офтальмоскопии стенки артериол сетчатки выглядят тонкими и прозрачными. Поэтому вена просматривается вплоть до точки пересечения с артерией. Однако хроническая артериальная гипертония вызывает утолщение стенки артериолы. В свою очередь это приводит к сдавлению венулы.
148. Каково клиническое значение АВ перекреста?
АВ перекресты указывают на хроническую артериальную гипертонию. Согласно статистическим данным, наблюдается взаимосвязь между степенью АВ перекрестов и гипертрофией левого желудочка. Вероятно, что состояние сосудов сетчатки отражает состояние артериол в других частях тела.
149. Наблюдается ли обратное развитие АВ перекрестов при нормализации артериального давления?
Нет. Они сохраняются навсегда. Это обеспечивает ценную и нестираемую информацию об истории заболевания. АВ перекресты также помогают установить давность артериальной гипертонии. Например, поскольку АВ перекресты развиваются через несколько лет после начала заболевания, то при их отсутствии у больных с высоким артериальным давлением и почечной недостаточностью можно скорее заподозрить первичную нефропатию с вторичной гипертензией, чем первичную гипертоническую болезнь со вторичной почечной недостаточностью.
150. Каковы фундоскопические признаки окклюзии центральной артерии сетчатки?
ОЦАС вызывает глубокое падение зрения с одной стороны без болевого синдрома. Сетчатка пораженного глаза — бледная и отечная, за исключением макулы, которая выглядит вишнево-красной. Последний признак имеет патогномоничное значение и выявляется за счет визуализации нормального хориоидального кровообращения через центральную ямку сетчатки. На пораженной стороне наблюдается дефект афферентных зрачковых волокон.
151. Каковы причины ОЦАС?
Наиболее частой причиной является тромбоэмбол из сонной артерии. Могут быть и другие источники эмболии (например, при гигантоклеточном артериите).
152. Каковы фундоскопические признаки ОЦВС?
ОЦВС также вызывает острое безболезненное падение зрения на один глаз. К обычным фундоскопическим признакам относятся: (1) венозный застой и расширение вен; (2) множественные точечные и в виде языков пламени кровоизлияния во все квадранты сетчатки; (3) микроаневризмы вен сетчатки; (4) множественные «ватные комочки» и даже (5) отек диска зрительного нерва.
153. Что такое злокачественная артериальная гипертония?
Это состояние связано с резким повышением артериального давления, которое приводит к развитию фибриноидного некроза сосудов сетчатки. В свою очередь, некроз сопровождается появлением экссудатов, кровоизлияний в виде языков пламени, «ватных комочков» и отека сетчатки. Если отек захватывает диск зрительного нерва, это клиническое состояние носит название злокачественной артериальной гипертонии.
154. Что такое бляшка Холленхорста?
Бляшка Холленхорста (или холестериновый эмбол) является яркой, отражающей свет субстанцией, которая обычно поражает артериолы. Имеет ярко-желтый цвет и располагается в области бифуркации периферических артериол. Часто она выглядит крупнее, чем сосуд, на котором сидит. Иногда бляшка может мигрировать вниз по ходу артерии. Согласно сообщениям, эта миграция может провоцироваться легким массажем глазного яблока. Все вышесказанное позволяет предположить, что бляшка Холленхорста не является истинной артериальной бляшкой, а скорее относится к эмболам. Причиной ее может стать изъязвление атеросклеротической бляшки, образовавшейся в проксимальном сосуде (обычно во внутренней сонной артерии).
155. Каково клиническое значение бляшки Холленхорста?
Бляшка Холленхорста — признак тяжелого генерализованного атеросклероза. Больные с такими бляшками гораздо чаще умирают от инсульта или инфаркта миокарда. Частота 10-летней выживаемости у таких больных в 2 раза меньше, чем в сопоставимой по возрасту контрольной группе пациентов. Бляшки Холленхорста являются осложнением 14% всех каротидных эндартерэктомий.
156. Что является причиной ОЦВС?
Почти все ОЦВС вызваны тромбозом центральной вены сетчатки на уровне решетчатой пластинки. Обычно это бывает на фоне атеросклероза или гипертонической болезни. Синдромы повышенной вязкости крови (дискразия крови и дисиротеинемия) могут также способствовать возникновению ОЦВС.
157. Каковы признаки окклюзии ветвей центральной артерии сетчатки (ОВЦВС)?
Мелкие кровоизлияния и «ватные комочки» наблюдаются только в том квадранте сетчатки, который соответствует окклюзированной вене. Участок вены, расположенный дистальнее окклюзии, расширяется и становится извилистым.
158. Каковы причины ОВЦВС?
ОВЦВС почти всегда связана с артериальной гипертонией (см. тему «Гипертоническая ретинопатия»).
159. Что такое реваскуляризация сетчатки?
Это образование новых сосудов сетчатки, которое всегда имеет патологическое значение. Новые сосуды чаще появляются вокруг диска зрительного нерва, но могут возникать и на периферии сетчатки. Они отличаются ломкостью и могут дать кровотечение в стекловидное тело.
160. Какие состояния вызывают реваскуляризацию?
Наиболее частой причиной является сахарный диабет. Дополнительную роль играют состояния, вызывающие ишемию сетчатки (например, гемоглобинопатия).
Задний фон сетчатки
161. Какие бывают повреждения сетчатки?
Повреждения сетчатки различаются по типу, размерам и форме. Однако в основу классификации положен цвет повреждения. Согласно ему, повреждения сетчатки делятся на 3 группы: (1) светлые пятна, (2) красные пятна и (3) темные пятна.
162. Что означают красные и светлые повреждения сетчатки?
Экссудаты (светлые пятна) и кровоизлияния (красные пятна) всегда свидетельствуют о патологии.
Светлые пятна
163. Какие виды светлых повреждений встречаются?
Чаще всего встречаются 4 вида светлых повреждений:
- «ватные комочки»;
- плотные экссудаты;
- друзы и
- миелинизированные нервные волокна.
164. Что такое «ватные комочки»?
«Ватные комочки» (часто называются мягкими экссудатами) имеют вид белых, нечетких и непрозрачных пятен в поверхностном (внутреннем) слое сетчатки. Из-за поверхностного расположения «ватные комочки» могут затмевать близлежащие сосуды. Это мелкие ишемические очаги в слое нервных волокон, вызванные нарушением микроциркуляции. Основной причиной является окклюзия конечных артериол.
165. Какие состояния вызывают появление «ватных комочков»?
Обычно это состояния, при которых нарушается микроциркуляция: (1) сахарный диабет; (2) артериальная гипертония; (3) лейкозы/лимфома; (4) коллагенозы (системная красная волчанка); (5) инфекции (включая бактериальный эндокардит и, редко, цитомегаловирусный ретинит у больных с ВИЧ-инфекцией); (6) повышенное ВЧД с застойным диском зрительного нерва; (7) микро эмболы и (8) тяжелая аиемия. «Ватные комочки» встречаются у 1/3 больных с концентрацией гемоглобина меньше 7 г/дл.
166. Что представляют собой плотные экссудаты?
Это четко ограниченные повреждения сетчатки желтовато-беловатого цвета. Они располагаются в более глубоких слоях сетчатки, чем «ватные комочки». Плотные экссудаты появляются в результате нарушения микроциркуляции. В отличие от «ватных комочков», они образуются не за счет ишемии, а скорее за счет порозности и повреждения стенок сосудов. Просачивание плазмы и различных липидных соединений приводит к скоплению липопротеинов в среднем слое сетчатки.
На заметку. Мягкие и плотные экссудаты всегда являются следствием патологических процессов.
167. Что является причиной образования плотных экссудатов?
Причины те же, что и для «ватных комочков» — это процессы, нарушающие микроциркуляцию. Основными из них являются: (1) сахарный диабет и (2) артериальная гипертония.
168. Что такое друзы?
Друзы представляют собой отдельные, круглые, желтоватые отложения в пигментном эпителии сетчатки (ПЭС). Они могут располагаться в макуле или на периферии сетчатки. Сами по себе друзы редко вызывают нарушение зрения. Они являются самым ранним признаком возрастной дегенерации сетчатки.

Рис. 4.10. Друзы — это побочный продукт метаболизма сетчатки. Имеет вид очаговых желтовато-белых отложений в пигментном эпителии сетчатки. Они являются предвестниками неэкссудативной дегенерации макулы. (Приводится с разрешения из: Vander J.F., Gault J.A.: Ophthalmology Secrets. Philadelphia, Hanley and Belfus, 1998.)
169. Что такое миелинизированные нервные волокна?
Миелинизация нервных волокон является врожденной (например, в продолговатом мозге). В норме зрительный нерв становится миелинизированным после выхода из решетчатой пластинки. Но иногда оказываются миелинизированными отдельные нервные волокна внутри глаза. Они имеют ярко белый цвет и отличаются по размеру. Из-за своего поверхностного расположения покрытые миелиновой оболочкой волокна затмевают кровеносные сосуды. Обнаружение миелиновых волокон не имеет патологического значения.
170. Каковы наиболее распространенные красные поражения сетчатки?
- Микроаневризмы.
- Пятнистые и точечные кровоизлияния.
- Кровоизлияния в виде языков пламени или заноз.
- Кровоизлияния перед сетчаткой, в том числе под стекловидным телом.
171. Каковы причины кровоизлияний в сетчатку?
Все кровоизлияния в сетчатку происходят в результате порозности и повреждения капилляров сетчатки. Это случается при хроническом нарушении микроциркуляции (например, при сахарном диабете).
172. Какие другие повреждения сетчатки встречаются наряду с красными пятнами?
Часто встречаются белые пятна. Обычно это плотные экссудаты, чаще всего расположенные вблизи макулы. В действительности через поврежденные стенки сосудов может проникать не только кровь (ответственная за красные пятна), но и плазма (ответственная за экссудаты).
173. Почему красные повреждения отличаются по форме и размерам?
Форма и размеры кровоизлияний зависят от их локализации.
- Когда кровоизлияния случаются в поверхностном слое нервных волокон сетчатки, они распространяются параллельно нервным волокнам и принимают линейную форму (в виде языков пламени и заноз). Такие красные повреждения чаще всего встречаются при артериальной гипертонии.
- Когда кровоизлияния происходят в среднем слое сетчатки, они имеют округлую форму (в виде пятен и точек). Повреждения этого типа чаще встречаются при сахарном диабете.
174. Что такое микроаневризмы?
Микроаневризмы — это мелкие, круглые, четко ограниченные красные пятна, которые представляют собой мешотчатые карманы снаружи от капилляров сетчатки (от греч. aneurysma — расширение). Они могут наблюдаться наряду с другими нарушениями микроциркуляции (плотными экссудатами — см. вопрос 172). Почти всегда сопутствуют сахарному диабету.
175. Каковы причины точечных и пятнистых кровоизлияний?
Наиболее распространенной причиной является сахарный диабет. Однако точечные и пятнистые кровоизлияния также встречаются при: (1) тяжелой артериальной гипертонии; (2) коллагенозах; (З) инфекциях и (4) различных гематологических заболеваниях (лейкозах и тяжелой анемии).
176. Какие процессы вызывают кровоизлияния в виде языков пламени и заноз?
Это зависит от локализации кровоизлияний. Если они случаются вблизи диска зрительного нерва, можно предположить острую офтальмологическую или неврологическую патологию. Это может быть: (1) повышение ВЧД с застойным диском зрительного нерва; (2) внутримозговое кровоизлияние или (3) острый приступ глаукомы. Кровоизлияния, происходящие за пределами диска зрительного нерва, обычно связаны с теми же заболеваниями, что и точечные/пятнистые кровоизлияния. Однако сахарный диабет в данном случае не играет главенствующей роли.
177. Что представляют собой кровоизлияния с белым центром?
Красные пятна с белым центром называются пятнами Рота (хотя Рот описал их неточно). Они представляют собой кровоизлияния с фибринозным (беловатым и бледным) центром. Типичны для эндокардита и часто встречаются у больных сахарным диабетом. Другими причинами могут быть: (1) внутримозговые кровоизлияния; (2) лейкозы и (3) различные инфекционные процессы.
178. Кто такой Рот?
Морис Рот был шведским патологоанатомом. Он родился в 1839 году в Базеле и закончил Базельский Университет. Стал профессором патанатомии и приобрел известность за описание пятен на сетчатке и биографию патологоанатома эпохи Ренессанса Андреаса Везалия.
Черные пятна
179. Какие пигментные поражения сетчатки чаще встречаются?
Среди пигментных повреждений чаще других встречаются: (1) рубцы после лазерной терапии пролиферативной диабетической ретинопатии; (2) последствия хориоретинита; (3) дегенеративная пигментация сетчатки; (4) гипертрофия пигментного эпителия сетчатки; (5) меланома/доброкачественный хориоидальный невус.
180. Что такое дегенеративная пигментация сетчатки?
Это дегенеративное поражение сетчатки. В США в 19% случаев заболевание наследуется по аутосомно-доминантному типу; еще в 19% случаев — по аутосомно-рециссивному типу; 8% связаны с Х-хромосомой; 46% — изоляты и в 8% случаев причина не установлена. Очень редко дегенеративная пигментация сетчатки является следствием другого заболевания и может излечиваться. Например, при дефиците витамина А.
181. Как выглядит дегенеративная пигментация сетчатки при офтальмоскопическом исследовании?
Сетчатка покрыта скоплениями пигмента, напоминающими костные шипы. Однако это бывает не всегда. В 10% случаев пигмента не видно совсем. «Костные шипы» обычно поражают периферические поля сетчатки и их трудно увидеть при прямой офтальмоскопии.
182. Что такое гипертрофия пигментного эпителия сетчатки?
Это врожденное заболевание характеризуется гипертрофией клеток пигментного эпителия сетчатки (тех самых клеток, которые придают красно-оранжевый цвет глазному дну). В норме цвет глазного дна также обусловлен кровью и пигментом хориоидальной оболочки. Действительно, более темный цвет глазного дна у темнокожих людей объясняется повышенным содержанием пигмента в хориоидальной оболочке. Гипертрофия пигментного эпителия часто наблюдается у больных с синдромом Гарднера, при котором чувствительность множественных двусторонних пигментных повреждений составляет 78%, а специфичность — 95%.
183. Как гипертрофия пигментного эпителия выглядит при офтальмоскопическом исследовании?
Сетчатка покрыта множественными (> 4) пигментными пятнами различных размеров и форм. Процесс — двусторонний. Эти пятна никогда не превышают размеров диска зрительного нерва и не влияют на зрение. По своему виду напоминают следы животных (пятна в виде медвежьего следа). В основу диагностики гипертрофии пигментного эпителия сетчатки положено количество пигментных повреждений. Хотя подобные повреждения могут присутствовать у здоровых людей, в норме их не бывает больше 4. Пигментные повреждения обычно охватывают периферические зоны сетчатки и их трудно увидеть при прямой офтальмоскопии.
184. Что такое меланома и доброкачественный хориоидальный невус?
Меланома хориоидальной оболочки является самым частым злокачественным образованием глаз. Она несколько приподнята над уровнем оболочки и сильно пигментирована. Не дает никакой симптоматики. Доброкачественный хориоидальный невус состоит из скоплений хориоидальных меланоцитов. При офтальмоскопическом исследовании он выглядит плоским, серовато-зеленоватым повреждением с расплывчатыми границами. Влияния на зрение не оказывает.
Диабетическая ретинопатия
185. Существует ли взаимосвязь между диабетической ретинопатией и диабетической нефропатией?
Да, между ними существует тесная взаимосвязь. Диабетическая нефропатия (или гломерулосклероз Киммелстила-Уилсона) почти всегда связана с диабетической ретинопатией. Поэтому отсутствие изменений сетчатки у больных с подозрением на диабетическую нефропатию, ставит этот диагноз под сомнение. И наоборот, у больного с ретинопатией может не быть признаков гломерулосклероза, поскольку диабетическая ретинопатия обычно предшествует диабетической нефропатии.
186. Какие изменения глазного дна наблюдаются при диабетической ретинопатии?
При диабетической ретинопатии на глазном дне наблюдаются точечные и пятнистые кровоизлияния, а также плотные экссудаты и «ватные комочки». Однако патогномоничным признаком диабетической ретинопатии являются микроаневризмы.

Рис. 4.11. Фундоскопическая картина диабетической ретинопатии с экссудатом, кровоизлияниями и отеком. (Приводится с разрешения из: Vander J.F., Gault J.А.: Ophthalmology Secrets. Philadelphia, Hanley and Belfus, 1998)
На заметку: Микроаневризмы настолько характерны для диабетической ретинопатии, что при их наличии диагноз считается установленным, пока не доказано обратное. Наоборот, при отсутствии микроаневризм диагноз диабетической ретинопатии представляется сомнительным даже при наличии кровоизлияний и экссудатов в сетчатке.
187. Что такое пролиферативная диабетическая ретинопатия (ПДР)?
ПДР является запущенной стадией диабетической ретинопатии. Характеризуется пролиферацией новых сосудов над диском зрительного нерва и/или сетчаткой. Новые сосуды (реваскуляризация) выглядят очень мелкими, имеют неправильную форму, часто поражаются фиброзом. Могут появиться очень быстро — в течение 1 года после появления первых «ватных комочков». Новые сосуды являются источником кровоизлияний в стекловидное тело или в зону перед сетчаткой, а также осуществляют механическую тракцию, способствующую отслойке сетчатки. Больные с ПДР — это кандидаты на фотокоагуляцию. Поэтому все больные сахарным диабетом должны как можно раньше направляться на офтальмологическое исследование.
Отслойка сетчатки
188. Что такое отслойка сетчатки?
Это разделение сетчатки на 2 слоя: (1) наружный (состоящий из пигментного эпителия) и (2) внутренний (или сенсорная сетчатка). На этапе эмбриогенеза закладывается потенциальное пространство между слоями сетчатки. Под воздействием определенных обстоятельств эти слои могут разделяться — и происходит отслойка сетчатки.
189. Каковы причины отслойки сетчатки?
- Наиболее распространенной причиной является дегенеративный разрыв сетчатки. При этом жидкость стекловидного тела может попасть в сетчатку и постепенно расслоить ее.
- На втором месте стоит механическая тракция сетчатки, как это бывает при пролиферативной диабетической ретинопатии. Мембраны новых сосудов сокращаются и оттягивают сетчатку от пигментного эпителия.

Рис. 4.12. Подковообразный разрыв сетчатки с соединяющим сосудом. (Приводится с разрешения из: Vander J.F., Gault J.A.: Ophtalmology Secrets. Philadelphia, Hanley and Belfus, 1998)
190. Кто подвержен риску отслойки сетчатки?
Обычно это люди среднего возраста, особенно с резко выраженной миопией (близорукостью). Пик заболеваемости приходится на 55-65 лет. Тем не менее отслойка сетчатки может произойти в любом возрасте.
191. Каковы основные жалобы больных при отслойке сетчатки?

Рис. 4.13. Буллезная ревматогенная отслойка сетчатки. Офтальмоскопическое изображение изменчиво. Поверхность сетчатки сморщена. (Приводится с разрешения из: Vander J. Г., Gault J.A.: Ophthalmology Secrets. Philadelphia, Hanley and Belfus, 1998)
Первой жалобой больных является внезапное появление перед глазами плавающих частиц (затемнений, которые плавают в стекловидном теле пораженного глаза). Каждая плавающая частица представляет собой эритроцит (который освобождается при разрыве сетчатки) или конденсат в стекловидном теле. Постепенно больные начинают жаловаться на «вспышки света» (фосфены от греч. phos — свет и phaino — демонстрировать). Эти «демонстрации света» представляют собой механическую активацию сенсорного слоя сетчатки при ее натяжении со стороны стекловидного тела. Если отслойка сетчатки прогрессирует, у больного постепенно появляется пелена перед глазами, которая ухудшает зрение. Пелена может появиться уже через несколько часов после начала отслойки или через несколько недель.
192. Каковы офтальмоскопические признаки отслойки сетчатки?
При полной отслойке сетчатки утрачивается красный рефлекс. При частичной отслойке пораженная зона выглядит белее. Поверхность ее покрыта мягкими складками.
Макула
193. Как выглядит макула в норме?
В норме макула выглядит как маленькое пятно (по-латински macula — маленькое пятно). Макула расположена с височной стороны от диска зрительного нерва и составляет приблизизительно 1/4 его часть. Она выглядит темнее окружающей сетчатки (клетки макулы крупнее и сильнее пигментированы). Видны мелкие сосуды, которые сходятся в макуле, но не выходят из нее. В центре макулы имеется углубление, которое называют центральной ямкой. Последнюю можно сравнить с вогнутым зеркалом, которое реагирует на свет офтальмоскопа (рефлекс центральной ямки). Из-за желтого пигмента у некоторых людей макула имеет желтый цвет (желтое пятно).
194. Какие повреждения макулы встречаются наиболее часто?
Помимо таких специфических повреждений, как дегенерация макулы, часто встречаются микроаневризмы и плотные экссудаты.
195. Что такое дегенерация макулы?
Дегенерация макулы является основной причиной потери зрения у людей старше 50 лет. Классическим симптомом возрастной дегенерации макулы считается падение центрального зрения (которое сконцентрировано в макуле) и сохранение периферического зрения. Поэтому больные с дегенерацией макулы не могут читать, но имеют нормальное зрение при амбулаторном обследовании. С другой стороны, больные могут страдать метаморфопсией, или нарушением восприятия формы объекта (в переводе с греч. meta — после, morphe — форма и opsis — зрение), а также микропсией или нарушением восприятия размеров (в переводе с греч. micros — маленький и opsis — зрение).
196. Сколько существует форм дегенерации макулы?
Существуют две основные формы дегенерации макулы: (1) сухая форма — с друзами (см. выше) и дегенерацией пигментного эпителия сетчатки, но без ре-васкуляризации хориоидальной оболочки глаза и (2) влажная форма — с рева-скуляризацией хориоидальной оболочки.
197. Каковы признаки дегенерации макулы при офтальмоскопическом исследовании?
Дегенерация макулы может протекать очень вариабельно. При сухой форме друзы выступают в качестве предвестников, а затем возникают изменения в пигментном эпителии сетчатки. Может наблюдаться тотальная утрата пигмента с выступающими хориоидальными сосудами. При влажной форме наблюдается утолщение пигментного эпителия сетчатки и мембран вновь образованных хориоидальных сосудов. При этом макула выглядит серовато-зеленой. Реваскуляриза-ция способствует появлению кровоизлияний и экссудатов, которые в свою очередь ведут к формированию дискообразного рубца на макуле.
КРАСНЫЕ ГЛАЗА
198. Что такое красные глаза?
Это состояние характеризуется гиперемией и сосудистым застоем. Последний возникает при поражении любой крупной оболочки глаза. Обычно красные глаза являются следствием банальных заболеваний. Однако в отдельных случаях краснота может служить вестником серьезных и часто опасных для зрения состояний. Поэтому красные глаза нужно тщательно исследовать.
199. Поражения каких структур могут являться причиной красных глаз?
Покраснение глаз может произойти при поражении любой крупной оболочки глаза. Наиболее важными из них являются следующие.
- Конъюнктива. Аллергические, вирусные и бактериальные конъюнктивиты являются наиболее частой и обычно доброкачественной причиной покраснения глаз. То же самое относится к субконъюнктивальному кровоизлиянию.
- Роговица. Воспаление роговицы, или кератит (от греч. keras — рог) встречается так же достаточно часто, но потенциально является более серьезным заболеванием.
- Эписклера. Эписклерит представляет собой воспаление соединительной ткани между склерой и конъюнктивой. Встречается реже и обычно имеет добро качественный характер.
- Склера. Воспаление склеры (склерит) также встречается редко, но является более тяжелым заболеванием. Обычно за ним стоит серьезное системное заболевание (например, коллагеноз).
- Радужка и ресничное тело. Острый иридоциклит (от греч. irid — радужка и kyklos — круг или цилиарное тело) — воспалительный процесс, одновременно поражающий радужку и ресничное тело.
- Придаточные структуры. Это слезные или сальные железы. Воспаление слезного мешка (дакриоциклит) и ячмень встречаются достаточно часто.
На заметку. Помимо вышеперечисленных состояний, красные глаза могут вызвать подозрение на глаукому.
200. Какие патологические признаки могут сопутствовать красным глазам?
Наиболее важными сопутствующими симптомами являются следующие.
- Цилиарный прилив. Кровенаполняются глубокие сосуды конъюнктивы и эписклеры, окружающие роговицу. Но при этом сосуды видны неотчетливо и кажется, что роговицу окружает красное кольцо. Цилиарный прилив имеет важное значение и, возможно, является признаком одного из трех заболеваний: (1) иридоциклита; (2) острой глаукомы; (3) кератита. При таких доброкачественных состояниях, как конъюнктивит, цилиарный прилив чаще отсутствует.
- Помутнение роговицы. Всегда является серьезным симптомом у больных с красными глазами. Помутнение роговицы может быть локализованным (при кератите или эрозии роговицы) или диффузным (при острой глаукоме, когда в результате отека роговицы происходит помутнение радужки). Помутнение могут быть также результатом клеточных отложений на роговице (при иридоциклите).
- Повреждения эпителия роговицы. Обычно являются результатом травмы. Ссадины и царапины на роговице легко заметны при синем кобальтовом освещении с флюоресценцией. Иногда их можно определить, обратив внимание на искажение роговичной реакции на свет.
- Анизокория. Характерный признак иридоциклита. Зрачок пораженного глаза меньше из-за рефлекторного сжатия мышцы сфинктера радужки. Форма его искажена за счет воспалительных спаек между хрусталиком и радужкой.
- Проптоз. Имеет важное значение и обычно указывает на вовлечение в процесс кавернозного синуса или орбиты.
- Отделяемое из глаза. Обычно доброкачественный признак. Чаще всего связан с конъюнктивитом. Водянистое, прозрачное отделяемое указывает на вирусный конъюнктивит, а гнойное отделяемое свидетельствует о бактериальной природе заболевания.
- Увеличенный преаурикулярный лимфатический узел. Гораздо чаще встречается при вирусном конъюнктивите, чем при бактериальном (см. раздел о конъюнктиве). Таким образом, он помогает определить этиологию заболевания,
201. Какие еще симптомы наблюдаются у больных с красными глазами?
У больных с красными глазами могут присутствовать еще несколько симптомов. Пять наиболее важных из них указывают на тяжелое и неотложное заболевание глаз.
- Помутнение и снижение зрения. Этого никогда не бывает при конъюнктивите, но часто встречается при кератите, иридоциклите или острой глаукоме. В качестве диагностического теста больного просят поморгать. При конъюнктивите происходит удаление воспалительной пленки с роговицы, и зрение улучшается. Напротив, стойкое помутнение говорит о гораздо более серьезном заболевании.
- Боль. Всегда отсутствует при конъюнктивите, когда больные жалуются на зуд и ощущение песка в глазах, но не на боль. Очень характерна для трех серьезных заболеваний, связанных с цилиарным приливом: кератит, иридоциклит и острая глаукома.
- Гало. Является признаком отека роговицы. В основе его лежит внезапное повышение внутриглазного давления (как бывает при острой глаукоме). Больные жалуются на появление радужного круга вокруг источника света (то есть halo — венчика).
- Фотофобия. Также отсутствует при конъюнктивите, но часто встречается при серьезных заболеваниях, например, ирите.
- Умеренно расширенный и ареактивный зрачок. Ассоциируется с острым приступом закрытоугольной глаукомы. Глаз краснеет.
ЛИТЕРАТУРНЫЕ ИСТОЧНИКИ
- Federman J., Gouras P., Schubert H., et al: Retina and vitreous. In Podos S., Yanoff M. (cds): Textbook of Ophthalmology, vol. 9. St. Lois, Mosby, 1991.
- Hitchings R.A., Spaeth G.L.: The optic disc in glaucoma. II: Correlation of the appearancc of tin* disc with the visual field. Br. J. Ophthalmol. 61 : 107-113, 1977.
- Hollenhorst R.W.: Significance of bright plaques in the retinal arterioles. Trans. Am. Ophthalmol. Soc. 59 : 252-2736 1961.
- Pfaffenback D.D., Hollenhorst R.W.: Morbidity and survivorship of patients with embolic cholesterol crystals in the ocular fundus. Am. J. Ophthalmol. 75 : 372-375, 1973.
- Traboulsi E.I., Krush A.J., Gardner E.J., et al: Prevalence and importance of pigmented ocular fundus lesions in Gardner’s syndrome. N. Engl. J. Med. 316 : 661-667, 1987.
- Tso М., Abrams G., Jampol L.: Hypertensive retinopathy, choroidopathy, and optic neuropathy: A clinical approach to classification. In Singerman L., Jampol L. (eds): Retinal and Choroidal Manifestations of Systemic Disease. Baltimore, Williams & Wilkins, 1991.
- Vander J.F., Gault J.A.: Ophthalmology Secrets. Philadelphia, Hanley & Belfus, 1998.
- Wood C.M., Bosanquet RC: Limitations of direct ophthalmoscopy in screening for glaucoma. BMJ 294 : 1587-1588, 1987.

