СОДЕРЖАНИЕ ГЛАВЫ
- Основные термины и методы диагностики
- Первичиые поражения кожи
- Вторичные поражения кожи
- Классификация по морфологии
- Классификация по расположению
- Классификация по конфигурации
- Основные диагностические подходы
- Придатки кожи (ногти и волосы)
- Фолликулит
- Диагностические средства
- Лампа Вуда
- Препараты КОН
- Проба Цанка Биопсия
- Наполненные жидкостью элементы
- Прозрачная жидкость (везикуло-буллезные болезни)
- Простой герпес
- Ветряная оспа
- Опоясывающий герпес
- Пемфигус и пемфигоид
- Пустулы — акне
- Солидные элементы
- Желто-коричневые или розовые папулы или узлы
- Гиперкератотические (шероховатая поверхность)
- Бородавки
- Плоскоклеточная карцинома
- Солнечный кератоз
- Без гиперкератоза (гладкая поверхность)
- Базальноклеточный рак
- Белые поражения — витилиго
- Коричневые поражения
- Невусы
- Основные виды невусов
- Атипичный невус
- Диспластический невус
- Себорейный кератоз
- Признак болезни Лезера-Трела
- Солнечное лептиго
- Веснушки Меланома
- Признаки солнечных поражений
- Желтые поражения
- Ксантома
- Ксантелазма
- Диабетический липоидный некробиоз
- Красные или пурпурные поражения
- С шелушением
- Выраженное образование бляшек
- Псориаз
- Дерматофития
- Преимущественно папулезные поражения
- Розовый лишай
- Без шелушения
- Плоский красный лишай
- Экзематозный дерматит
- Атопический дерматит
- Варикозная экзема
- Себорейный дерматит
- Лекарственные реакции
- Синдром стафилококковой шелушащейся кожи
- Токсический эпидермальный некролиз
- Синдром Стивенса — Джонсона Крапивница
- Папулосквамозные элементы
- Другие заболевания
- Саркома Капоши (ВИЧ-иифекция)
- Красная волчанка (эритема типа «бабочки»)
- Пурпура
- Сифилис
- Инвазия насекомых и волосяные вши
- Кожные проявления системных заболеваний
- Диабетический липоидный некробиоз
- Кожная порфирия
- Синдром Бехчета
- Дерматомиозит
- Склеродермия
- Гипертиреоз
- Синдром Свита
- Метастазы рака в кожу
Debral J. Grossman, M. D., М. P. H., Cynthia Guzzo, M. D.
Умение поставить правильный диагноз является ключом к успеху в лечении кожных заболеваний. Без этого врач никогда не будет настоящим дерматологом. Терапия сразу перестает соответствовать заболеванию и становится эмпирической.
Луис Дюринг (1845— 1913)
Нельзя судить о человеке по его внешности.
Джон Дэвис из Герефорда (1565— 1618)
ТРАДИЦИОННЫЕ ВОПРОСЫ И ОТВЕТЫ
Поражения кожи встречаются достаточно часто и имеют важное значение для врачей общей практики.
Без своевременной диагностики некоторые кожные заболевания могут иметь серьезные последствия для больного. Поэтому их раннее выявление становится совершенно необходимым. Простой осмотр, пальпация и правильная клиническая интерпретация являются необходимыми «инструментами» диагностики. Таким образом, важность физикального исследования в оценке кожных высыпаний остается неоспоримой. Большинство разбираемых в этой главе заболеваний уже давно известны.
ОСНОВНЫЕ ТЕРМИНЫ И МЕТОДЫ ДИАГНОСТИКИ
1. На какие основные группы делятся поражения кожи?
Кожные поражения обычно делятся на 2 основные группы: первичные и вторичные. Первичные поражения возникают только вследствие заболевания кожи и не связаны с какими-либо другими причинами (например, травмой, расчесыванием или медицинскими препаратами). Вторичные поражения возникают в результате внешних воздействий, лечения или естественных возрастных причин.
2. Какие элементы составляют первичные поражения кожи?
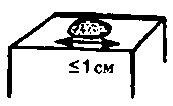
- Макула (пятнышко) — непальпируемый, округлой формы участок измененного цвета кожи до 1 см в диаметре. Примером типичной макулы являются веснушки.
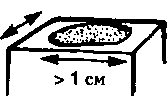
- Пятно — плоский непальпируемый участок измененного цвета кожи больше 1 см в диаметре. Типичный образец пятна — витилиго.
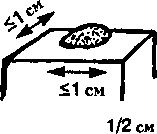
- Папулы (узелки) — приподнятые пальпируемые кожные поражения до 1 см в диаметре, которые могут отличаться по цвету от окружающей кожи. Приподнятый невус — типичный образец папулы.
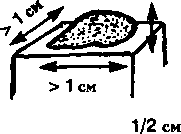
- Бляшки — приподнятые пальпируемые кожные элементы более 1 см в диаметре. Обычно располагаются в поверхностной дерме и их можно спутать с папулой.
- Узлы — приподнятые пальпируемые образования больше 1 см в диаметре. В отличие от бляшек, узлы или уходят глубоко в дерму, или выступают над уровнем кожи. Покрывающий их слой кожи обычно подвижен, поскольку они располагаются под ним.
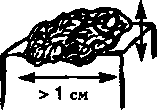
- Опухоли — это или узлы больше 2 см в диаметре, или плохо отграниченные образования
- Волдыри — приподнятые, округлой формы, отечные бляшки, обычно розовой или бледной окраски; носят преходящий характер. Классический пример волдыря — укус москита.
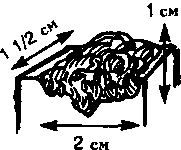
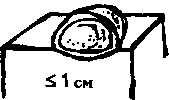
- Везикулы — приподнятые, округлой формы поражения менее 1 см в диаметре, содержащие прозрачную серозную жидкость. Везикулы — это типичные проявления простого герпеса.
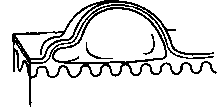
- Буллы (пузыри) — везикулы больше 1 см в диаметре. Часто наблюдаются у больных с ожогами II степени.
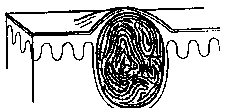
- Кисты — приподнятые, наполненные жидкостью элементы.
- Пустулы (гнойнички) — папулы, наполненные гноем —желтой жидкостью вязкой консистенции. Представляют собой локализованные скопления воспалительных клеток и сыворотки. Пустулы наиболее часто встречаются у больных с импетиго или акне (угрями).
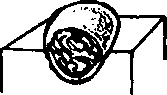
- Пурпура — общее название, означающее проникновение эритроцитов в кожу. В зависимости от размера элементов пурпура может быть представлена петехиями или экхимозами. Пальпируемая пурпура никогда не встречается в норме. Обычно она связана с образованием комплекса антигеп-антитело.
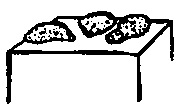
- Петехии — мелкие плоские очаги красновато-фиолетового цвета. Если не обращать внимания на цвет, они похожи на макулы и папулы. Обычно эти поражения встречаются группами и по размеру меньше 0,5 см в диаметре.
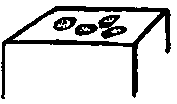
- Экхимозы (кровоподтеки) — красновато-фиолетовые поражения, которые по размеру превышают петехии. Если не обращать внимания на их цвет, они похожи на пятна и бляшки. Обычно эти поражения расположены под интактным эпителиальным слоем.
Рисунки адаптированы с разрешения из: Willms J.L. Schneiderman Н, Algranati PS: Physical Diagnosis. Baltimore, Williams & Wilkins, 1994.

3. Какие элементы составляют вторичные поражения кожи?
- Экскориации (расчесы, царапины) — поражения, связанные с расчесыванием. Они часто приподняты над поверхностью кожи и имеют линейную форму. Корки на первичных поражениях также являются результатом расчесывания.
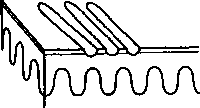
- Лихенификация — типичное утолщение кожи, наблюдаемое у пациентов с хроническим зудом и расчесами. Напоминает процесс образования мозолей на ладонях и подошвах при хронических и повторных травмах. Лихенифицированпая кожа плотная, похожа на выделанную, с подчеркнутым рисунком и небольшим количеством чешуек.
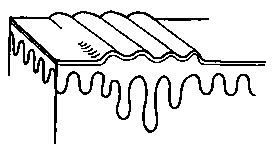
- Чешуйки — приподнятые поражения, представляющие собой шелушащийся поверхностный слой кожи. Чешуйки являются утолщением наиболее поверхностного слоя эпидермиса, а именно — рогового слоя. Они могут быть белыми, серыми или желто-коричневыми, а также маленькими или относительно большими. Чешуйки являются компонентом папулезно-чешуйчатых заболеваний. Часто встречаются при перхоти и псориазе.


- Корки (струп) — приподнятые над поверхностью кожи поражения, представляющие собой засохшую сыворотку и остатки клеток крови. Чаще всего струп наблюдается при импетиго.
- Эрозии — вдавленные элементы, образующиеся на месте удаленного или некротизированного эпидермиса. Обычно это влажные, красные и хорошо очерченные поражения. Классические эрозии наблюдаются при ветряной оспе после разрыва везикул.
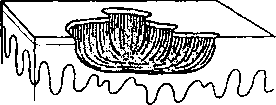
- Язвы — глубокие поражения кожи, возникающие при частичном или полном некрозе участка дермы (а не только эпидермиса). Язвы — это вогнутые, часто мокнущие, временами воспаленные или даже геморрагические поражения. Классической язвой является сифилитический шанкр.
- Трещины — это вдавленные поражения, представляющие собой узкие линейные расщепления кожи. Глубина трещин достигает, как минимум, дермы. Классические трещины наблюдаются на стопах у спортсменов.
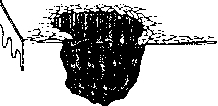

- Атрофия — обычно это песпецифическая, заключительная стадия различных поражений кожи. Участки атрофии характеризуются бледной и блестящей поверхностью, истончением кожи и исчезновением кожного рисунка.

- Свищевые ходы — соединительные каналы между поверхностными и глубокими слоями кожи.
Рисунки приводятся с разрешения из: Fitzpatrick J.E., AelingJ.L.: Dermatology Secrets, Philadelphia. Hanley &Belfus, 1996.
4. Существуют ли другие классификации поражений кожи?
Поражения кожи можно классифицировать всего по нескольким направлениям. Наиболее популярная система разделяет кожные поражения на 4 группы и основана на их взаимодействии с окружающей кожей.
1. Плоские непальпируемые поражения
- Макулы
- Пурпура
- Звездчатая ангиома (сосудистые звездочки)
- Пятна
- Экхимозы (кротелеангиоэктазии воподтеки)
2. Приподнятые, солидные, пальпируемые поражения
- Папулы
- Узлы
- Волдыри
- Корка
- Бляшки
- Опухоли
- Чешуйки
3. Приподнятые пальпируемые поражения
- Везикулы
- Пустулы
- Пузыри
- Кисты
4. Вдавленные поражения
- Атрофия
- Эрозия
- Язва
- Трещина
5. Какие термины наиболее часто используются для описания распределения элементов сыпи на теле?
Особенности распределения сыпи имеют значение для диагностики. Поэтому они должны быть установлены и документированы. В основном распределение сыпи можно описать следующим образом:
- Рассеянная по всему телу (генерализованная) сыпь.
- Локализованная на отдельных участках тела сыпь:
- ладони или подошвы
- лицо, шея и слизистая щек
- участки опрелости
- отдельные дерматомы (см. ниже)
- разгибательные поверхности
- участки, подверженные давлению
- туловище
- любые комбинации указанных зон
6. Что означает конфигурация и характер распределения кожных элементов?
Под конфигурацией понимают внешние очертания кожных элементов. Кожные элементы могут иметь следующую конфигурацию:
- Аннулярные (кольцевидные элементы). Кожные грибковые инфекции часто проявляются в виде красных колец с шелушащейся поверхностью.
- Линейные элементы расположены в одну линию. Это полосы мелких везикул на эритематозной основе. Наиболее распространенным примером линейных поражений может служить фитодерматит (аллергический контактный дерматит, вызванный ядоносным сумахом) при контакте.
- Ретикулярные, или сетевидные скопления поражений.
- Элементы с неправильной формой, как при ползучей эритеме.
Под характером распределения понимают взаимоотношения между элементами сыпи.
- Скопления (группы) — это плотно прилегающие друг к другу элементы сыпи, которые встречаются в виде одной или нескольких групп.
- Сливная сыпь (объединенная) означает множественные поражения, границы между которыми сливаются.
- При распределении в пределах дерматома кожные элементы располагаются по ходу нейро-кожных дерматомов. Классическим примером является опоясывающий лишай, при котором волдыри группируются в пределах дерматома.
7. Как проводить первоначальное исследование кожи?
В идеале любое первоначальное исследование следует проводить с головы до пят. Пациент должен полностью раздеться. Необходимо осмотреть все тело, включая ладони, подошвы, кожу волосистой части головы и полость рта.
8. Как нужно обследовать специфические поражения с целью их классификации?
Их нужно не только осмотреть, но и потрогать. Действительно, помимо зрительных впечатлений, пальпация отдельных кожных элементов часто дает наиболее ценную информацию. Пальпация позволяет определить, являются ли кожные элементы папулезными или склеротическими, мягкие они или подвижные, с гладкой или шероховатой поверхностью.
9. Что включает в себя дерматологическая оценка элементов сыпи?
Она включает в себя 4 ключевых компонента.
- Морфологическая характеристика поражения:
- протяженность (ширина и высота, если необходимо);
- поражение возвышается над поверхностью кожи или уходит в глубь нее;
- данные пальпации (гладкая поверхность, уплотнение, болезненность);
- цвет.
- Распределение (локализация на теле):
- генерализованное;
- локализованное.
- 3. Конфигурация:
- аннулярная;
- ретикулярная;
- линейная;
- неправильная.
- 4. Характер распределения
- скопления;
- сливная сыпь;
- дерматомное распределение.
10. Какие придатки кожи включаются в дерматологическое обследование?
Ногти на руках и йогах, и волосы (включая брови и ресницы).
11. Как нужно оценивать ногти на руках и ногах?
Ногти на руках и ногах следует оценивать по цвету, форме, состоянию лунки и кутикулы (тонкая кожа, которая прилегает к проксимальной части ногтя). Также следует обращать внимание на перионихиум (эпидермис, формирующий стенки ногтя сзади и по бокам).
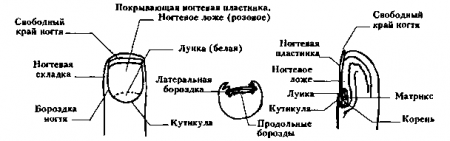
Рис. 3.1. Анатомия ногтя на руках. (Приводится с разрешения из: DeGowin and DeGowins Diagnostic Examination, 6th ed. New York McGraw-Hill 1994.)
На ногтях выявляются следующие виды поражений.
- «Барабанные палочки» (см. главу 23).
- Онихолизис («освобождение ногтя», греч.) — отделение ногтевой пластинки от ногтевого ложа, которое начинается с дистального кончика ногтя и обычно бывает неполным. Онихолизис может наблюдаться при тиреотоксикозе, псориазе, различных экзематозных поражениях и грибковых заболеваниях ногтей (онихомикоз).
- Паронихия — воспаление периопихия, который становится красным, отечным и часто болезненным.
- Лейконихия (означает «белые ногти», греч.) — характеризуется наличием белых пятнышек или пятен между ногтем и его ложем. Пятнышки возникают от присутствия под ногтем воздушных пузырьков. Белый цвет может окрашивать весь ноготь (тотальная лейконихия), присутствовать в виде линий (полосатая лейконихия) или точек (точечная лейконихия). Тотальная лейконихия является врожденным, наследуемым по доминантному типу, нарушением. Полосатая и точечная лейконихия возникают в результате травмы.
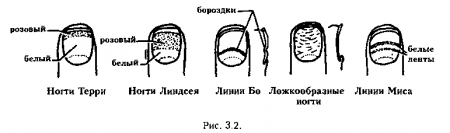
- Ложкообразные ногти или койлонихии, — типичная мальформация ногтей с вогнутой наружной поверхностью. Часто встречается у пациентов с выраженной железодефицитной анемией.
- Ногти Линдсея (носят имя американского врача Lindsay, который описал их в 1967 г.) — часто называются «половинными». Это связано с тем, что проксимальная половина ногтя белая, а дистальная половина темная (обычно коричневая, но может быть красноватой или розовой). Подобные ногти наблюдаются у больных с хронической почечной недостаточностью.
- Ногти Терри (названы по имени английского врача Terry, который первым описал их в 1954 г.) — характеризуются поведением 80% проксимальной части ногтя с небольшим ободком периферического покраснения. Наблюдаются у пожилых людей или пациентов с сердечной недостаточностью, циррозом и инсулиннезависимым диабетом.
- Красные полулуння на ногтевом ложе (разновидность ногтей Терри, которая также им описана) — характеризуются покраснением лунки, которая в норме бывает белой. Их также называют ногтями «сердечной недостаточности».
- Голубые ногти — наблюдаются при болезни Вильсона (гепатолентикулярная дегенерация). Характеризуются светло-синей лункой.
- Линии Мюрке (названы по имени американского нефролога Muehrcke, который первым описал их в 1956 г.) — представляют собой 2 белые дугообразные и параллельные лунке линии, разделенные нормальным ногтем. Линии находятся на ногтевом ложе, а пе на ногтевой пластинке, поэтому они не увеличиваются с ростом ногтя. Наблюдаются у пациентов с гипоальбуминемией (при концентрации альбумина менее 2 г/100 мл) и исчезают с ее разрешением.
- Линии Бо — поперечные борозды на ногтях пальцев рук у больных, выздоравливающих после тяжелых заболеваний (например, инфаркта миокарда). Впервые описаны французским врачом Н. Beau (1806-1865)
- Линии Миса (называемые также линиями Рейнольдса и Олдрича) — поперечные белые линии, расположенные дистальнее кутикулы. Наблюдаются при отравлении мышьяком или таллием, при химиотерапии онкологических заболеваний, лимфогранулематозе (лимфоме Ходжкина) и при тяжелых заболеваниях почек и сердца. Впервые описаны голландским врачом Мисом (Mees).
- Ямочки на ногтях — являются ранним, но неспецифическим признаком псориаза.
- Синдром желтых ногтей — характеризуется желтоватым цветом ногтевой пластинки вследствие нарушения оттока лимфы.
- Ломкие ногти — встречаются при различных нарушениях метаболизма (например, при гипертиреозе, нарушениях питания, дефиците железа и кальция).
- Геморрагии в виде заноз — представляют собой линейные красные геморрагии, идущие от свободного края ногтевого ложа к его проксимальному краю. Традиционно считаются типичным признаком под острого бактериального эндокардита или трихинеллеза. Однако чаще являются результатом травмы.
12. Как оценивается состояние волос?
Волосы последовательно осматривают на голове и теле, включая лобковую зону, подмышечные впадины и конечности. Следует обращать внимание на количество и распределение волос, а также на их толщину и структуру.
13. Что такое фолликулит?
Это инфекция волосяного фолликула. Наиболее частой причиной является стафилококк. К другим возможным возбудителям относятся грамотрицательные микроорганизмы и даже грибы. Pityrosporon — возбудитель разноцветного лишая. Быстро развивается в волосяных фолликулах у больных ВИЧ-инфекцией, вызывая их воспаление.
14. Что такое эозинофильный фолликулит?
Этот вид фолликулита типичен для ВИЧ-инфицированных больных. Характеризуется появлением папул и сильным зудом.
15. Какие инструменты обычно используются в дерматологической диагностике?
- Увеличительное стекло.
- Лампа Вуда (Wood) — дает ультрафиолетовое излучение длиной волны около 360 нм. Лампа была разработана Робертом Вудом (1868-1955) и часто используется для идентификации (1) грибковых поражений; (2) участков гипопигментации и (3) составных компонентов порфирипа. Исследование с лампой Вуда проводится в темной комнате. Грибковые инфекции (такие как дерматомикоз головы) проявляются четко очерченными пятнами яркого сине-зеленого цвета. Области гипопигментации выделяются более отчетливо, поскольку меланин поглощает излучение с длиной волны около 360 им. В результате гипопигментированные пятна выглядят серыми, а депигментированные пятна — ярко-белыми. Таким образом, лампа Вуда может помочь в идентификации витилиго или разноцветного лишая. Наконец, составляющие компоненты порфирина под лампой Вуда становятся более заметными, приобретая кораллово-красный флюоресцирующий цвет.
- Скальпель — используется для получения соскобов для идентификации грибов или членистоногих (например, чесоточного клеща).
16. Как проводится обработка гидрохлоридом калия (КОН) для диагностики грибковых поражений?
Для приготовления КОН-препаратов полученные при соскобе чешуйки помещают на предметное стекло. Сверху капают 10% КОН и закрывают препарат покровным стеклом. Затем предметное стекло осторожно нагревают (обычно над спичкой), и препарат исследуют под микроскопом в поиске грибковых элементов. Гифы и споры легко образуют пятна.
17. Что такое проба Цанка?
Проба Цанка (Tzanck) часто используется для диагностики вируса герпеса. Первым ее применил русский дерматолог Арнольд Цанк (1886-1954), который срезал верхушку везикулы и взял соскоб с ее основания. Соскобы помещаются на предметное стекло, фиксируются 95% спиртом и окрашиваются по методу Гимзы (Giemsa). При положительном результате исследования под микроскопом видны многоядерные гигантские клетки. Их наличие подтверждает, что причиной поражения является вирус простого или опоясывающего герпеса.
18. Какие существуют разновидности биопсий кожи? Как они проводятся?
- «Бритвенная» биопсия используется преимущественно для диагностики невоспалительных папул при отсутствии подозрения на меланому. «Бритвенная» биопсия не позволяет исследовать папулу целиком. Это очень существенно для диагностики меланомы, поскольку глубина поражения играет решающую роль в прогнозировании заболевания. Таким образом, при подозрении на меланому нужно исследовать поражение целиком. Для проведения «бритвенной» биопсии кожу обрабатывают спиртом и обезболивают 1% раствором лидокаина с раствором адреналина (1:100 000). Интересующий вас участок ткани срезается лезвием № 15 в горизонтальном направлении. Гемостаз достигается хлоридом алюминия.
- Пункционная биопсия применяется при подозрении на воспалительный дерматоз или другие кожные заболевания, когда для диагностики требуются образцы глубоких слоев дермы или эпидермиса. При проведении пункционной биопсии поражение обрабатывают спиртом и иод местной анестезией осуществляют забор материала специальной пункционной иглой диаметром 2-6 мм. Для закрытия места биопсии накладывают нейлоновый шов.
- Инцизионная или эксцизиоиная биопсия иногда применяется для диагностики особых заболеваний (например, атипичных меланоцитарных поражений).
НАПОЛНЕННЫЕ ЖИДКОСТЬЮ ПОРАЖЕНИЯ
Светлая жидкость (везикуло-буллезные болезни)
Простой герпес
19. Каковы клинические признаки простого герпеса?
Появлению кожной сыпи часто предшествуют боль или покалывание. Первичные кожные элементы имеют вид маленьких эритематозных папул и бляшек одного размера и формы, из которых постепенно образуются групповые везикулы с втяжением в центре. Везикулы могут прогрессировать в пустулы, изъязвления, эрозии и корки. Излюбленным местом локализации простого герпеса являются губы (красная кайма губ) и гениталии, хотя он может поражать любую зону тела. На втором месте по частоте локализации стоят глаза и пояснично-крестцовая область.
20. Кто подвержен простому герпесу?
Простой герпес встречается во всех возрастных группах. Определенные клинические формы зависят от возраста. Так, герпетический стоматит встречается у детей, генитальные поражения возникают у сексуально активной молодежи, герпес на губах характерен для взрослых людей, а пояснично-крестцовый герпес — для лиц старше 40 лет.
21. Каково типичное клиническое течение простого герпеса?
Для первичного герпеса характерны более сильиые болевые ощущения, отек и длительное течение. Вторичное поражение (рецидив) менее выражено и быстрее проходит. Фактически, отличительным признаком инфекции простого герпеса на слизистых и коже является способность оставаться в латентном состоянии в ганглиях и вызывать рецидивы заболевания в зоне первичной инфекции. Частота рецидивов варьирует, но генитальный герпес и герпес на губах рецидивируют в среднем 4 раза за год. Приблизительно у 50% пациентов с генитальным герпесом возникают один или более рецидивов, которые часто провоцируются травмой, менструацией и даже психологическим стрессом.
22. Каковы другие клинические разновидности простого герпеса?
- Герпетический гингивостоматит поражает детей и молодых людей. Он сопровождается лихорадкой, недомоганием, воспалением горла, болезненными везикулами, эрозиями на языке, небе, деснах, слизистой оболочке щек и губ.
- Герпетический панариций (от средневекового английского слова whitlow, «белое пятно») — представляет собой гнойное воспаление подушечки пальца. Является профессиональным заболеванием врачей и стоматологов, возникающим при контакте с вирусом в полости рта пациентов. Заболевание характеризуется появлением везикул и отека пальца, иногда сопровождается эритемой, лимфангитом и лимфаденопатией предплечья. Это состояние может продолжаться в течение нескольких недель.
- Простой герпес у больных с иммунодефицитом часто вызывает более значительные и постоянные изъязвления, а также диссеминированные поражения кожи и внутренних органов.
23. Как диагностируется простой герпес?
Классическую картину представляют групповые везикулы с центральным втяжепием на эритематозной основе. На препаратах Цанка (мазки с основания везикулы, окрашенные по методу Гимзы) видны многоядерные гигантские клетки, имеющие диагностическое значение. Быстрым и эффективным методом диагностики является реакция прямой иммунофлюоресценции. Культура вируса простого герпеса растет в течение нескольких дней. Исследование биоптатов кожи из области поражения выявляет ретикулярную и вакуольную дистрофию эпидермиса, многоядерные гигантские клетки и внутриядерные включения.
Ветряная оспа
24. Каковы клинические признаки ветряной оспы?
Классическим признаком ветряной оспы является везикула эллиптической формы размером 2-3 мм, окруженная эритемой. Сыпь при ветряной оспе часто описывается как «капли росы на лепестке розы». Везикулы быстро превращаются в пустулы с центральными втяжениями и корки. Корки отходят через 1-3 недели, оставляя после себя мелкие розовые вдавления, которые могут превращаться в рубцы. Для ветряной оспы характерно обильное подсыпание новых везикул. Поэтому одновременно на теле присутствуют разрозненные элементы на разных стадиях развития. Первоначальные высыпания типично появляются на лице и волосистой части головы, затем они распространяются на туловище и дальше в центробежном направлении. Везикулы на руках и ногах появляются спустя 2-3 дня после появления первых элементов на туловище. В процесс часто вовлекаются слизистые оболочки, особенно полости рта.
25. Кто чаще других болеет ветряной оспой?
В 90% случаев ветряная оспа встречается у детей в возрасте до 10 лет, и только в 5% случаев поражает лиц старше 15 лет.
26. Как протекает ветряная оспа в типичных случаях?
Ветряная оспа является высококонтагиозным заболеванием, поражающим до 87% членов семей. В среднем инкубационный период длится до 15 дней. Больные становятся заразными за 1-2 дня до появления экзантемы и остаются заразными до тех пор, пока все элементы не покроются корками. Общее время от появления везикул до отхождения корок составляет 2-4 недели.
27. Каковы другие клинические разновидности ветряной оспы?
Ветряная оспа у взрослых протекает более тяжело, чем у детей. Чаще наблюдаются лихорадка и общие симптомы заболевания. У 4% взрослых больных развивается пневмония. Ветряная оспа во время беременности может передаваться плоду и вызывать нарушение его развития. Заболеваемость и смертность от ветряной оспы повышается у больных с иммунодефицитом. Для них характерны более обширная и стойкая сыпь, а также геморрагические осложнения.
28. Как диагностируется ветряная оспа?
Ветряная оспа обычно диагностируется на основании классической сыпи. Диагноз часто подтверждается данными анамнеза о недавнем контакте с больным ветряной оспой. Методы диагностики те же, что и для простого герпеса. Для дифференциальной диагностики диссеменированного простого герпеса и ветряной оспы необходимо получить вирусную культуру из элементов сыпи.
Опоясывающий герпес (герпес зостер)
29. Какие клинические признаки характерны для опоясывающего герпеса?
Отличительным признаком опоясывающего герпеса (от греч. Zoster — пояс) является скопление элементов сыпи, тогда как для ветряной оспы характерна разрозненность поражений. Появлению сыпи обычно предшествуют боль и нарестезии в пораженном дерматоме. Симптомы сохраняются в течение нескольких дней и могут оставаться даже после разрешения сыпи как постгерпетическая невралгия. Вслед за продромальной болью появляются эритематозные бляшки, которые последовательно проходят следующие стадии развития: (1) сгруппированные везикулы; (2) пустулы; (3) пустулы с центральным втяжением; (4) корки. Сыпь всегда односторонняя, не пересекает средней линии тела, и в основном ограничена одним дерматомом. Наиболее часто поражаются зоны иннервации тройничного нерва и туловище от Т3 до L2 сегментов. Однако возможно появление нескольких везикул за пределами пораженного дерматома.
30. Кто подвержен опоясывающему герпесу?
Заболеваемость опоясывающим герпесом увеличивается с возрастом. Более чем в 2/3 случаев он развивается у лиц старше 50 лет, и менее 10% случаев приходятся на лиц моложе 20 лет. Опоясывающий герпес у младенцев обычно связан с ветряной оспой у матери во время беременности. Чаще опоясывающий герпес встречается у больных с иммунодефицитом.
31. Каково типичное течение опоясывающего герпеса?
От момента появления сыпи до ее полного превращения в корки проходит 1 неделя. Затем процесс разрешается в течение нескольких недель. Постгерпетическая невралгия (упорная боль после отпадания всех корок) встречается у 15% больных и чаще в пожилом возрасте.
32. Каковы другие клинические формы опоясывающего герпеса?
- Опоясывающий герпес глаза поражает глазную ветвь. Высыпания появляются на кончике носа (и представляют собой инфекцию назоцилиарного нерва). Необходима немедленная консультация офтальмолога.
- Сидром Рамзая Ханта возникает при вовлечении в процесс коленчатого ганглия и сопровождается параличом лицевого нерва с двигательными нарушениями. Герпетические поражения располагаются над наружным слуховым проходом или на барабанной перепонке. При этом может появляться шум в ушах, головокружение, глухота/гиперакузия, односторонняя потеря вкуса, снижение образования слез и слюны. Этот синдром был впервые описан Джеймсом Рамзаем Хантом (1874-1937), невропатологом из Филадельфии.
- Опоясывающий герпес у больных с иммунодефицитом, особенно с ВИЧ-инфекцией или злокачественными заболеваниями (с лимфогранулематозом или лимфолейкозом), и у лиц, получающих иммуносупрессоры, часто протекает более тяжело и связан с риском распространения процесса. Опоясывающий герпес часто является первым признаком ВИЧ-инфекции. При этом появляется хроническая сыпь с обычной морфологией.
33. Как диагностируется опоясывающий герпес?
Клинический диагноз очевиден при наличии классической сыпи в виде везикул с центральным втяжением и дерматомным распределением. Диагностические методы те же, что и при простом герпесе.
ПЕМФИГУС И ПЕМФИГОИД
34. Какие диагностические признаки имеют пемфигус и пемфигоид?
Пемфигус и пемфигоид (от греч. Pemphis — пузырь) представляют собой буллезные поражения на лице, теле, а также в полости рта. Основное различие состоит в том, что пузыри при пемфигоиде остаются целыми, в то время как при пемфигусе они часто замещаются крупными и мелкими эрозиями, которые медленно заживают.
35. Что такое симптом Никольского?

Под симптомом Никольского понимают поверхностное отслоение кожи, подверженной давлению (например, от надавливания пальцем на предметное стекло). Он назван именем Петра Никольского (1858-1940) — русского дерматолога, который преподавал в Варшаве и Ростове.
Он первым описал этот феномен в 1896 г. Положительный признак Никольского возникает вследствие слабой адгезии клеток эпидермиса (акантолизисе). Он наблюдается при таких буллезных заболеваниях, как пемфигус. Обычно не встречается при пемфигоиде, для которого характерны более глубокие расщепления эпидермиса.
Пустулы Акне
36. Каковы клинические признаки акне?
Отличительным признаком акне (от греч. akme — цветеиие) является разнообразие воспалительных и невоспалительных элементов, которые буквально цветут на лице и туловище больного. Невоспалительные поражения включают закрытые комедоны (белые угри) и открытые комедопы (черные угри). Латинское слово comedo означает поглощение чего-либо в больших количествах. Комедоны представляют собой скопления кожного сала и кератина вокруг волосяных фолликулов. Закрытые комедоны — это бледные, куполообразные папулы 1-2 мм в диаметре. Открытые комедопы — папулы 1-2 мм в диаметре с кератиновой черной пробкой в центре, которая закрывает устье жирового фолликула. Содержимое открытых комедонов подвержено воздействию воздуха и в результате окислительной реакции чернеет. К воспалительным поражениям относятся папулы и пустулы различного размера, а также кисты (гнойные нодулярные поражения). При отсутствии лечения кистозные поражения чаще всего приводят к образованию рубцов. Рубцы могут напоминать ямки, быть гипертрофическими и папулезными. Чаще всего они присутствуют на лице, реже па груди, плечах и спине.
37. Кто подвержен акне?
Обычно, акне появляются в пубертатном периоде. У девушек первые акне (обычно комедоны) могут появиться за год или более до начала менструаций, хотя женщины могут страдать от высыпаний даже на 3-м и 4-м десятилетии жизни. У мужчин отмечается более тяжелое течение заболевания.
38. Как обычно протекают акне?
После появления в юности акне обычно сохраняются в течение нескольких лет, а затем спонтанно исчезают. Однако у значительной части пациентов заболеваиие остается на 3-м и 4-м десятилетиях жизни. У женщин могут наблюдаться упорные вспышки акне перед менструациями.
39. Что представляют собой другие клинические разновидности угрей (акне)?
- Розовые угри встречаются в среднем возрасте и у стариков. Характеризуются эритемой и телеангиоэктазиями на щеках и носу, а также наличием папул и пустул. В редких случаях возникает ринофима, причем обычно у мужчин.
- Стероидные угри могут появиться через 2 недели после начала систематического применения кортикостероидов. Поражения мономорфные, в основном представлены пустулами и куполообразными папулами на туловище, лопатках и верхней части предплечий.
40. Как диагностируется акне?
Диагноз ставится клинически на основании смешанных типичных поражений соответствующей локализации.
СОЛИДНЫЕ ПОРАЖЕНИЯ Желто-коричневые или розовые папулы и узлы Бородавки (гиперкератотические или с шероховатой поверхностью)
41. Каковы основные типы бородавок?
1. Обычные бородавки представляют собой папулы округлой формы с шероховатой поверхностью, которые, как правило, располагаются на туловище и конечностях. Часто встречаются так называемые «черные зерна», которые представляют собой тромбированные сосуды.