40. Как диагностируется акне?
Диагноз ставится клинически на основании смешанных типичных поражений соответствующей локализации.
СОЛИДНЫЕ ПОРАЖЕНИЯ
Желто-коричневые или розовые папулы и узлы Бородавки (гиперкератотические или с шероховатой поверхностью)
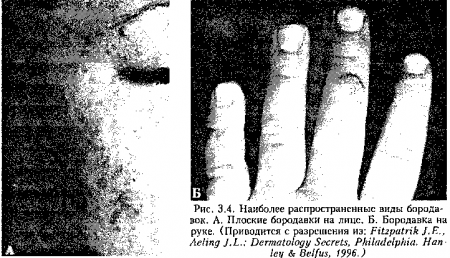
41. Каковы основные типы бородавок?
1. Обычные бородавки представляют собой папулы округлой формы с шероховатой поверхностью, которые, как правило, располагаются на туловище и конечностях. Часто встречаются так называемые «черные зерна», которые представляют собой тромбированные сосуды.
2. Кондиломы это генитальные бородавки, которые обычно локализуются на анусе, вульве или головке полового члена. В большинстве случаев это плоские папулы с неровной поверхностью. Вначале кондиломы могут быть розового цвета, но через некоторое время становятся желто-коричневыми или коричневыми.
3. Подошвенные бородавки — обычно встречаются на подошвенной или дорсальной поверхности стопы или даже на пальцах. Они часто затвердевшие, но могут быть белыми, с неровной поверхностью и иногда с черными точками.
42. Как лечить бородавки?
Поскольку ни один вид лечения не является универсально эффективным, существует много вариантов лечения.
- На первом этапе лечения применяется криохирургия жидким азотом или местная терапия с использованием различных комбинаций салициловой или молочной кислоты (в виде пластыря или жидких растворов).
- Следующий этап лечения заключается в элекрокоагуляции и кюретаже.
- При неэффективности этих способов лечения больного можно направить на лазерную терапию. Иссечение или вапоризация бородавки осуществляется при непрерывном излучении СO2-лазера. При желтом импульсном излучении бородавка нагревается, и кровеносные сосуды тромбируются.
- Больным можно проводить иммунотерапию. При этом организм сенсибилизируется к определенным веществам, которые затем наносятся на бородавки. Суть лечения сводится к тому, что иммунная система будет воспринимать бородавки как чужеродное вещество и отторгать их. Иммунотерапия может также включать в себя инъекции α-иптерферопа, который хорошо проявил себя при лечении как генитальных, так и обычных бородавок.
- Небольшое количество раствора блеомицина повторно вводится в бородавку. Этот метод требует наблюдения за больным, поскольку существует риск местных циркуляторных нарушений (особенно при расположении бородавок на нижних конечностях).
К другим успешным методам лечения относятся болезненные методики, примочки с сырым картофелем и другие домашние средства. Эти методы не поддерживаются большинством страховых компаний.
Базальноклеточный рак (с гладкой поверхностью)
43. Каковы главные клинические признаки базальноклеточного рака?
Базальноклеточный рак (базалиома) в типичных случаях представляет собой розовую перламутровую гладкую папулу. Базалиома сопровождается телеангиоэктазиями (расширенными мелкими кровеносными сосудами), имеет округлый, просвечивающий ободок и локализуется на открытых областях лица и ушей.
44. Каковы другие морфологические варианты базальноклеточного рака?
1). Склеродермоподобный; 2). Кистозный; 3). Поверхностный.
45. Каково обычное течение базалиомы?
Базалиома представляет собой рак кожи с доброкачественным течением. Благодаря этой доброкачественности, ее принято называть базальноклеточным эпителием. Нелеченная базалиома продолжает расти локально (потенциально становясь все более деструктивной), но редко метастазирует.
46. Какое лечение доступно для базалиомы?
- Электрокоагуляция и кюретаж (для первичных, мелких и четко локализованных поражений).
- Иссечение.
- Лучевая терапия первоначально вызывает эритему, которая постепенно исчезает. Спустя много лет могут развиться телеангиоэктазия или атрофия. Общая лучевая доза обычно делится на 20-30 сеансов для предупреждения нежелательных кожных изменений.
- Криотерапия проводится с помощью криозондов только на небольших, хорошо локализованных поражениях и только в определенных зонах.
- Микроскопическая операция Мохса (Mohs) относится к микрохирургическим методам лечения. Заключается в иссечении горизонтальных замороженных срезов. Этот метод дает наилучшие результаты и насколько возможно сохраняет нормальные ткани. Используется в косметических целях или в функционально важных зонах. Кроме того, операция Мохса применяется при сомнительных, больших, рецидивирующих образованиях или при локализации процесса на слизистых оболочках.
Плоскоклеточный рак (кератозный или с шершавой поверхностью)
47. Что такое солнечный кератоз?
Солнечный кератоз (индуцированный солнцем, от греч. aktis) — это розовые, покрытые чешуйками макулы или папулы, которые возникают при длительном пребывании на солнце. В типичных случаях сыпь локализуются па открытых участках кожи (па лице, коже головы, руках, предплечьях). Солнечный кератоз представляет частичную атинию эпидермиса. Если его не лечить, он может трансформироваться в плоскоклеточный рак. Для лечения применяется криотерапия с жидким азотом. Однако при большом количестве поражений применяют местно 5-фторурацил или один из видов лазерного лечения.
48. Что такое болезнь Боуэна?
Болезнь Боуэна (Bowen), или полная атипия эпидермиса, считается эквивалентом плоскоклеточного рака in situ. Клинически болезнь Боуэна представляет собой эритематозные, чешуйчатые и относительно плоские бляшки диаметром от
2 до 6 см. Заболевание поражает как открытые, так и закрытые участки тела. Болезнь Боуэна была впервые описана Джоном Боуэном (1857-1941), профессором дерматологии в Гарварде — застенчивым человеком, холостяком-затворником.
49. Как в типичных случаях выглядит плоскоклеточный рак?
Хотя плоскоклеточпый рак имеет множество морфологических вариантов, в классическом случае он представляет собой покрытую чешуйками бляшку, часто с изъязвлением и нечетким полупрозрачным ободком. Плоскоклеточпый рак обычно встречается на открытых солнцу участках лица, ушей, рук, предплечий и развивается на фоне солнечного кератоза (см. рис. 3.5).
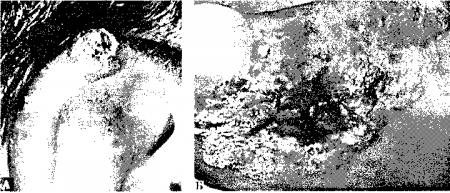
Рис. 3.5. А. Плоскоклеточный рак уха в виде узла, покрытого в центре чешуйками и корками. Б. Неороговевающий плоскоклеточный рак. Нередко достигает больших размеров, поскольку часто подолгу лечится как бородавка. (Приводится с разрешения из: Fitzpatrick J.E., Aeling J.L.: Dermatology Secrets. Philadelphia. Hanley and Belfus, 1996.)
50. Из каких слоев кожи развивается плоскоклеточный рак?
Плоскоклеточный рак развивается из кератиноцитов эпидермиса, расположенных выше базального слоя.
51. Опишите стадии развития плоскоклеточного рака. Почему это имеет важное значение?
Плоскоклеточный рак возникает на открытых солнцу участках кожи, когда часть клеток эпидермиса становятся атипичными. На этой ранней стадии поражение выглядит, как плоская, шелушащаяся, обычно розовая макула и называется солнечным кератозом (см. выше). Поражение является предраковым, хотя не всегда переходит в рак. Когда атипичиные клетки заполняют всю толщину эпидермиса вплоть до базального слоя, поражение представляет собой плоскоклеточный рак in situ (болезнь Боуэна). Следующая и финальная стадия — инвазивный плоскоклеточный рак, при котором атипичиые клетки проникают ниже базальной мембраны в дерму.
52. Как протекает плоскоклеточный рак?
Плоскоклеточный рак редко метастазирует, если возникает на участках, пораженных солнечным кератозом. Факторами риска метастазирования являются глубина инвазии, уровень клеточной дифференцировки и происхождение из слизистой оболочки.
53. Как лечится плоскоклеточный рак?
Метод лечения зависит от тяжести и локализации плоскоклеточиого рака. Плоскоклеточный рак in situ (особенно если он не на лице) лечится электрокоагуляцией и кюретажем. На лице такие же поражения иссекаются или удаляются по микроскопической методике Мохса. Инвазивный плоскоклеточный рак иссекается скальпелем или удаляется по микроскопической методике Мохса. При высоком риске развития метастазов после удаление рака проводится местное облучение.
Белые поражения Витилиго
54. Что такое витилиго?
Витилиго представляет собой молочно-белые макулы и пятна различного размера с четким краем. Они часто симметрично расположены вокруг глаз, носа, ушей, рта и ануса, а также на локтях, коленях, дорсальной поверхности рук и стоп, в подмышечных впадинах. В процесс могут также вовлекаться слизистые оболочки, хотя распространенность поражения сильно варьирует. Поражения могут появляться в местах повреждения кожи. Этот феномен известен, как кеб-неризация (см. ниже). Волосы, растущие на участках витилиго, могут быть белыми. К другим сопутствующим кожным признакам относятся преждевременное поседение волос, пегие волосы (от староанглийского слова spotted — пятнистый, относящемуся к врожденным белым пятнам на голове, которые не меняются в размере на протяжении многих лет), лейкодерма, гнездное облысение, поражение глаз в виде хориоретинита, ретинопатии и ирита.
55. У кого развивается витилиго?
Витилиго может встречаться в любом возрасте, но чаще всего появляется в первые десять лет жизни. Связь витилиго с аутоиммунным процессом подтверждается частым возникновением других сопутствующих аутоиммунных заболеваний (см. ниже). Считается, что люди с темной кожей больше подвержены витилиго. Однако они также больше склонны обращаться за лечением из-за значительного косметического дефекта. Мужчины поражаются наравне с женщинами. К витилиго имеется генетическая предрасположенность. Так, в 30% случаев больные сообщают о поражениях витилиго у членов семьи. Витилиго встречается у 1-2% населения США.

Рис. 3.6. Обширное витилиго у негритянки. (Приводится с разрешения из: Fitzpatrick J.E., Aeling J.L.: Dermatology Secrets. Philadelphia. Hanley and Belfus, 1996.)
56. Как протекает витилиго в типичных случаях?
Естественное течение заболевания непредсказуемо, но в основном оно медленно прогрессирует. Иногда наблюдаются периоды стабилизации. Встречается также спонтанная репигментация, но обычно она бывает неполной.
57. Каковы другие клинические проявления витилиго?
- Сегментарное витилиго характеризуется односторонними депигментированными макулами и пятнами в дерматомном и почти дерматомиом распределении. В основном имеет стабильное течение.
- Очаговое витилиго может быть представлено одним или несколькими депигментированными макулами на одиночном, но не сегментарном участке.
- Универсальное витилиго вызывает тотальное или близкое к тотальному поражение тела.
58. Как диагностируется витилиго?
Обычно диагноз основывается на клинике. У пациентов со светлой кожей контраст между здоровыми и пораженными участками может отсутствовать, что затрудняет идентификацию витилиго. В этом случае может помочь лампа Вуда. При исследовании биоптатов кожи можно обнаружить отсутствие меланоцитов, однако и наличие меланоцитов не исключает диагноз витилиго.
59. Существует ли системное заболевание, связанное с витилиго?
Да. Фактически у 10% всех больных витилиго выявляются серологические или клинические доказательства аутоиммунных заболеваний. Наиболее часто это болезни щитовидной железы, особенно гипотиреоз при болезни Хашимото (преимущественно у женщин). Также часто встречаются сахарный диабет, болезнь Аддисона, пернициозиая анемия, гнездное облысение и увеит (синдром Вога-Койнаги). Поэтому, для выявления сочетанных заболеваний рекомендуется тщательный сбор анамнеза и использование соответствующих экспресс-тестов. Однако лечение сопутствующих заболеваний обычно не влияет на течение витилиго.
Коричневые поражения
60. Перечислите и опишите наиболее распространенные типы невусов (родинок).
Классификация меланоцитарных невусов основана на гистологии.
- Пограничный невус — обычно это макула или слегка приподнятая папула с хорошо очерченным краем и гомогенным коричневым пигментом. Клетки расположены на границе дермы и эпидермиса.
- Смешанный невус — приподнятая папула, часто коричневого или светло-коричневого цвета с ровной пигментацией и контуром. Клетки расположены на границе дермы и эпидермиса и в верхних слоях дермы.
- Дермальный невус — куполообразная, имеющая ножку или похожая на бородавку папула. Может иметь коричневый, розовый или телесный цвет. Клетки преимущественно расположены в дерме.
61. Опишите атипичный невус.
Атипичный невус обычно больше 6 мм в диаметре, имеет неровные контуры и пестрый цвет (обычно от темно-коричневого до светло-коричневого оттенков).
62. Каковы различия между атипичным и диспластическим невусом?
Эти термины являются предметом многочисленных споров. Несколько лет назад Национальный Институт Здоровья на совещательной конференции рекомендовал заменить термин диспластический невус на атипичный невус. Синдром семейного меланоцитарного невуса характеризуется множественными дис-нластическими невусами среди членов семей и указывает на повышенный риск развития меланомы. Точные данные о распространенности атипичных невусов отсутствуют. Считается, что они выявляются, по крайней мере, у 2-6% населения. Значение их неизвестно.
63. Опишите морфологию и значение себорейного кератоза.
Поражения кожи при себорейном кератозе представляют собой хорошо очерченные с шероховатой поверхностью, уплощенные, коричневые папулы. Они четко отграничены, имеют диаметр 5-20 мм, и в основном локализуются на туловище или лице (хотя могут появляться в любом месте). Эти поражения являются доброкачественными, появляются в среднем возрасте и с годами прогрессируют в старческие бородавки или старческие наросты. На лицах афро-американцев поражения могут быть множественными и называются папулезным дерматитом негров.
64. Что такое признак Лезер—Трела?
Это ведущий признак паранеопластического синдрома, обычно указывающий на злокачественные опухоли внутренних органов (обычно желудочно-кишечного тракта). Признак Лезер —Трела (Leser-Trelat) — это обширное цветение сотен элементов себорейного кератоза на груди, спине и лице. Впервые описан двумя хирургами: немцем Эдмундом Лезером (1828-1916) и французом Юлисом Трела (1828-1890).
65. Что такое солнечное лентиго?
Солнечное лентиго — это вызванная солнцем, хорошо очерченная, свет-ло-коричневого или желто-коричневого цвета макула, которая сохраняется даже после исчезновения загара. Обычно локализуется на открытых солнцу участках лица, рук и плеч, и может иметь диаметр от 5 до 20 мм. Солнечное лентиго обычно не малигнизируется. Однако лентиго с черными крапинками размером с булавочную головку (злокачественное лентиго) может через несколько лет трансформироваться в злокачественное лентиго-меланому. Таким образом, злокачественное лентиго является предраковым заболеванием, и его необходимо диагностировать. Эти поражения часто называют веснушками Гетчинсона (Hutchinson), по имени впервые их описавшего английского хирурга (он же описал триаду признаков при врожденном сифилисе).
66. Что такое веснушки?
Веснушки — это вызванное солнцем поражение, которое похоже на солнечное лентиго. В отличие от лентиго, веснушки (1) появляются в раннем возрасте (лентиго только в среднем возрасте); (2) обычно они маленькие (только 1-2 мм в диаметре); (3) могут исчезать со временем. Скопления веснушек, особенно вокруг губ и на кончиках пальцев, подозрительны на синдром Пейтца-Егерса.
67. Какие морфологические признаки вызывают подозрение на меланому?
Обычно на возможность меланомы указывает перечень симптомов АДКЦ:
- А = Асимметрия (если поражение разделить на две половины, то одна из них не будет идентична другой.
- Д = Диаметр увеличенный (имеется в виду диаметр больше 6 мм).
- К = Край неправильный (неровный или шероховатый, в отличие от гладкого и прямого).
- Ц = Цвет пестрый (более одного оттенка пигмента).
В этот список можно было бы добавить букву В, означающую возвышенное положение над поверхностью кожи. Однако возвышенное положение является признаком многих доброкачественных невусов, и буква В из списка часто исключается.
68. Каково значение признаков А(В)ДКЦ ?
Для оценки диагностической точности этих признаков было проведено два исследования. В одном исследовании перечень признаков принимался к рассмотрению, если поражение имело один или больше из 5 указанных признаков. В этом случае чувствительность признаков составляла 92%. В другом ретроспективном исследовании оценивали только признаки ДКЦ, при этом перечень признаков имел чувствительность 100% и специфичность 98%. Еще в одном исследовании признак Д (диаметр больше 6 мм) существенно снизил общую чувствительность признаков.
69. Каковы другие диагностические критерии меланомы?
В Англии были предложены другие критерии меланомы. Это 3 главных и 4 вспомогательных критерия.
Три главных критерия являются гистологическими:
- изменения размера;
- изменения формы;
- изменения цвета.
Четыре вспомогательных критерия в основном относятся к физикальным признакам и обычно свидетельствуют о поздней стадии поражения:
- (1) воспаление;
- (2) образование корок или кровоточивость;
- (3) изменения чувствительности;
- (4) диаметр больше или равен 7 мм.
Система подсчета оценивает 2 баллами каждый главный критерий и 1 баллом каждый вспомогательный критерий. Все пациенты, имеющие хотя бы один главный критерий, должны направляться к дерматологу. Аналогично, все пациенты с тремя или более баллами также должны направляться на обследование.
70. Каково значение приведенных семи критериев?
Некоторые исследования подтвердили, что их чувствительность составляет 79-100%, а специфичность 30-37%.
На заметку: признаки АДКЦ (особенно, когда не требуется наличия всех четырех признаков) и 7 критериев меланомы являются чувствительными, но недостаточно специфичными.
71. Каковы основные морфологические типы меланомы?
- Злокачественное лентиго считается предшественником меланомы (см. выше). Это плоские и гиперпигментированные участки с неоднородным пигментом и неровным краем. Чаще всего появляются на открытых солнцу участках кожи (особенно на голове и шее) в возрасте 50-60 лет. По разным оценкам злокачественное лентиго переходит в меланому в 5-30% случаев. Чаще наблюдается его радиальный, а не вертикальный рост.
- Злокачественная лентиго-меланома — наиболее редкая форма меланомы. Развивается почти исключительно на лице и шее в возрасте 60-70 лет. Как правило, достаточно большого размера, часто превышает 3 см в диаметре. Пигментация и окраска более разнообразны, чем у злокачественного лентиго.
- Поверхностнорастущая меланома — наиболее частый вид меланомы. Составляет свыше 70% всех случаев. Обычно располагается на спиие у мужчин, на ногах у женщин и на туловище тех и других. Этот вид меланомы часто встречается вблизи невуса.
- Нодулярная меланома — это типичная папула без макулярных включений. Обычно черного или сине-черного цвета. Поражение возникает на границе дермы и эпидермиса и растет в дерму (гораздо реже в эпидермис). Характеризуется вертикальным ростом с небольшим радиальным распространением.
- Акролентигинозная меланома — наиболее частая форма меланомы на ладонях, подошвах и пальцах. Напоминает злокачественную лентиго-меланому и представляет собой одну или несколько темных папул на пигментированном и неравномерно пятнистом фоне.
72. Каковы основные прогностические факторы I стадии меланомы?
Наилучший прогноз имеют молодые женщины, особенно при расположении меланомы на конечностях, а не на туловище или голове. Важную роль также играет гистологический уровень локализации поражения. Чем меньше толщина поражения и чем поверхностней оно расположено, тем лучше прогноз. При поражениях до 0,75 мм 5-летняя выживаемость наблюдается более чем в 98% случаев. При поражениях толщиной > 4 мм 5-летняя выживаемость составляет менее 50%. Вообще, при толщине поражений > 1 мм отмечается плохой прогноз. К другим неблагоприятным прогностическим факторам относятся вертикальный рост меланомы, высокая степень митоза, изъязвление, снижение лимфатической инфильтрации, вовлечение кровеносных сосудов, присутствие микроскопических сателлитов.
73. Каковы характерные признаки солнечных поражений?
- Лентиго (от лат. Lentigo — чечевица) — коричневого цвета макулы, похожие на веснушки. От последних лентиго отличается ровными границами и микроскопической пролиферацией в межсосочковые клинья эпидермиса. В базальном слое видны единичные рассеяные невусные клетки.
- Веснушки (от староангл. freken — веснушки) представляют собой желтоватые или коричневатые макулы на открытых солнцу участках, особенно у светлокожих лиц (с рыжими или светлыми волосами). Количество веснушек увеличивается после пребывания на солнце. Эпидермис микроскопически выглядит нормальным, за исключением повышенного содержания меланина.
- Морщины характерны для лиц, часто бывающих на солнце (фермеров, рыбаков, лыжных инструкторов) и не пользующихся солнцезащитными средствами.
- Гиперпигментация или гипопигментация (включая локальные зоны гиперпигментации, такие как солнечное лентиго — см. выше).
- Вызванная солнцем клеточная атипия — солнечный кератоз, базально-клеточный или плоско клеточный рак.
Конечно, к последствиям солнечных повреждений следует отнести риск развития меланомы. За последние годы частота развития меланомы стала напоминать эпидемию. Например, в США в 1930 г. риск развития меланомы в течение жизни составлял 1 : 1500. В 1996 г. этот риск повысился до 1 : 87. По прогнозам риск развития меланомы к 2000 г. должен достичь 1 : 75. Кроме того, каждые 6 из 7 смертей от рака кожи связаны с меланомой, которая является наиболее распространенным злокачественным новообразованием среди белого населения в возрасте от 25 до 29 лет. Средний возраст начала развития поверх-ностнорастущей меланомы (наиболее распространенного вида меланомы) довольно низок и составляет 44 года.
На заметку. Ранняя диагностика меланомы абсолютно необходима для предупреждения развития метастазов и сохранения жизни. Важность физикального обследования очевидна и неоспорима.
Желтые поражения
74. Какие желтые поражения наиболее распространены?
- Ксантомы — гладкие желтые папулы и узлы различных размеров. Характерны для гиперлипидемии. Обычно расположены вокруг сухожилий и над суставами, но могут встречаться и на ладонях.

Рис. 3.7. Ксантомные высыпания. Типичные желто-коричневые папулы. Белое вещество применялось пациентом для удаления этих «бородавок». (Приводится с разрешения из: Fitzpatrick J.E., Aeling J.L.: Dermatology Secrets. Philadelphia. Hanley and Belfus, 1996.)
- Ксантелазма — мягкие, четко отграниченные макулы и бляшки, обычно уплощенные и разные по размеру. В типичных случаях поражают только веки. Около 40% пациентов с ксантелазмами страдают гиперлипидемией.
- Диабетический липоидный некробиоз — желтые и асимптоматичные бляшки от 2 до 10 см в диаметре. Локализуются на передних поверхностях голеней у больных сахарным диабетом. Край бляшки может иметь фиолетовый оттенок — это следствие атрофии кожи, когда становятся видны подлежащие вены. Причина таких поражений неизвестна, хотя считают, что они связаны с диабетической микроангиопатией.
Реакции на лекарственные препараты
75. Как отличить синдром стафилококковой чешуйчатой кожи (ССЧК) и токсический эпидермальный некролиз (ТЭН)?
ТЭН характеризуется более глубоким расщеплением эпидермиса (т. е. на уровне дермо-эпидермального соединения). Расщепление при ССЧК более поверхностное — чуть ниже рогового слоя (самый верхний слой эпидермиса). Для дифференциальной диагностики обычно используют замороженные срезы. Клинически поражения при ССЧК являются более поверхностными и заживают быстрее. ССЧК вызывается стафилококковыми токсинами и обычно лечится антибиотиками. С другой стороны, из-за обширного отторжения кожи ТЭН часто лечится в ожоговых отделениях. В 50% случаев ТЭН заканчивается летальным исходом.
76. Каковы различия между синдромом Стивенса—Джонсона (обширная полиморфная эритема) и ТЭН?
Многие считают их отдельными заболеваниями. Однако, существует и другая точка зрения, что они представляют собой 2 крайних варианта одной и той же болезни.
Синдром Стивенса—Джонсона (ССД описан двумя американскими педиатрами Альбертом Стивенсоном и Фрэнком Джонсоном). Характеризуется не только поражениями кожи, но и появлением везикул и пузырей (булл) на слизистой оболочке глаз, полости рта и гениталий. Локализация на слизистых оболочках отличает ССД от простой полиморфной эритемы (при которой папулы обычно поражают туловище, но не затрагивают ладони и подошвы) и сближает его с буллезной или обширной полиморфной эритемой. Локализация на слизистых оболочках является патогиомоничным признаком ССД. На гладкой коже могут появляться поражения, напоминающие мишень (в виде 3-х концентрических колец), или пурпурные пятна.
ТЭН характеризуется более обширным образованием пузырей. Буллезные поражения на туловище, сливаются В результате этого пластины кожи отторгаются, как при тяжелом термическом ожоге. ТЭН также называют токсическим эпидермальным некролизом типа Лайелла (английский дерматолог, который впервые описал ТЭН), чтобы отличить его от токсического эпидермального некролиза типа Риттера (австрийский дерматолог, который описал его в 1878 г). Последний также носит название ССЧК. ТЭН представляет собой процесс кожной деструкции, медиатором которого является лимфоцит. Кожа отторгается на всю толщину, что вызывает сильные боли. Характерен высокий риск развития сепсиса, который обычно и является причиной смерти. В процесс могут вовлекаться и другие системы (например, глаза, легкие, желудочно-кишечный тракт и почки). ТЭН является самым тяжелым кожным заболеванием. Залогом выздоровления является немедленное направление больного в ожоговый центр. Фактически, среди больных, поступивших в ожоговый центр в первые семь дней после начала заболевания, летальность составляет 4%, тогда как при более позднем поступлении летальность достигает 83% (см. рис. 3.8).
77. Какие лекарственные препараты наиболее часто вызывают ТЭН?
Это могут быть сульфаниламиды, фенитоин и другие противосудорожные препараты, а также пенициллин и нестероидные противовоспалительные препараты.
78. Каковы основные кожные проявления лекарственных реакций?
- Крапивница.
- Кореподобная сыпь.
- Фототоксические реакции.
- Нодозная эритема (панникулит наиболее часто поражает претибиальные зоны).
- Изменения пигментации.
- Стойкие лекарственные высыпания.
- Васкулит.
- Буллезные лекарственные высыпания.
- Лихеноидные лекарственные высыпания.
- Изменения ногтей (онихолизис).
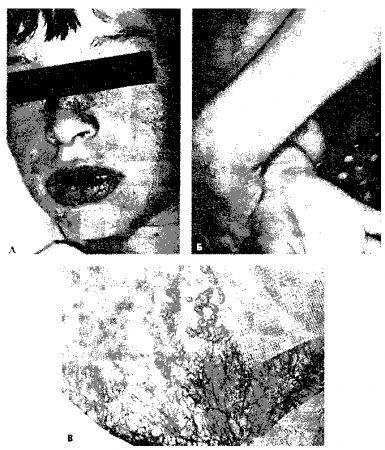
Рис. 3.8. А. Синдром Стивенса-Джонсона. Типичное воспаление слизистой оболочки рта, губ и конъюнктивы. Б. Полиморфная эритема, или синдром Стивенса-Джонсона. Высыпания в виде аннулярной и папулезной эритемы на акральных областях. В. Токсический эпидермальный некролиз. У пациента наблюдается типичная телеангиоэктатически разветвленная эритема и пузыри, которые в дальнейшем приведут к отторжению эпидермиса. (Приводится с разрешения из: Fitzpatrick J.E., Aeling J.L.: Dermatology Secrets. Philadelphia. Hanley and Belfus, 1996.)
Крапивница (сосудистая реакция с плоскими элементами сыпи)
79. Каковы клинические признаки крапивницы?
Характерным поражением является волдырь, который представляет собой возвышенную, розовую, аннулярную или полицикличесую бляшку, обычно окруженную ободком. Вызывает сильный зуд. Размер варьирует от нескольких миллиметров до 10 см. Крапивница может поражать любые участки тела, но чаще туловище, ягодицы и грудь. Поражения преходящие и сохраняются от нескольких минут до нескольких часов. Набухание подкожной клетчатки называется ангионевротическим отеком. Он развивается в эластичной ткани век, губ и слизистых оболочках полости рта (включая язык). Может вызвать нарушения дыхания.
80. У кого развивается крапивница?
Крапивница развивается в любом возрасте независимо от пола.
81. Каково клиническое течение крапивницы?
- По определению, острая крапивница разрешается в течение 4-6 недель. Обычно она связана с приемом лекарственных препаратов (пенициллин, сульфаниламиды, аспирин), пищевыми аллергенами (шоколад, морепродукты, орехи, арахисовое масло, помидоры, клубника) или инфекцией (инфекции верхних дыхательных путей, особенно стрептококковая у детей).
- Хроническая крапивница продолжается от 6 недель до нескольких лет. Половина больных излечивается в течение 1 года, но в 20% случаев сыпь сохраняется до 20 лет и более. В 80% случаев причины остаются неизвестными. В качестве возможных вариантов рассматриваются факторы, вызывающие острую крапивницу (например, криоглобулины, пищевые добавки, вирусы (гепатит В), паразиты, летучие вещества и новообразования).
82. Каковы другие клинические разновидности крапивницы?
- 1. Наследственный ангионевротический отек передается по аутосомно-доминантному типу. Возникает на 2-4 десятилетиях жизни и проявляется внезапными атаками ангионевротического отека, которые продолжаются в течение нескольких дней. Наследственный ангионевротический отек возникает в связи с понижением или прекращением активности ингибитора С1. Диагноз можно заподозрить и при низком уровне ингибитора С4.
- 2. Физическая крапивница появляется в ответ на холод, солнечный свет или травму.
- Дерматографизм (сыпь появляется при давлении на кожу).
- Крапивница от давления (выраженный болезненный отек в ответ на местное давление; чаще всего развивается на стопах и ягодицах).
- Водяная крапивница (возникает при контакте с водой).
- Холодовая крапивница (появляется при согревании кожи после переохлаждения; чаще локализуется на кистях и стопах.
- Солнечная крапивница (возникает на открытых участках кожи после пребывания на солнце).
- Холинэргическая крапивница (характеризуется появлением на лице и туловище сильно зудящих волдырей размером 1-3 мм; возникает после физических упражнений и эмоциональных стрессов).
83. Как диагностируется крапивница?
Диагноз ставится при обнаружении классических элементов сыпи и на основании данных анамнеза о скоротечной природе этих высыпаний. Необходимо собрать подробный анамнез, обращая особое внимание на прием лекарственных препаратов, пищевые продукты, недавно перенесенные заболевания или физические воздействия. Любой из этих факторов может являться возможной причиной заболевания. Дальнейшее обследование показано только при развитии хронической крапивницы. Оно может включать полное физикальное обследование, развернутый общий анализ крови, биохимические анализы, анализ мочи, исследование на антиген вируса гепатита В, рентгенографию синусов, осмотр полости рта, исследование кала на яйца глист и паразитов и элиминационную диету. Для исключения уртикарного васкулита проводится биопсия. Показанием к ней является сохранение отдельных элементов сыпи свыше 24 часов.
Красные поражения (шелушащиеся)
Псориаз (папулосквамозное заболевание с преобладанием бляшек)
84. Каковы клинические признаки псориаза?
Классический вульгарный псориаз (от греч. psoriasis — зуд) представляет собой четко отграниченные эритематозные папулы и бляшки, широко варьирующие по размеру и покрытые белыми чешуйками. Удаление чешуек приводит к появлению крошечных капелек крови (признак Ауспица). На ногтях часто появляются ямки, и развивается их дистрофия. В основном поражаются локти, колени, кожа головы, гениталии и поясничная область, хотя в процесс могут вовлекаться любые участки тела. Излюбленным местом псориаза являются разгибательные поверхности конечностей. Однако степень поражения варьирует.
Молодые элементы сыпи обычно мелкие (1-3 мм), но легко объединяются с образованием больших бляшек (по типу концентрических кругов). Псориаз, плоский лишай, витилиго и бородавки относятся к тем заболеваниям кожи, для которых характерен феномен Кебнера. Последний означает появление новых элементов на месте травматического повреждения кожи (например, царапины и расчесы). Феномен был впервые описан немецким дерматологом Генрихом Кебнером (1838-1904) — человеком, склонным к театральным эффектам. Он известен тем, что прививал себе различные виды кожных инфекций от больных, а затем во время лекций демонстрировал на себе типичные кожные поражения. На смену этим жертвам пришел проектор со слайдами.
85. Кто подвержен псориазу?
Псориаз может развиться в любом возрасте. Пик заболеваемости приходится на 3-е десятилетие жизни. Гораздо реже болезнь развивается на 6-ом десятке лет жизни. Существует четкая генетическая зависимость развития псориаза, особенно в молодом возрасте. Псориазом в равной степени болеют как мужчины, так и женщины. В США этим заболеванием страдают от 1% до 2% населения.
86. Как протекает псориаз в типичных случаях?
В типичных случаях псориазом страдают всю жизнь. Спонтанные ремиссии возникают с различной и непредсказуемой частотой. Болезнь может переходить из одной клинической формы в другую.
87. Каковы другие клинические проявления псориаза?
Псориаз представляет собой гетерогенное заболевание с целым спектром клинических вариантов.
- Интертригинозный псориаз поражает подмышечные области, участки кожи под молочными железами, паховую и перианальную области. В результате мацерации чешуйки обычно отсутствуют.
- Капельный псориаз характеризуется внезапным появлением сотни мелких эритематозных и несливающихся папул. Папулы широко распределяются по телу и на них мало чешуек. Капельный псориаз встречается у молодых людей и детей и может провоцироваться стрептококковой инфекцией.
- Эритродермический псориаз характеризуется тотальной кожной эритемой, покрытой чешуйками. Он может сочетаться с гипотермией и врожденным пороком сердца.
- Пустулярный псориаз является наиболее тяжелой формой заболевания, для которой характерна выраженная эритема, пустулы, лихорадка и лейкоцитоз. Это генерализованная и системная форма заболевания (тип Ван Замбаша), сопровождающаяся лихорадкой, анемией и лейкоцитозом. Более локализованные формы пустулярного псориаза поражают преимущественно ладони и подошвы и не сопровождаются системными признаками (тип Барбера).
88. Как диагностируется псориаз?
Диагноз ставится на основании клинической картины. Классическими диагностическими признаками являются распределение элементов сыпи (кожа головы, локти, колени и ягодичные складки), феномен Кебнера и ямки на ногтях. При наличии сомнений в диагнозе показано проведение биопсии. В классических случаях в биоптатах выявляются акантоз, паракератоз, нейтрофилы в роговом слое и лимфо-гистиоцитарная инфильтрация сосочков.
89. Какие другие заболевания сочетаются с псориазом?
У 5-8% больных псориазом встречается псориатический артрит. Когда артрит предшествует псориазу, важно провести полное обследование кожи, осмотреть ногти, кожу головы и области гениталий для выявления скрытых бляшек.
Дерматофития (папулосквамозное заболевание с преобладанием бляшек)
90. Что такое дерматофития?
Дерматофитоия (от греч. dermato — кожа и phyton — растение) представляет собой грибковую инфекцию кожи, волос и/или ногтей. Отличительным признаком является поражение кератинизированных тканей (покрытых плоским и ороговевшим эпителием).
91. Каковы клинические признаки дерматофитии?
Морфологически поражения кожи представляют собой папулы, чешуйки, мацерацию, везикулы и буллы. В зависимости от зоны поражения инфекция отличается клиническим течением и имеет свое название. Наиболее распространенные варианты дерматофитии представлены ниже.
| ЗАБОЛЕВАНИЕ | ЛОКАЛИЗАЦИЯ | КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ |
| Дерматофития тела | Тело | Кольцевидные поражения с просветлением в центре, возвышенные, эритематозные, временами с везикулярным краем |
| Дерматофития лица | Лицо | Красные шелушащиеся бляшки, иногда без просветления в центре и без возвышенного края |
| Дерматофития паховой области (чесотка жокея) | Паховая область | Бляшки с папулезным шелушащимся краем и просветлением в центре; поражают паховые складки и расположенные рядом участки кожи за исключением мошонки |
| Дерматофития стопы (стопа атлета) | Стопы | Межпальцевые промежутки (наиболее часто между 3 и 4 пальцами) подвержены шелушению, эритеме и мацерации. Чешуйки и гиперкератоз могут распространяться до подъема стопы. В других случаях наблюдается билатеральное распределение по типу «мокасин» с шелушением подошвы или везикулопустулезными элементами на подъеме стопы |
| Онихомикоз | Ногти | Желто-коричневый цвет ногтевой пластинки, связанный с развитием гиперкератоза под ногтевой пластинкой |
| Дерматофития рук | Руки | Круглые бляшки на тыльной поверхности кистей, гиперкератоз ладоней |
| Дерматофития волосистой части головы | Кожа волосистой части головы | Участки облысения, покрытые чешуйками. При воспалительном варианте — болезненные узлы с гнойным отделяемым и последующим рубцеванием |
92. Кто подвержен дерматофитии?
Дерматофития тела встречается во всех возрастных группах. Дерматофития лица и волосистой части головы более характерна для детей. Поражение паховой области чаще встречается у мужчин и впервые появляется в юности. Лишай стопы наблюдается у 10% взрослого населения, особенно при пользовании общественным душем и плавательным бассейном. Онихомикоз (грибковая инфекция ногтей) также поражает взрослых, и с возрастом частота его увеличивается.
93. Как протекает дерматофития в типичных случаях?
Клиническое течение зависит от зоны поражения. Дерматофития тела и лица излечивается противогрибковыми препаратами (местными при локальных поражениях и пероральными при распространенных процессах). Дерматофития паховой области обычно хорошо лечится местной антигрибковой терапией, но может рецидивировать (особенно в теплом климате). Пероральпая противогрибковая терапия необходима для лечения дерматофитии волосистой части головы. Дерматофития стопы (особенно по типу «мокасин») очень трудно лечится, часто рецидивирует и иногда переходит в хроническую форму. Онихомикоз протекает хронически, и лечение его обычно бывает безуспешным. Однако с появлением эффективных пероральных противогрибковых препаратов (флуконазола и итраконазола) излечение во многих случаях стало возможным.
94. Как диагностируется дерматофития?
Диагноз быстро ставится на основании результатов микроскопического исследования соскоба кожного поражения или кусочка ногтя, обработанных гидроокисью калия (КОН). При дерматофитии выявляются гифы грибов. Исследование волос при инфекции волосистой части головы позволяет выявить споры на стержнях волос. Если исследование с КОН дает отрицательные результаты, материал нужно посеять на сахарный агар с антибиотиком и оставить на 4 педели при комнатной температуре.
Розовый лишай (преимущественно папулезная форма папулосквамозного заболевания)
95. Каковы клинические признаки розового лишая?
Розовый лишай или Pityriasis rosea (от греч. pityron — отруби, перхоть) означает дерматоз с отрубевидным шелушением. Вначале (по крайней мере в половине случаев) появляются пятна-предвестники. Это овальные или круглые элементы размером 2-3 см с периферическим шелушащимся «воротничком», обычно расположены на туловище. Поскольку элементы сыпи имеют округлую форму, их можно спутать с дерматофитией тела. Поэтому с целью дифференциальной диагностики проводится исследование с КОН. В течение 1-2 недель (в среднем 7-10 дней) пятна-предвестники заменяются диффузным высыпанием на туловище, шее и внутренних поверхностях проксимальных отделов конечностей. В этот период (обычно продолжается около 2 недель) может появиться от 50 до 100 изолированных несливающихся папул. По своей морфологии они идентичны пятнам-предвестникам (овальные или похожие на футбольный мяч), покрыты минимальным количеством чешуек или вообще не имеют их. В типичных случаях кожные элементы располагаются по параллельно линиям ребер, образуя характерный рисунок «рождественской елки». У большинства больных не возникает никаких неприятных ощущений. В редких случаях бывают жалобы на сильный кожный зуд.
96. Кто болеет розовым лишаем?
Заболевание встречается в равной степени как у мужчин, так и у женщин. Болеют в основном дети и лица молодого возраста. Заболевание почти всегда развивается между 10 и 35 годами.
97. Как протекает розовый лишай в типичных случаях?
Обычно сыпь разрешается без каких-либо последствий. Средняя продолжительность заболевания составляет 6 недель, но может варьировать от 2 до 10 недель. Повторные высыпания не характерны (встречаются у 5% больных). У темнокожих людей может остаться поствоспалительная гиперпигментация. Розовый лишай незаразен, и этиология его неизвестна.
98. Каковы другие клинические варианты розового лишая?
Локализованные формы чаще наблюдаются в подмышечных и паховых областях. У детей встречаются следующие морфологические варианты заболевания.
- Везикулярный розовый лишай (может поражать ладони и подошвы).
- Уртикарный розовый лишай.
- Пурпура при розовом лишае.
- Поражение лица.