Доброкачественные опухоли желудка
Доброкачественные опухоли желудка составляют всего 1-4% всех опухолевых заболеваний желудка. К ним относятся миомы, фибромы, липомы, гемангиомы, невриномы. Все они располагаются главным образом в подслизистом слое, а также в мышечном или подсерозном слоях стенки желудка. Эти опухоли редко достигают больших размеров, клинически часто себя не проявляют и обнаруживаются большей частью случайно. Среди всех доброкачественных опухолей желудка наиболее часто (до 60%) встречаются миомы.
Из эпителиальных доброкачественных опухолей в желудке образуются субмукозные аденомы, которые возникают в связи с неправильностью развития или вследствие регенеративных процессов при язвенных изменениях, которые были на этом месте раньше. Такие аденомы могут изъязвляться, вызывать стенозы и служить исходным материалом для новых вегетаций, описываемых авторами как «заблудшие» зачатки поджелудочной железы, аденомиомы желудка.
Условно к категории доброкачественных опухолей могут быть отнесены как единичные, так и множественные полипы желудка. Все полипы желудка целесообразно делить на бластоматозные и реактивно-гиперпластические (дисрегенераторные). Первые представляют наибольшую опасность в отношении перехода их в рак. Полипы располагаются главным образом в пилорическом отделе желудка, имеют различную форму и величину. Поверхность их иногда бывает изъязвлена, кровоточит. В зависимости от содержания в массе полипа кровеносных сосудов, желез, развития грануляционной ткани различают ангиоматозные, железистые, грануляционные полипы. Отождествление полипов с опухолями желудка является условным, так как значительная часть их имеет воспалительное происхождение. Частота перерождения полипа в злокачественное новообразование, по данным разных авторов, различна: одни пишут о 38%, другие — о 46,5% случаев перерождений полипа в злокачественную опухоль.
Злокачественные опухоли желудка
Среди первичных злокачественных образований желудка рак составляет почти 99%. Среди всех больных, умирающих от злокачественных заболеваний, на долю желудочной локализации злокачественного процесса приходится 40%. Чаще рак желудка встречается у мужчин. Большинство больных заболевает раком желудка в возрасте от 40 до 60 лет.
Этиология.
Причины образования злокачественной опухоли в желудке пока не выяснены. Благодаря многочисленным работам клиницистов и экспериментаторов выявлены некоторые закономерности развития рака, изучен характер местного роста и его метастазирования, определен ряд «предраковых» заболеваний желудка. Рак желудка чаще возникает на фоне длительно существующего ахилического гастрита. Перерождению в рак подвержены длительно существующие язвы желудка (особенно каллезные). Развитию рака желудка способствует употребление пряностей, пережаренных жиров, алкоголя, а также очень горячей или холодной пищи.
В настоящее время из множества теорий возникновения рака наиболее обоснованными являются следующие:
- вирусная теория (Л.А.Зильбер и др.), согласно которой существуют вирусы, вызывающие при попадании в организм человека рост опухоли;
- биохимическая теория, объясняющая возникновение рака нарушениями белкового обмена веществ, в результате которых изменяется структура рибонуклеиновых кислот -основных носителей наследственной информации;
- полиэтилогическая теория (А.И.Савицкий и др.), утверждающая, что для возникновения рака необходима совокупность различных факторов. Так, в настоящее время доказано наличие экзогенных опухолевых веществ, содержащихся в воздухе городов (бензпирен, уретан, гедонал и др.), а также ряда радиоактивных веществ с большим периодом полураспада. Кроме того, ускорению или замедлению темпов развития рака может способствовать состав пищи, способы ее приготовления, количество, температура. В этиологии развития рака желудка следует учитывать фактор курения, а также влияние алкоголя.
Роль наследственности в этиологии рака желудка большинством авторов отрицается.
Патологическая анатомия. Внешний вид злокачественных опухолей желудка многообразен. Опухоль может расти в просвет желудка (экзофитный рост) или распространяться в его стенке (эндофитный рост). Гистологическое строение опухоли нередко соответствует ее внешнему виду. А.И.Абрикосов классифицирует рак желудка следующим образом:
- Полипозный рак, растущий из слизистой оболочки желудка в виде узла на узкой или широкой ножке, иногда имеющий грибовидную форму. Этот вид рака возникает чаще из доброкачественных полипов желудка, имеет четкие границы, локализуется обычно на малой кривизне желудка, растет медленно и поздно метастазирует. Гистологически полипозный рак является аденокарциномой.
- Язвенный рак развивается в стенке желудка в виде узла или грибовидной опухоли, очень быстро изъязвляется. По форме напоминает блюдце, что дало основание называть его «блюдцеобразным». Эту форму рака следует дифференцировать с каллезной язвой. Язвенный рак развивается медленно, часто располагается в выходном отделе желудка. Гистологически — это аденокарцинома или солидный мозговидный рак.
- Слизистый, или коллоидный, рак. Опухоль диффузно инфильтрирует стенку желудка, вызывая ее резкое утолщение. Она не имеет четких границ, легко распространяется на сальник и другие органы. На разрезе опухоль имеет вид тягучей слизи.
- Фиброзный рак, или скирр, характеризуется диффузным ростом с обильным разрастанием соединительной ткани, что придает опухоли вид сплошной белой рубцовой массы. Начинаясь обычно в области привратника, опухоль быстро поражает весь этот отдел и даже весь желудок.
Встречаются и смешанные формы рака желудка.
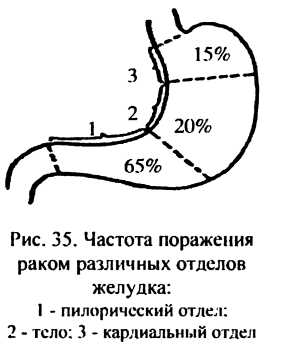
Злокачественная опухоль может локализоваться в любом отделе желудка (рис.35). Распространение раковой опухоли идет путем непосредственного прорастания ее в соседние ткани и органы, имплантированного метастазирования по брюшине и метастазирования по лимфатическим сосудам в ближайшие и отдаленные лимфатические узлы и органы. Основной путь метастазирования клеток злокачественной опухоли желудка — лимфатический (рис.36).
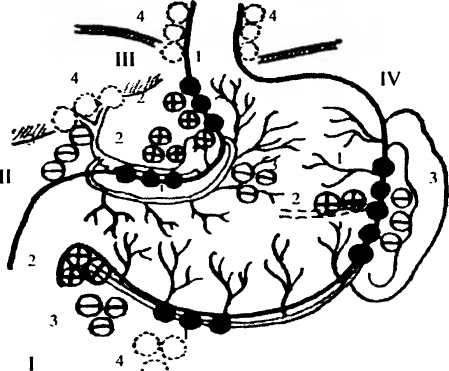
Рис. 36. Схема метастазирования при раке желудка по Б.Е.Петерсону: I — лимфатические барьеры первого бассейна лимфообращения: I — лимфатические узлы большого сальника но большой кривизне желудка; 2 — подпривратниковые и запривратниковые лимфатические узлы: 3 — лимфатические узлы брыжейки тонкой кишки; 4 — парааортальные лимфатические узлы; II — лимфатические барьеры второю бассейна лимфообращения: I — лимфатические узлы в малом сальнике но малой кривизне желудка: 2 — лимфатические узлы в толще малого сальника; 3 — лимфатические узлы в толще неченочно-двенадцатиперстной связки; 4 — лимфатические узлы в воротах печени; III — лимфатические барьеры третьего бассейна лимфообращения: 1 — паракардиальные лимфатические узлы; 2 — лимфатические узлы в толще желудочно-поджелудочной связки: 3 — лимфатические узлы по верхнему краю поджелудочной железы: 4 — околопищеводные лимфатические узлы; IV — лимфатические барьеры четвертого бассейна лимфообращения: I — лимфатические узлы в большом сальнике по большой кривизне желудка; 2 — лимфатические узлы по верхнему краю поджелудочной железы; 3 — лимфатические узлы в ворогах селезенки
Первый бассейн лимфооттока собирает лимфу от пилороантрального отдела, прилежащего к большой кривизне, и частично от тела желудка.
Второй бассейн лимфооттока собирает лимфу от пилороантрального отдела, прилежащего к малой кривизне, и частично от тела желудка.
Третий бассейн является самым большим и основным бассейном лимфооттока. Он собирает лимфу от тела и малой кривизны желудка, прилегающих отделов передней и задней стенок, кардии, медиальной части свода желудка и абдоминального отдела пищевода.
Четвертый бассейн лимфооттока собирает лимфу от вертикальной части большой кривизны желудка, прилегающих к ней передней и задней стенок и значительной части свода желудка.
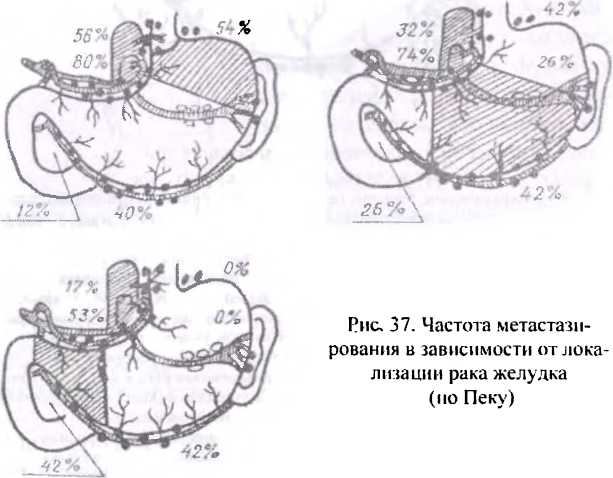
Как показано на схеме Пека, наибольшее количество метастазов встречается в лимфатических узлах, расположенных по ходу малой кривизны желудка и в толще желудочноподжелудочной связки (рис.37). Поэтому во время операции по поводу рака желудка необходимо удалять малую кривизну и желудочно-поджелудочную связку.
Помимо метастазирования в регионарные лимфатические узлы раковая опухоль желудка может метастазировать и в отдаленные органы (рис.38).
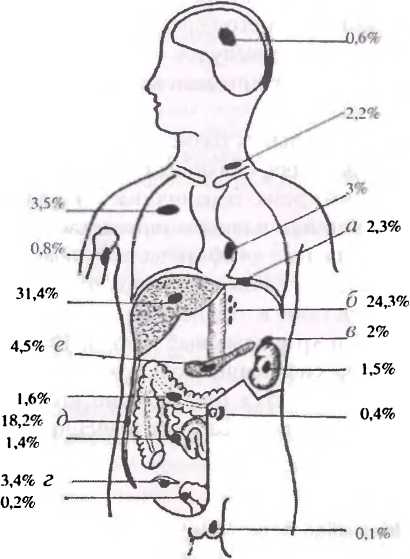
Рис. 38. Частота отдаленных метастазов при раке желудка: а — диафрагма; 6 — забрюшинные лимфоузлы; в — надпочечник. г — яичник, д — брюшина е — поджелудочная железа
Учет морфологических признаков опухолевого роста и распространенности ракового процесса лежит в основе классификации стадий рака желудка. Согласно классификации, утвержденной Министерством здравоохранения СССР в 1956 г., принято различать четыре стадии рака желудка.
Стадия I — небольшая, четко отграниченная опухоль, локализованная в толще слизистой оболочки и в подслизистом слое желудка, при отсутствии метастазов.
Стадия II — опухоль, врастающая в мышечный слой желудка, но не прорастающая его серозный покров и не спаянная с соседними органами; желудок сохраняет подвижность; в ближайших регионарных лимфатических узлах одиночные метастазы.
Стадия III — значительных размеров опухоль, выходящая за пределы стенки желудка, спаянная с соседними органами, врастающая в них, что резко ограничивает подвижность желудка, при отсутствии или наличии множественных метастазов опухоли в регионарные лимфатические узлы.
Стадия IV — опухоль любых размеров и любого характера при наличии метастазов в отдаленные органы.