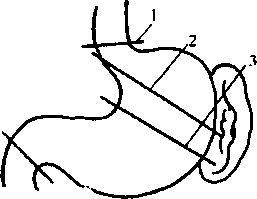
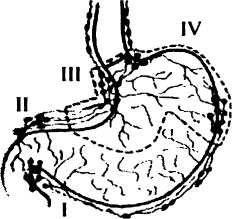
Принципы операции при раке желудка вытекают из изучения анатомии лимфатической системы желудка и закономерностей метастазирования рака желудка.
- Линия пересечения желудка должна проходить на максимальном расстоянии от границ опухоли. Поскольку опухоль обычно не имеет тенденции к распространению вправо, по направлению к двенадцатиперстной кишке, то в эту сторону нужно отступать не менее чем на 1,5-2 см от края опухоли. Влево же, особенно по малой кривизне, учитывая направление лимфооттока именно в эту сторону, необходимо отступать от края макроскопически измененной ткани не менее чем на 5-6 см.
- Большой сальник, имеющий с желудком общую лимфатическую систему, должен удаляться полностью.
- Регионарные лимфатические узлы, расположенные в малом сальнике, больше слева (вдоль a. gastrica sin.), а в большом сальнике — больше справа (вдоль a. gastro-epiploica dex.), на уровне привратника, подлежат удалению вместе с окружающей их клетчаткой и брюшинными листками сальников.
- Операции резекции желудка по поводу рака следует заканчивать анастомозами с тощей, а не с двенадцатиперстной кишкой, применяя различные варианты резекции.
Радикальные операции. В зависимости от формы и локализации опухолевого процесса Е.Л.Березов различает 4 вида резекции желудка:
- простая, когда удаляется не менее 2/3 желудка;
- субтотальная, когда по малой кривизне желудок пересекается на 2-3 см ниже пищевода;
- тотальносубтотальная, когда справа граница резекции проходит по пищеводу, а слева — по дну желудка; 4) полная экстирпация желудка — гастрэктомия (рис.39).
Субтотальная резекция желудка производится при локализации опухоли в выходном отделе желудка. Особенность этого вида резекции заключается в широкой мобилизации желудка вместе с большим и малым сальниками, высокой перевязке левой желудочной артерии в желудочно-поджелудочной связке (у места отхождения от чревной артерии), полном удалении всей малой кривизны желудка вместе с сальником и той его частью, в которой расположены паракардиальные лимфатические узлы, в пересечении двенадцатиперстной кишки, отступая от привратника вниз на 2-3 см. Линия пересечения желудка по малой кривизне желудка должна находиться на уровне пищевода, а по большой кривизне — на уровне нижнего полюса селезенки (рис.40, а).
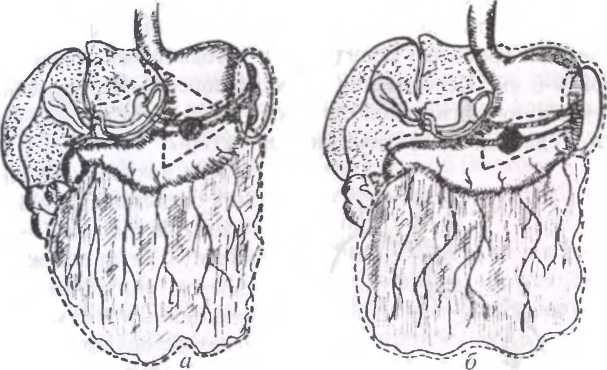
Рис. 40. Объем удаляемых тканей при раке желудка: а — субтотальная резекция желудка: б — гастрэктомия
Гастрэктомия является операцией выбора при раке тела желудка. Гастрэктомией принято называть такую операцию, при которой гистологическое исследование препарата показывает наличие плоскоклеточного эпителия пищевода по линии верхнего разреза и кишечного — по линии нижнего разреза (рис.40, б).
При поражении тела, субкардиального отдела желудка, при тотальном поражении желудка без перехода на пищевод гастрэктомия производится чрезбрюшинным доступом. При распространении опухоли на пищевод операция выполняется трансторакальным доступом. Самым сложным и ответственным моментом гастрэктомии является наложение анастомоза между кишкой и пищеводом. Нередко для формирования эзофагоэнтероанастомоза применяется аппарат ПКС.
Субтотальная проксимальная резекция желудка производится при раке проксимального отдела желудка с локализацией опухоли в кардии и отсутствии метастазов в лимфатических узлах желудочно-ободочной связки по большой кривизне желудка (рис.41). Выполнить эту операцию можно при условии достаточно большого размера желудка, что позволяет отступить от края опухоли не менее чем на 4-5 см вниз и сформировать достаточной длины и ширины трубку из большой кривизны желудка. Эта трубка должна быть шириной 4-6 см. Пересечение желудка поперек следует считать грубой онкологической ошибкой, так как при этом нс удаляются главные лимфатические коллекторы.
При локализации опухоли в области кардии без перехода на пищевод проксимальную резекцию желудка удается выполнить чрезбрюшинным доступом. При переходе опухоли на пищевод возникает необходимость в сагиттальной диафрагмотомии и круротомии по А.Г.Савиных, что позволяет выделить пищевод из средостения на значительном протяжении и произвести резекцию его в пределах здоровых тканей.
Паллиативные операции при раке желудка разделяются на три основные группы:
- паллиативные резекции желудка;
- обходные анастомозы (гастроэнтеро- , эзофагоеюно-, эзофагофундоанастомоз);
- питательные свищи (гастростома, еюностома).
Паллиативные операции при опухоли желудка выполняются в тех случаях, когда иноперабельный процесс в желудке сопровождается развитием угрожающих жизни больного осложнений. К ним относятся: кровотечение из распадающейся опухоли желудка, перфорация стенки желудка в зоне расположения опухоли, опухолевые стенозы проксимального и дистального отделов желудка. В ряде случаев после паллиативных операций может быть применена химиотерапия.
Паллиативная резекция желудка позволяет удалить первичную опухоль желудка и избавить больного от развившихся осложнений. Обычно выполняется простая резекция 2/3 желудка (см. рис.39). В случае невозможности произвести паллиативную резекцию желудка при опухолевом стенозе его дистального отдела следует делать операцию формирования переднего впередиободочного гастроэнтероанастомоза на длинной петле с межкишечным соустьем по Brown. При раке проксимального отдела желудка с дисфагией надо выполнять операцию гастростомии.
Отдаленные результаты хирургического лечения рака желудка зависят от многих факторов. К ним относятся: стадия опухолевого процесса, макроскопическая форма роста и гистологическая структура опухоли, степень прорастания опухолью стенки желудка, наличие или отсутствие метастазов опухоли, локализация опухоли и объем выполненного оперативного вмешательства. Так, при изучении отдаленных результатов лечения 1147 больных, радикально оперированных в ОНЦ АМН РФ, установлено, что их пятилетняя выживаемость составила 35,7%. При этом в случаях, когда имелись метастазы в регионарные лимфатические узлы, этот срок пережили 23% больных, а при отсутствии метастазов -46,3%. При прорастании опухоли в серозную оболочку желудка 5 лет пережили 24%, а без прорастания — 48,7% больных. У больных с опухолями 1 и 11 стадии пятилетняя выживаемость составила 51,5%, III стадии — только 15,6%. После гастрэктомии и проксимальной резекции желудка 5 лет прожили 23,5% больных, после комбинированных операций -20%. Наилучшие отдаленные результаты получены при хирургическом лечении экзофитного рака (5 лет прожили 40,2% больных), наихудшие — при инфильтративном раке (3,2%). Пятилетняя выживаемость при смешанных формах рака составила 12,5%.
Химиотерапия эпителиальных опухолей желудочно-кишечного тракта до настоящего времени мало эффективна в связи с низкой чувствительностью их ко всем известным противоопухолевым препаратам. Наиболее активным лекарственным препаратом при раке желудка является 5-фторурацил. По данным разных авторов, чувствительность рака желудка к этому препарату колеблется в пределах 25-50%. Характерно, что 5-фторурацил лучше действует на первичные и рецидивные опухоли и в меньшей степени — на метастазы. Последние проявляют различную чувствительность к 5-фторурацилу. Наиболее чувствительны к нему метастазы, локализующиеся в печени. Менее чувствительны к препарату метастазы, находящиеся в лимфатических узлах и яичниках, и практически нечувствительны к нему метастазы в легких.
В качестве химиотерапевтического препарата для лечения больных раком желудка применяется фторафур, который является производным 5-фторурацила. Окончательная оценка фторафуру как средству лечения рака желудка еще не дана.
Химиотерапевтическое лечение при раке желудка противопоказано при всех случаях кровотечения из опухоли, нарушении функции печени, тяжелом общем состоянии больного, связанном с распространенностью опухолевого процесса. Не подлежат химиотерапии больные с раковой кахексией и нарушением водно-солевого, белкового и электролитного обмена.
Лучевая терапия злокачественного процесса желудка имеет ограниченные возможности. В последнее время предприняты попытки сочетать лучевую терапию с оперативным вмешательством при комбинированном лечении рака желудка. Сейчас разрабатываются новые методы и варианты лучевой терапии с использованием дистанционных гамма-аппаратов, линейных ускорителей и бетатронов.
Большая проникающая способность излучения позволяет применять одно или два поля облучения и подвести к опухоли более высокие очаговые дозы, что увеличивает среднюю продолжительность жизни больных с неоперабельным раком желудка до 15 мес.
Подводя итог проблеме лечения больных раком желудка, надо напомнить слова Ю.Е. Березова, который говорил, что самым важным фактором лечения этих больных «является то обстоятельство, что каждого больного следует лечить, исходя из его индивидуальных особенностей, причем лечение должно проводиться с высокой степенью оптимизма и даже энтузиазма».