33. Какие еще факторы увеличивают вероятность появления склеротического шума на аорте?
Предрасполагающие факторы — артериальная гипертензия и принадлежность к женскому полу. Соотношение женщин и мужчин среди больных составляет 2:1.
34. Как дифференцировать склеротический шум на аорте от шума аортального стеноза?
По тем же, упомянутым выше, правилам, позволяющим отличать органические шумы от функциональных. Золотое правило предписывает судить о шуме но той «компании», в которой он появляется. Согласно этому, если систолический шум изгнания связан с периферическими находками, характерными для аортального стеноза (медленный, малый пульс и пальпируемое прекордиалыюе дрожание), электрокардиографическими признаками гипертрофии левого желудочка и симптомами обструкции выносящего тракта левого желудочка (головокружение при физической нагрузке или обмороки, боль в грудной клетке и одышка), то у больного гораздо больше вероятность аортального стеноза, чем у больного с подобным шумом, но без вышеупомянутых симптомов.
Аускультативные характеристики шума также помогают дифференциальному диагнозу. Например, шум аортального стеноза продолжается дольше, достигает пика в позднюю систолу и связан с ослаблением или отсутствием II тона (или, по меньшей мере, с ослаблением его аортального компонента). Напротив, доброкачественный шум аортального склероза чаще бывает коротким; его пик приходится на первую половину систолы и сочетается с хорошо сохранившимся, и даже громким, II тоном. Большинство таких больных страдают артериальной гипертензией, отсюда и усиление аортального компонента II топа.
Ранний пик интенсивности шума при аортальном склерозе основан па принципах гемодинамики. Поскольку большая часть ударного объема левого желудочка выбрасывается в аорту именно в первой половине систолы, шум аортального склероза (который возникает вследствие увеличения скорости потока крови, а не от увеличения градиента давления) сильнее тогда, когда выше скорость кровотока: в раннюю систолу. Вдобавок можно сказать, что поскольку при аортальном склерозе аортальный клапан не поврежден, то на высоком уровне сохраняется и интенсивность II топа. Наконец, при прочих равных условиях, шум аортального склероза слабее, чем шум аортального стеноза. Действительно, только в 2% случаев аортального склероза шум бывает громче IV степени. По тем же причинам шумы склероза почти никогда не сопровождаются прекордиальным дрожанием.
35. Надо ли выполнять эхокардиографию для уточнения природы систолического шума?
Не обязательно. Действительно, тщательно выполненное физикальное исследование сердечно-сосудистой системы позволяет исключить органическую природу шума. В этом случае эхокардиограмма является не только избыточной, но также дорогой и, возможно, даже опасной (из-за риска того, что проведение одного теста влечет за собой проведение других тестов). Тщательное выполненное физикальное исследование высокочувствительно и специфично при выявлении характера таких шумов. Недавно проведенное научное исследование показало, что самая экономически эффективная стратегия при оценке природы шумов в педиатрической практике — это направление больного ребенка к специалисту-кардиологу, который на основе клинического наблюдения решает, надо ли выполнять больному эхокардиографическое исследование.
СИСТОЛИЧЕСКИЕ ШУМЫ
36. Насколько часто встречаются систолические шумы?
Очень часто. Систолические шумы встречаются у 5-52% молодых взрослых и 29-60% пожилых амбулаторных больных или пациентов, леченных на дому. По большей части эти шумы являются доброкачественными (эхокардиограмма нормальна у 86400% молодых взрослых и у 44-400% пожилых). Эхокардиограмма бывает нормальной также у 90-94% беременных женщин, направленных к кардиологу для уточнения природы систолического шума.
На заметку. Доброкачественные систолические шумы настолько распространены в общей популяции, что практикующий врач должен распознавать и правильно интерпретировать их.
Систолические шумы изгнания Общая характеристика
37. Какое определение можно дать шуму изгнания?
Это систолический шум, возникающий вследствие тока крови в антероград-ном направлении. Обычно он возникает при продвижении крови в один из крупных сосудов через полулунные клапаны.
38. Каковы физические характеристики звуковых волн шумов изгнания?
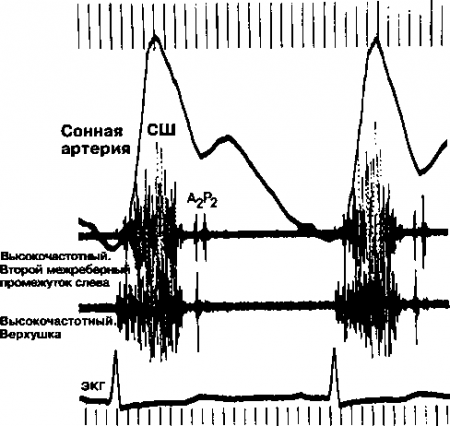
Шумы изгнания имеют нарастающе-убывающую форму и похожи, таким образом, на бриллиант или веретено. Обычно они заканчиваются перед началом компонента II тона, соответствующего отделу сердца, в котором порождается шум. Таким образом, шум изгнания, производимый прохождением крови через аортальный клапан, заканчивается перед аортальным компонентом II тона, в то время как шум изгнания, производимый прохождением крови через клапан легочной артерии, заканчивается перед легочным компонентом II тона (Р2)- В действительности эти шумы по длительности перекрывают II тон, но при этом становятся такими слабыми, что человеческое ухо неспособно воспринять их позднесистолическую фазу.
39. Все ли систолические шумы изгнания имеют нарастающе-убывающую форму?
Все шумы изгнания имеют, как правило, нарастающе-убывающую форму, поскольку интенсивность шума регулируется градиентом давления по обе стороны суженного клапана. Градиент давления, в свою очередь, определяется скоростью и ускорением тока крови. Всегда при большой скорости и ускорении потока высоким становится и градиент давления; в результате увеличивается громкость шума. При шуме изгнания аортального стеноза градиент давления возрастает в первой части систолы желудочков. Громкость шума постепенно нарастает, достигая пика в середине систолы. Затем снижаются сократимость желудочка, скорость и ускорение потока крови, градиент давления, и громкость шума начинает уменьшаться. В результате вторая часть шума имеет убывающий характер. Пик шума аортального склероза обычно возникает намного раньше в систолу, чем пик шума аортального стеноза. Это еще один признак, весьма полезный в дифференциальной диагностике этих шумов.
40. Суммируйте физикальные характеристики шума изгнания.
Шум изгнания:
- начинается непосредственно после I тона (или после тона изгнания, связанного с I тоном);
- имеет нарастающе-убывающую форму;
- заканчивается перед ипсилатеральным компонентом II тона.
Ипсилатсральный — возникающий на той же стороне, что и шум. — Прим. ред.
41.Каковы частотные характеристики шумов изгнания?
Важной характеристикой систолических шумов изгнания является их преимущественно низкая и средняя частота, в то время как шумы регургитации чаще имеют более высокую частоту. Эта аускультативная характеристика очень важна в дифференциальной диагностике шумов изгнания и шумов регургитации. Таким образом, хотя систолические шумы регургитации также могут иметь нарастающе-убывающую форму, они являются более высокими, чем систолические шумы изгнания, и в отличие от последних, обычно перекрывают II тон.
42. Есть ли другие аускультативные характеристики, которые помогают отличить шум изгнания от шума регургитации?
Шумы изгнания (но не шумы регургитации) обычно звучат громче после продолжительной диастолы (например, при фибрилляции предсердий) или после преждевременного сокращения желудочков. Поскольку продолжительная диастола позволяет большему количеству крови накопиться в желудочке, повышается конечно-диастолический объем и сократимость желудочка. Это, в свою очередь, создает более высокий градиент давления и более громкий шум. Напротив, в случаях недостаточности у желудочка есть два пути выброса содержимого: нормальный (вперед) и патологический (ретроградно). Таким образом, даже при увеличении сократимости усиление потока нивелируется возможностью двух выходов. В результате интенсивность шума регургитации даже после долгой диастолы остается неизменной. Кроме того, есть разница в реакции на сжатие кисти в кулак и в проведении шума (в шею проводятся шумы изгнания, а в подмышечную область — шумы регургитации).
43. При прочих равных условиях, связана ли интенсивность шума изгнания с выраженностью градиента давления?
Да. Чем громче шум изгнания, тем выше градиент давления по обе стороны клапана. Практика, конечно, требует, чтобы все другие параметры, определяющие интенсивность (например, толщина грудной стенки, выраженность эмфиземы легких), оставались постоянными. Таким образом, более слабый шум (II степени или ниже) с большей вероятностью связан с меньшим градиентом давления, чем громкий шум (IV степень или выше). Главное исключение из этого правила составляет шум при застойной сердечной недостаточности в сочетании с уменьшением сократительной способности желудочков. В этом случае ослабление шума не обязательно говорит о низком градиенте давления на клапане. С другой стороны, многие другие факторы могут увеличить громкость систолического шума изгнания и без повышения градиента давления. Кроме вполне очевидных условий, таких как тонкая грудная стейка или расширенная легочная артерия или аорта, все состояния, связанные с повышением сердечного выброса, сочетаются с повышением скорости тока крови, и, следовательно, с усилением громкости шума даже в отсутствие высокого градиента давления. Повышение сердечного выброса может иметь место при таких состояниях, как лихорадка, физическая нагрузка, анемия, тиреотоксикоз, беременность, бери-бери, атриовентрикулярные свищи, аортальная недостаточность, открытый артериальный проток и болезнь Педжета.
Аортальный стеноз
44. Сколько типов аортального стеноза вам известно?
Есть три главных типа аортального стеноза: надклапанный, клапанный и подклапанный. Подклапанный стеноз разделяется еще на два подтипа: (1) гипертрофический идиопатический субаортальный стеноз (ИГСС) и (2) фиксированный фиброзный подклапанный стеноз.
45. Каковы причины развития клапанного аортального стеноза?
Есть три главных причины развития клапанного аортального стеноза:
- врожденные аномалии;
- ревматизм и
- дегенерация.
Врожденные причины превалируют у больных моложе 50 лет, в то время как аортальный стеноз дегенеративного происхождения доминирует у больных пожилого возраста (нормальные полулунные клапаны становятся ригидными, утолщенными и со временем кальцифицируются). Ревматическое поражение клапанов, хотя и представляет собой большую проблему в мировом масштабе, становится исключительной редкостью в западном мире. Ревматическое поражение надо заподозрить у любого больного с вовлечением в процесс более одного клапана, например у больного с сочетанным митрально-аортальным пороком сердца.
46. Какова самая частая причина врожденного аортального стеноза?
Двустворчатый полулунный клапан, который является самой распространенной врожденной сердечной патологией (1-2% от общей популяции). Двустворчатый полулунный клапан может ничем себя не проявить в течение всей жизни больного или же, напротив, манифестировать в виде раннего систолического щелчка. У большинства больных, однако, двустворчатый полулунный клапан имеет тенденцию со временем становиться малоподвижным, постепенно кальцифицируется и стенозируется. Двустворчатый полулунный клапан чаще всего подвергается дегенерации, что является одной из ведущих причин развития клапанного аортального стеноза у пожилых.
47. Насколько должно быть сужено устье клапана, чтобы шум аортального стеноза стал слышимым?
Хотя громкий шум может выслушиваться и у больных со слабовыраженным аортальным стенозом, уменьшение площади отверстия должно быть не менее 50%, чтобы возник градиент давления, достаточный для возникновения шума в покое. Значительные гемодинамические нарушения и симптомы обычно возникают при уменьшении отверстия на 60-70%. Таким образом, ранний или слабо-выраженный аортальный стеноз может представлять трудности при диагностике в покое. С другой стороны, физическая нагрузка может увеличить сердечный выброс, а следовательно, и градиент давления, и интенсивность шума.
48. Каковы характеристики артериального пульса у больного с аортальным стенозом?
При клапанном аортальном стенозе пульс обычно бывает малым (pulsus parvus) с медленным подъемом {tardus). Иногда пульс сочетается с пальпируемым дрожанием. Эти характеристики лучше всего проявляются на крупных центральных артериях, например, сонных и плечевых, и могут быть легко пропущены при ощупывании более мелких артерий, таких как лучевая.
При надклапанном стенозе амплитуда пульса, как правило, больше в сосудах правой стороны тела и меньше в сосудах левой стороны. Это явление типично для особой формы надклапанного стеноза — коарктации аорты.
При гипертрофической разновидности подклапанного стеноза (ИГСС) артериальный пульс становится резким и сочетается с пальпируемым двойным систолическим толчком (двугорбый пульс).
49. Каковы характеристики точки максимального верхушечного толчка у больных с аортальным стенозом?
- Локализация точки максимального верхушечного толчка. У типичного больного с концентрической левожелудочковой гипертрофией верхушечный толчок обычно хорошо выражен и лишь немного смещен влево. Возрастающее смещение обычно указывает на развитие левожелудочковой недостаточности или па сопутствующую аортальную недостаточность.
- Прекордиальное дрожание. Пальпируемое дрожание распространено у больных с аортальным стенозом и не отражает степень тяжести заболевания. Лучший способ выявить дрожание — это попросить больного сесть прямо, наклониться вперед и задержать дыхание после форсированного выдоха.
Клапанный аортальный стеноз
50. Где лучше всего выслушивается шум аортального стеноза?
Шум аортального стеноза лучше всего выслушивается в области от второго межреберного промежутка справа (традиционная область выслушивания аорты) вниз до пятого-шестого межреберных промежутков по срединно-ключичной линии слева (верхушка; обычно это место по традиции называют «поясом»). Область пояса гораздо шире, чем традиционная область выслушивания аорты. Хотя большинство шумов аортального стеноза лучше всего слышны на основании сердца (во всяком случае, их средние и низкие частотные составляющие), некоторые более высокочастотные шумы лучше всего выслушиваются на верхушке. Эти высокочастотные компоненты временами могут быть столь хорошо выраженными, что их по ошибке принимают за отдельный «воркующий» шум.
51. Каковы характеристики шума аортального стеноза?
По форме это шум парастающе-убывающий, обычно среднечастотный, грубый, с шуршащим или скребущим тембром. Длительность шума и время его пика отражают тяжесть стеноза. Ясно, что чем более длительным является шум и чем позже наступает ник, тем больше выражен стеноз. Следовательно, если пик наступает в ранней или средней систоле, то мы имеем дело с нерезко выраженным стенозом; в противном случае пик смещается в позднюю систолу.
52. Какие другие характеристики шума аортального стеноза свидетельствуют о нарастании его степени?
Громкость тоже сочетается с выраженностью стеноза, хотя это правило в первую очередь приложимо к детям и молодым людям. У пожилых больных другие факторы (такие, как обструктивная болезнь легких или ожирение) могут ослабить интенсивность шума даже в присутствии выраженного стеноза. У таких больных аускультация на шее или на ключице (кость хорошо проводит звук) может помочь восстановить истинную интенсивность шума.
Хотя лишь немногие больные со стенозом легкой и средней тяжести имеют громкий шум, большая громкость в сочетании с ослабленным или отсутствующим аортальным компонентом II тона почти всегда говорит в пользу тяжелого аортального стеноза. Проведение шума на шею не отражает тяжести стеноза. И, наконец, шум аортального стеноза может стать слабым и почти исчезнуть, если у больного развивается застойная сердечная недостаточность. В этом случае пораженный левый желудочек не способен преодолеть высокий градиент давления, ответственный за формирование шума. Таким образом, выраженный аортальный стеноз может сочетаться со слабым шумом или с почти полным его отсутствием.
53. Какие еще акустические феномены могут указывать на присутствие тяжелого аортального стеноза?
У молодых больных присутствие слышимого IV топа отражает тяжелую гипертрофию левого желудочка; трансклапанный градиент давления достигает у них более чем 70 мм рт. ст. У детей и пожилых людей это правило не действует, потому что у них IV тон может быть и в норме. Пальпируемый IV тон, однако, всегда говорит о тяжелом заболевании.
Ранний систолический щелчок обычно указывает на клапанный аортальный стеноз, возникающий, как правило, на фоне двустворчатого полулунного клапана. Поскольку эта аномалия редко встречается у пожилых (у которых причиной клапанного стеноза чаще является дегенерация трехстворчатого клапана), ранние систолические щелчки редки у стариков и больше распространены у молодых больных.
54. Суммируйте характерные признаки шума тяжелого аортального стеноза.
Шум тяжелого аортального стеноза громкий, долгий, с пиком в конце систолы. Ему часто предшествует IV тон сердца. Он заканчивается ослабленным или отсутствующим аортальным компонентом II тона и сочетается с пальпируемым прекордиальным дрожанием.
Подклапанный аортальный стеноз
55. Где располагается область наивысшей интенсивности шума при ИГСС?
Когда гипертрофия перегородки вызывает обструкцию не только левого, но и правого желудочка, то шум может стать громче у левого края грудины. Чаще, однако, шум идиопатического гипертрофического субаортального стеноза лучше всего выслушивается на верхушке, где он слышится самым громким. Это может составить проблему при проведении дифференциального диагноза шума ИГСС и шума митральной регургитации.
56. Как можно дифференцировать систолический шум изгнания клапанного аортального стеноза от шума ИГСС?
В проведении дифференциального диагноза обычно помогает время наступления шума. При клапанном аортальном стенозе шум начинается обычно непосредственно после I тона, в то время как при ИГСС шум обычно начинается в середине систолы, поскольку обструкция при ИГСС вызвана гипертрофией миокарда желудочков, особенно в области межжелудочковой перегородки. Таким образом, при ИГСС обструкция достигает критической величины как раз тогда, когда уменьшается объем желудочка, то есть во время систолы. В определенных ситуациях, однако, шум может начаться так же рано, как и при клапанном аортальном стенозе (то есть в ранней систоле). Такие ситуации обычно складываются при умеренно выраженной субаортальной обструкции. Шум возникает не вследствие повышения градиента давления, создаваемого субаортальной обструкцией, но из-за быстрого изгнания, столь характерного для ИГСС. У таких больных больше 80% объема левого желудочка изгоняется в аорту в первую половину систолы. Этот быстрый поток и ведет к образованию шума потока в ранней систоле. К тому времени, когда динамическая субаортальная обструкция начинает иметь место, шум приобретает характеристики, более типичные для средне- или позднесистолического шума ИГСС. Когда скорость систолического потока не нарастает (при умеренно выраженной обструкции), шум выслушивается только во второй половине систолы. Так, быстрое изгнание обычно заявляет о себе коротким тоном изгнания (щелчком изгнания), который выслушивается в ранней части систолы, непосредственно следуя за I тоном.
57. Какие приемы можно применить у постели больного для модификации шума ИГСС?
Факторы, которые увеличивают диаметр полости левого желудочка, уменьшают градиент давления, связанный с субаортальной обструкцией, и уменьшают интенсивность шума. Напротив, факторы, уменьшающие диаметр полости левого желудочка (например, снижение периферического системного сосудистого сопротивления, вызванного приемом вазодилататоров), связаны с увеличением интенсивности шума. Амилнитрит, короткодействующий ингаляционный вазодилата-тор, использовался для этой цели. Из-за риска, связанного с его применением, в настоящее время от пробы с амилнитритом отказались и больше его не применяют. Подобным же образом проба Вальсальвы, снижая венозный возврат, приводит к уменьшению диаметра полости левого желудочка и, таким образом, усиливает интенсивность шума при ИГСС. Эта реакция отличается от реакции шума при клапанном аортальном стенозе, при котором снижение венозного возврата приводит к уменьшению ударного объема, а, следовательно, и интенсивности шума.
58. Как поза на корточках влияет на интенсивность шума ИГСС?
Приседание на корточки уменьшает интенсивность шума при ИГСС, потому что такая поза увеличивает диаметр полости левого желудочка (в результате повышения венозного возврата и системного периферического сопротивления). Напротив, поза на корточках увеличивает интенсивность шума при клапанном аортальном стенозе именно по причине увеличения венозного возврата и повышения периферического сопротивления.
59. Может ли шум при ИГСС частично обусловливаться шумом митральной регургитации?
Да. Часто шум при ИГСС связан с шумом митральной регургитации потому, что утолщенная гипертрофированная межжелудочковая перегородка оттягивает митральный клапан (особенно его переднюю створку), что открывает клапан во время систолы, приводя к митральной регургитации. Признаки регургитации и выпячивания створок митрального клапана встречаются у 75% больных с ИГСС. Шум митральной регургитации реагирует на различные приемы, применяемые у постели больного, в основном так же, как и шум аортального стеноза при ИГСС. Так, шум митральной регургитации, возникающей вследствие ИГСС,
запаздывает и заканчивается перед аортальным компонентом II тона. Если же шум реагирует по-другому и распространяется на всю систолу, то, скорее всего, речь идет о первичной недостаточности митрального клапана.
60. Какое дискретное сужение ответственно за фиксированный подклапанный аортальный стеноз?
Подклапанный аортальный стеноз обычно вызывается дискретным и фиксированным обструктивным фиброзом, который может локализоваться либо непосредственно ниже аортальных клапанов (в виде тонкой мембраны), либо в меж-желудочковой перегородке. У других больных подклапанная обструкция является результатом образования концентрического фиброзного кольца, связанного с мышечной гипертрофией и локализованного на два сантиметра ниже аортального клапана.
Надклапанный аортальный стеноз
61. Каковы характеристики надклапанного аортального стеноза?
Надклапанный аортальный стеноз обычно возникает благодаря локальному сужению, расположенному над синусом Вальсальвы. Область наибольшей интенсивности шума расположена либо на вырезке грудины, либо в первом межреберном промежутке справа (в противоположность второму межреберному промежутку справа для шума клапанного аортального стеноза). Шум надклапанного аортального стеноза, как правило, иррадиирует больше к правой сонной артерии, чем к левой (так же, как шум клапанного аортального стеноза).
62. Какие еще признаки типичны для больных с надклапанным аортальным стенозом?
Принадлежность к мужскому полу, плюс ряд врожденных аномалий, таких как гиперкальциемия, лицо эльфа, patulous lip, и утробный, хриплый голос. У таких больных артериальный пульс имеет большее наполнение на правой руке и в правой сонной артерии, по сравнению с левой рукой и левой сонной артерией. Хотя шум надклапанного аортального стеноза временами может сопровождаться шумом аортальной регургитации, он почти никогда не сочетается с аортальным щелчком изгнания.
Влияние некоторых факторов на шумы изгнания
63. Как влияет дыхание на шумы изгнания?
Вдох и выдох оказывают различное гемодинамическое влияние на правый и левый желудочки. Вдох увеличивает приток крови в правые камеры сердца вследствие увеличения венозного возврата к правому сердцу. Следовательно, шум изгнания через клапан легочной артерии будет громче на вдохе, поскольку увеличивается кровоток через клапаны правой половины сердца (прием Ривера—Карвалло; см. вопрос 15). С другой стороны, вдох уменьшает кровоток через левые камеры, поскольку кровь накапливается в легких, и уменьшается венозный возврат к левому сердцу. В результате уменьшается кровоток через аортальный клапан, уменьшается градиент давления и интенсивность шума аортального стеноза. Противоположные процессы имеют место при выдохе.
Воздействие вдоха на интенсивность шума может быть нивелировано увеличением вентиляции легких, которые при повышении воздушности начинают действовать как глушитель, увеличивая воздушную подушку между сердцем и стетоскопом. Эта проблема наиболее актуальна для верхней части грудной клетки, где находится основание сердца. Таким образом, усиление громкости шумов из-гиания правых камер, возникающее в результате вдоха, лучше всего выслушивается в нижней, а не в верхней части грудной клетки.
64. Как меняется интенсивность шумов изгнания при вставании?
Изменения интенсивности шумов изгнания, связанные с дыханием, могут усиливаться, когда больной встает. Хотя в положении стоя ударный объем правого желудочка уменьшается, увеличение легочного кровотока, связанное с вдохом, будет относительно больше. Таким образом, повышение интенсивности правосторонних шумов изгнания на вдохе по сравнению с интенсивностью на выдохе становится больше, когда больной встает.
65. Какое влияние оказывает проба Вальсальвы на систолический шум изгнания?
Это зависит от фазы пробы Вальсальвы (напряжение или расслабление). Как правило, все шумы изгнания (за исключением шума при ИГСС) становятся слабее во время фазы напряжения, потому что напряжение связано с уменьшением венозного возврата. Как только напряжение сменяется расслаблением, усиливаются все шумы изгнания. Пик достигается через 2-3 удара сердца для шумов изгнания на легочной артерии и через 6-8 ударов для шумов изгнания на аорте. Запаздывание пика па аорте объясняется более длительным промежутком времени, которое требуется для заполнения левого желудочка кровью, депонированной в легких во время фазы напряжения. За это время кровь выбрасывается из правого желудочка, проходит легкие, заполняет левый желудочек и выбрасывается в аорту.
Стеноз устья аорты и стеноз легочной артерии
66. Какие характерные признаки помогают дифференцировать шум стеноза легочной артерии от шума аортального стеноза?
- Разная локализация. Область максимальной интенсивности шума аортального стеноза расположена во втором межреберном промежутке справа или на верхушке, в то время как область максимальной интенсивности шума стеноза легочной артерии расположена у левого края грудины.
- Шум аортального стеноза лучше слышен на выдохе, а шум стеноза легочной артерии лучше всего слышен на вдохе.
- Переход в вертикальное положение делает шум стеноза легочной артерии пропорционально более громким, в то время как шум аортального стеноза становится слабее.
- Фаза напряжения при проведении пробы Вальсальвы ослабляет оба шума. Как только напряжение сменяется расслаблением, интенсивность шума стеноза легочной артерии достигает прежнего уровня через 2-3 удара сердца, в то время как шуму аортального стеноза требуется более длительный промежуток времени.
67. Какие еще аускультативные признаки помогают дифференцировать стеноз устья аорты от стеноза легочной артерии?
- Щелчок изгнания может присутствовать как при стенозе легочной артерии, так и при аортальном стенозе. Однако только щелчок изгнания, связанный со стенозом легочной артерии, ослабевает или полностью исчезает во время вдоха.
- Расширение нормального и физиологически расщепленного II тона характерно для шума стеноза легочной артерии. Парадоксальное расщепление II тона, с другой стороны, указывает на шум аортального стеноза.
- Наконец, присутствие IV тона, формирующего ритм галопа во время вдоха, скорее всего, свидетельствует о стенозе легочной артерии, в то время как появление такого ритма галопа на выдохе, скорее, говорит об аортальном стенозе.
Систолические шумы недостаточности клапанов
Определение
68. Что такое систолический шум регургитации?
Систолический шум регургитации возникает вследствие градиента давления, который вызывает ретроградный ток крови (из камеры с высоким давлением в камеру с низким давлением) через аномальное отверстие. Таким отверстием может быть: (1) дефект межжелудочковой перегородки; (2) неполностью смыкающийся митральный клапан; (3) неполностью смыкающийся трехстворчатый клапан; (4) образование шунта между сосудистым руслом с высоким давлением и сосудистым руслом с низким давлением (например, при открытом артериальном протоке). Все эти шумы следует называть шумами регургитации, а не шумами недостаточности. Последний термин отражает анатомические или функциональные характеристики клапана, в то время как термин «регургитация» наиболее адекватно описывает нарушение кровотока, которое имеет место при описанных выше процессах.
69. Каковы аускультативные характеристики систолического шума регургитации?
Систолические шумы регургитации, как правило, начинаются непосредственно после I тона и часто перекрывают II тон. В противоположность систолическим шумам изгнания, интенсивность систолических шумов регургитации не усиливается после долгой диастолы, поскольку у опорожняющейся камеры два выхода для крови: с высоким давлением и низким давлением. Например, в случае митральной регургитации, левый желудочек может выбрасывать кровь в левое предсердие (область с низким давлением) или в аорту (область высокого давления). Процент крови, выброшенной в ту или иную область, зависит от сопротивления, которое они оказывают току крови. После длинной диастолы, например, следующей за преждевременным сокращением, сопротивление, оказываемое аортой, уменьшается в большей степени, чем сопротивление, оказываемое левым предсердием. В течение долгой диастолы левое предсердие продолжает наполняться, а аорта продолжает опорожняться (благодаря увеличению времени, предоставленного оттоку крови в периферическое сосудистое русло). В результате после длинной диастолы пропорционально больше крови выбрасывается в аорту, чем в предсердие. Таким образом, интенсивность шума регургитации остается неизменной после длинной диастолы.
Если интенсивность систолического шума после длинной диастолы увеличивается на основании сердца, а не на его верхушке, то обычно имеют место два шума: один — регургитации, а другой — изгнания. Шум изгнания становится громче на основании после длинной диастолы, в то время как шум регургитации, выслушиваемый на верхушке, остается прежним. При пролапсе митрального клапана это правило не соблюдается. Поскольку объем регургитации через митральный клапан при его пролапсе определяется размерами левого желудочка, постольку больший его объем (какой бывает после длиной диастолы) ведет к уменьшению регургитации и, следовательно, к ослаблению шума.
Митральная регургитация
70. Что является причиной митральной регургитации?
Причины могут быть разнообразными в зависимости от возраста больного. У взрослых основных причин четыре:
- ревматическое поражение клапанов;
- дисфункция сосочковых мышц;
- разрыв сухожильных хорд;
- миксоматозное перерождение митрального клапана.
Последнее часто сочетается с пролапсом митрального клапана.
У детей самой частой причиной митральной регургитации является дисфункция сосочковых мышц, обычно связанная либо с врожденными аномалиями коронарных артерий (аномальная левая коронарная артерия, берущая начало из легочной артерии), либо с врожденным эндокардиальным фиброэластозом. Другими врожденными аномалиями, которые могут привести к митральной регургитации, являются дефекты закладки эндокардиальных валиков с расщеплением митрального клапана и его миксоматозное перерождение (часто сочетающееся с синдромом Марфана). Приблизительно у 50% всех больных с синдромом Мар-фана бывает митральная регургитация. И, наконец, приобретенный миокардит также может привести к развитию митральной регургитации у детей.
71. Может ли дилатация левого желудочка, встречающаяся при застойной сердечной недостаточности или кардиомиопатии, приводить к развитию митральной регургитации?
Вопреки распространенному убеждению, у многих больных с дилатацией левого желудочка нет митральной регургитации, поскольку при расширении левого желудочка площадь митрального отверстия обычно остается постоянной. Кроме того, митральное кольцо снабжено мышечным валиком, который таким образом сокращается во время систолы подобно сфинктеру и предотвращает ре-гургитацию. Кальцификация митрального кольца (которое часто видно на рентгенограммах грудной клетки) может привести к митральной регургитации, поскольку нарушается функция сфинктера.
72. Каков механизм развития митральной регургитации при дисфункции сосочковых мышц?
Дисфункция сосочковых мышц является распространенной причиной митральной регургитации у больных с острым инфарктом миокрада. Недостаточность и дисфункция сосочковых мышц обычно возникают вследствие ишемии, но могут развиться и вследствие инфаркта миокарда левого желудочка в основании сосочковых мышц. Такие шумы митральной регургитации бывают преходящими и наблюдаются у 10% больных с инфарктом миокарда.
Характеристика шума
73. Где находится область максимальной интенсивности шума митральной регургитации?
На верхушке. У высоких больных с длинной грудной клеткой область максимальной интенсивности может располагаться у левого края грудины.
74. Куда лучше всего проводится шум митральной регургитации?
В левую подмышечную область или в левое меж лопаточное пространство. Кроме того, особое проведение может быть связано с разрывом сухожильных хорд. Например, разрыв передних хорд может привести к появлению обратного потока крови, который направляет шум кзади, к средней части грудного отдела позвоночника или даже к темени. С другой стороны, разрыв задних хорд может привести к обратному току крови по направлению к аорте, симулируя, таким образом, шум аортального стеноза и его проведение (на сонные артерии).
75. Может ли шум митральной регургитации быть тихим или даже отсутствовать, несмотря на тяжелую регургитацию?
Да. Обычно это бывает в результате увеличения размера правого желудочка или при увеличении размеров грудной стенки с большим объемом воздушной ткани легких между желудочком и стетоскопом. Альвеолярный воздух служит глушителем, уменьшая интенсивность шума. В таком случае даже тяжелая митральная регургитация может быть неслышной. У других больных могут наблюдаться «молниеносные отеки легких» как единственное проявление митральной регургитации, усугубляемой иногда ишемией миокарда. Большинство больных с такой формой бессимптомной митральной регургитации имеют тяжелую форму последней, которая проявляется пароксизмальной ночной одышкой и острым отеком легких. Расширенный левый желудочек, расширенное левое предсердие и раздвоенный II топ часто могут быть единственными признаками, позволяющими поставить правильный диагноз.
76. Какова типичная форма шума митральной регургитации?
Форма зависит от того, в какую фазу систолы возникает шум: в раннюю или позднюю. Если шум начинается в позднюю фазу, то обычно он перекрывает II тон. С другой стороны, если шум начинается рано, то обычно он следует непосредственно за I тоном. Следовательно, шум может иметь форму плато или нарастающе-убывающую форму в течение всей систолы; только нарастающую (начиная с середины систолы) или только убывающую форму (начиная после
I тона и до середины систолы). Обычно самые громкие шумы митральной регургитации длятся в течение всей систолы и имеют нарастающе-убывающую форму (хотя эта форма выражена не столь отчетливо, как при аортальном стенозе). Часто шумы регургитации, особенно те, которые начинаются в середине систолы, могут перекрывать II тон и даже продолжаться после его окончания, потому что давление в левом желудочке остается выше, чем в левом предсердии, даже после закрытия аортального клапана, что приводит к продолжению регургитации после окончания II тона.
77. Какова тональность шума митральной регургитации?
Тональность зависит от потока и градиента давления. Если градиент высок, а поток мал, то шум высокочастотный. Напротив, если градиент низок, а поток велик, то шум низкочастотный. В промежутке между этими двумя положениями шумы бывают смешанной тональности.
78. Может ли форма шума митральной регургитации помочь в дифференцировании различных причин митральной регургитации?
Да. Шум, имеющий постоянную форму во все время систолы (плато), более характерен для ревматической митральной регургитации. Напротив, шумы, которые начинаются в середине систолы и нарастают ко II тону, более характерны либо для пролапса митрального клапана, либо для дисфункции сосочковых мышц. Поскольку сосочковая мышца не сокращается должным образом, ее сухожильные хорды становятся длиннее, но мере того как полость желудочка уменьшается. Это приводит к появлению шума нарастающей формы, интенсивность которого усиливается в течение всей систолы. Очень часто этот шум имеет характер воркования, напоминая крик чайки.
79. В чем заключается разница между митральной регургитацией, вызванной дисфункцией сосочковых мышц, и митральной регургитацией, вызванной разрывом сухожильных хорд?
Митральная регургитации, вызванная разрывом сухожильных хорд, — состояние гораздо более серьезное, нежели митральная регургитация, вызванная дисфункцией сосочковых мышц. У больных с разрывом хорд обычно развивается острый отек легких, в то время как у больных с дисфункцией сосочковых мышц может быть небольшая степень застойной сердечной недостаточности, либо вообще может не быть никакой симптоматики. Поскольку у больных с разрывами сосочковых мышц или сухожильных хорд тяжесть митральной регургитации особенно велика, то и шум митральной регургитации у них очень интенсивен (3/6 или больше) и часто сочетается с громким III тоном и тяжелыми симптомами отека легких. Более того, большое количество ретроградно выброшенной крови стремительно повышает давление в левом предсердии до такого уровня, который предотвращает дальнейшую регургитацию в раннюю систолу. Таким образом, интенсивность шума, обусловленного разрывом сухожильных хорд, непосредственно после I тона обычно уменьшается (или исчезает) к середине систолы. Противоположное явление наблюдается при дисфункции сосочковых мышц, шум может начаться в середине систолы и нарастать, заканчиваясь на II тоне. Временами проведение шума разрыва сухожильных хорд может оказаться похожим на проведение шума клапанного аортального стеноза. Такая картина обычно встречается в тех случаях, когда провисает задняя створка, поток крови ретроградно направляется к межпредсердной перегородке и производит шум, проводящийся на сонные артерии и имеющий нарастающую форму, напоминая этим шум аортального стеноза. Наконец, шум митральной регургитации при разрыве сухожильных хорд, как правило, сочетается с IV тоном, возникающим из-за действия закона Старлинга, согласно которому расширение левого предсердия приводит к более мощному и, соответственно, громкому сокращению его. Четвертый тон практически никогда не встречается при митральной регургитаци, вызванной ревматическим поражением клапанов.
80. Какова самая частая причина разрыва сухожильных хорд?
Инфекционный эндокардит. Однако часто не удается выявить конкретную причину, и тогда разрыв называется идионатическим. В этом случае строение клапана или хорды аномальны вследствие миксоматозного перерождения, которое делает их более предрасположенными к спонтанному разрыву, особенно при чрезмерном напряжении. Этот феномен нередко встречается у больных с пролапсом митрального клапана.
81. Каковы другие характеристики тяжелой митральной регургитации?
- В более тяжелых случаях митральной регургитации левый желудочек сердца бывает расширенным. Это состояние можно определить пальпацией, отметив смещение и расширение точки максимального верхушечного толчка, который становится разлитым.
- Продолжительность и интенсивность систолического шума регургитации прямо соотносится с тяжестью регургитации. Следовательно, чем громче и продолжительнее верхушечный систолический шум, тем больше выражена регургитация.
- При тяжелой митральной регургитации часто появляется III той, и громкость III тона прямо зависит от тяжести митральной регургитации. Чем тяжелее митральная регургитация, тем больше вероятность появления III топа и тем громче он бывает.
- Кроме III тона, тяжелая митральная регургитация часто сочетается с ранним диастолическим шумом, который следует за III тоном. Чем длиннее и громче этот протодиастолический шум (Речь идет о функциональном диастолическом шуме относительного митрального стеноза (шуме Кумбса), который является скорее мезодиастолическим, чем аортодиастолическим. — Прим. ред.), тем тяжелее регургитация.
- Наконец, расщепление II тона может превратиться в раздвоение при тяжелой митральной регургитации из-за раннего появления аортального компонента II тона. Этот эффект может сглаживаться при развитии легочной гипертензии, которая, в свою очередь, уменьшает расщепление II тона.
На заметку. Тяжесть митральной регургитации (систолический шум) по иронии судьбы оценивается в диастолу при поиске функционального диастолического шума усиленного кровотока.
Влияние различных диагностических приемов на интенсивность шума
82. Изменяется ли громкость шума митральной регургитации во время дыхания?
Это зависит от фазы дыхательного цикла. Обычно шумы митральной регургитации становятся громче на выдохе, поскольку увеличивается поток крови из легких в левый желудочек. Этот факт можно использовать у постели больного для дифференцирования шума митральной регургитации от шума трикуспидальной регургитации (прием Ривера — Карвалло). Шум трикуспидальной регургитации становится громче на вдохе (из-за возрастающего венозного возврата к правому сердцу), в то время как шум митральной регургитации становится слабее (вследствие уменьшения венозного возврата к левому сердцу).
83. Как влияют различные приемы на шумы митральной регургитации?
Для того чтобы понять, каким образом различные приемы (или лекарства) действуют на интенсивность шумов митральной регургитации, надо вспомнить, что при митральной регургитации левый желудочек выбрасывает кровь в два выхода: выход с высоким давлением (аорта) и выход с низким давлением (левое предсердие). Следовательно, изменяя сопротивление в аорте (периферическое сосудистое сопротивление), можно изменять количество крови, которое возвращается в левое предсердие (а, значит, и интенсивность шума). В результате, вазопрессоры и приемы, увеличивающие периферическое сопротивление, такие как сжатие кисти в кулак или приседание на корточки, приводят к усилению регургитации и более громкому шуму. Наконец, пассивное поднимание ног позволяет иногда выявить шум дисфункции сосочковых мышц, увеличивая объем левого желудочка. Этот прием может быть использован при выяснении природы преходящего шума митральной регургитации при стенокардии с левожелудочковой недостаточностью.
84. Как воздействует вертикальное положение на шум митральной регургитации?
Переход в вертикальное положение увеличивает периферическое сосудистое сопротивление, но воздействие такого перехода на выраженность шума митральной регургитации зависит от этиологии последней. Если митральная недостаточность обусловлена, в первую очередь, расширением левого желудочка, то при вставании шум становится слабее, потому что уменьшающийся венозный возврат приводит к уменьшению размеров желудочка. Если же, напротив, в основе митральной регургитации лежит не расширение полости левого желудочка, то при переходе в вертикальное положение шум становится громче, потому что увеличение периферического сопротивления увеличивает ретроградный поток крови в левое предсердие. Однако этот эффект может быть нивелирован уменьшением венозного возврата, вызванным переходом в вертикальное положение;
следовательно, интенсивность шума может остаться неизменной. Если митральная регургитация возникает вследствие пролапса митрального клапана, то чем меньше левый желудочек (как это бывает при переходе в вертикальное положение), тем больше выражен пролапс. Таким образом, вставание может увеличить интенсивность и длительность шума при пролапсе митрального клапана.
85. Какие вазоактивные препараты можно использовать для изменения интенсивности шума митральной регургитации?
Для манипуляций с периферическим сосудистым сопротивлением (ПСС) используются следующие лекарственные средства: (1) вазопрессорные агенты (которые увеличивают ПСС и, таким образом, приводят к усилению регургитации и интенсивности шума) или (2) вазодилататоры, такие как амилнитрит, который уменьшает ПСС, и, таким образом, приводит к немедленному и значительному падению артериального давления. Амилнитрит применяли для дифференцирования шума на верхушке, возникающего вследствие митральной регургитации, от верхушечного шума аортального стеноза. Первый шум становится слабее, а второй, напротив, усиливается. Амилнитрит давали больному в положении лежа на спине (у стоящего больного резкое снижение ПСС может привести к обмороку), и во время процедуры приходилось контролировать артериальное давление. Лицо больного краснело и примерно через 30 секунд он жаловался на сердцебиение (нормальный побочный эффект приема амилнитрита). Такая манипуляция потенциально опасна и сейчас, в эпоху повсеместного распространения эхокардиографии, практически не применяется.
Пролапс митрального клапана
86. Что такое пролапс митрального клапана?
Это заболевание известно под многими названиями, в настоящее время самое употребительное — синдром митрального пролабирования (prolapsed mitral syndrome). Название синдрома не случайно, поскольку сам пролапс связан со сложными клиническими проявлениями, такими как аритмии, атипичные боли в груди и отклонения на ЭКГ. Эта клапанная аномалия в типичном случае представляет собой выпячивание и пролабирование митрального клапана в полость левого предсердия во время систолы. Этот феномен имеет место вследствие избыточного размера одной или обеих створок митрального клапана и приводит к митральной регургитации. Выпячивание может вызвать появление резкого систолического экстратона (щелчка), возникающего либо в середине, либо в конце систолы, за которым может следовать шум регургитации. Этот шум обычно перекрывается II тоном, его аортальным компонентом.
Чаще всего в процесс вовлекается задняя створка митрального клапана, которая обычно миксоматозно перерождена. Миксоматозное перерождение часто наблюдается у больных с синдромом Марфана, у которых нередко имеет место пролапс митрального клапана. Однако у многих больных с пролапсом митрального клапана нет признаков синдрома Марфана, а примерно 20-30% таких больных имеют малые проявления синдрома, такие как высокий рост, прямую спину, «грудь сапожника» и другие скелетные и суставные изменения. Часто дегенерация митрального клапана сопровождается подобной дегенерацией трехстворчатого клапана.
87. С какими заболеваниями следует дифференцировать пролапс митрального клапана?
Дисфункция сосочковых мышц при инфаркте миокарда, которая может привести к развитию клинической картины пролапса. Из-за различной длины сухожильных хорд, ИГСС тоже может привести к пролапсу митрального клапана.
88. Какова причина щелчка, который выслушивается у больного с пролапсом митрального клапана?
Щелчок, скорее всего, появляется от внезапного чрезмерного натяжения сухожильных хорд, которые «пытаются» ие допустить выпячивания створок митрального клапана в полость левого предсердия. Этот звук более правильно называть хордальным щелчком. Ряд авторов полагают, что напряжение сосочковой мышцы препятствует возникновению хордального щелчка во время систолы, и щелчок обусловлен самим выпячиванием створки. Так хлопает парус, внезапно наполненный ветром.
89. Может ли митральная регургитация при пролапсе митрального клапана привести к тяжелым гемодинамическим последствиям?
Обычно регургитация бывает небольшой или умеренной и начинается в середине систолы. Со временем, однако, степень регургитации от небольшой и умеренной может постепенно увеличиться до выраженной. Выраженная регургитация может быть результатом разрыва аномальной или измененной хорды или, что бывает чаще, развитием инфекционного эндокардита на деформированном клапане. Действительно, инфекционный эндокардит может спровоцировать клиническую манифестацию пролапса митрального клапана, который до тех пор протекал бессимптомно.
90. На что похож шум при пролапсе митрального клапана?
Шум бывает громче всего на верхушке и обычно имеет нарастающую форму, начинаясь в середине систолы непосредственно после щелчка и достигая пика к концу II тона. Обычно он негромкий (не сильнее 3/6). Шум может иметь, одиако, некоторую музыкальную окраску, описываемую, как «крики диких гусей». Такие шумы практически всегда отражают пролапс митрального клапана. Они обычно изменяются (и даже полностью исчезают) при различном положении тела больного и в разные фазы дыхательного цикла. Может отсутствовать щелчок или даже сам шум. Диагностические приемы часто вызывают появление этих признаков: либо вместе, либо по отдельности.
91. Использование каких приемов приводит к изменению аускультативных характеристик щелчка и шума пролапса митрального клапана?
Самая важная переменная, влияющая на регургитацию при пролапсе митрального клапана, — это размер камеры левого желудочка. Большой левый желудочек тянет вниз (с помощью хорд) выпячивающиеся створки митрального клапана и, следовательно, уменьшает пролапс и регургитацию. Напротив, уменьшение размера левого желудочка облегчает выпячивание створок в левое предсердие и приводит к большей регургитации. Приемы, которые уменьшают размеры левого желудочка, — это приседание с последующим вставанием, вдох и фаза напряжения пробы Вальсальвы. Как щелчок, так и шум становятся громче и начинаются раньше. Например, у многих больных только приседание/вставание или проба Вальсальвы могут выявить шум или щелчок. Эти приемы полезны также для дифференцирования шума пролапса митрального клапана от шума дисфункции сосочковых мышц (громкость последнего не изменяется при приседании/вставании или при проведении пробы Вальсальвы). Лекарства, которые уменьшают объем полости левого желудочка и периферическое сосудистое сопротивление (такие, как амилнитрит), могут привести к более раннему появлению щелчка в систолу, хотя при этом щелчок может стать слабее или даже вовсе исчезнуть (из-за снижения систолического артериального давления). Подобно этому, увеличение периферического сопротивления, например, вазопрессорами, приводит к уменьшению громкости шума и выраженности регургитации. Наконец, лекарства, которые замедляют сердечный ритм и, таким образом, увеличивают объем левого желудочка, уменьшают интенсивность шума и щелчка или даже приводят к их полному исчезновению.
Шумы регургитации трехстворчатого клапана
92. Где лучше всего выслушиваются шумы регургитации трехстворчатого клапана?
Шумы регургитации трехстворчатого клапана лучше всего выслушиваются внизу у левого края грудины или в эпигастральной области. Если правый желудочек достаточно велик для того, чтобы сместить левый желудочек латерально и кзади, то шум регургитации трехстворчатого клапана лучше всего выслушивается у правого края грудины или на верхушке. У больных с тяжелой хронической обструктивной болезнью легких и с повышенной функциональной остаточной емкостью легких, шум трикуспидальной регургитации обычно можно выслушать только над свободным краем печени.
93. Каковы классические диагностические признаки шума трикуспидальной регургитации?
Шум выслушивается на протяжении всей систолы, лучше всего в эпигастрии и становится громче на вдохе (см. выше). Шум трикуспидальной регургитации остается громким на протяжении всего задержанного вдоха (инспираторного апноэ), потому что все это время остается повышенным венозный возврат к правому сердцу. Шум трикуспидальной регургитации становится громче в ответ на другие воздействия, которые увеличивают венозный возврат к правому желудочку, например, физическая нагрузка, пассивное поднимание ног, или приведение колен к груди. Наконец, присутствие шума, похожего на крик дикого гуся, в шуме трикуспидальной регургитации указывает на присоединение легочной гипертензии, которая увеличивает ретроградный кровоток.