Соли и их ионы принимают участие практически во всех видах обмена веществ, поэтому без них невозможны течение физиологических процессов и поддержание гомеостаза. Они определяют осмотическое давление крови и ее объем, регулируют распределение жидкости между клетками и внеклеточной средой, участвуют в поддержании кислотно-основного состояния, обеспечивают проницаемость мембран, образование энергии в клетках, работу мышц, функционирование нервных клеток и многие другие процессы. Расстройства минерального обмена возникают в результате изменения поступления солей в организм, при нарушении их выведения, а также при изменении распределения ионов между клетками и внеклеточной средой. Поэтому расстройство минерального обмена является либо причиной, либо важным звеном патогенеза заболевания, либо осложнением или исходом многих болезней. Наибольшее значение в жизнедеятельности организма имеют соли натрия, калия и кальция.
НАРУШЕНИЕ ОБМЕНА НАТРИЯ
Натрий составляет 90 % всех внеклеточных катионов, его суточная потребность определяется в 10—12 г, поэтому натрий специально включают в пищевой рацион в виде поваренной соли. Важнейшей функцией натрия является регулирование осмотического давления плазмы крови. Он постоянно выводится с мочой, потом и другими экскретами, что требует его непрерывного восполнения. Нарушение обмена натрия проявляется либо увеличением его концентрации в крови (гипернатриемия), либо уменьшением (гипонатриемия).
Гипернатриемия развивается в результате:
- избыточного поступления в организм хлорида натрия, например с соленой пищей;
- задержки выведения натрия, обычно при заболеваниях почек или надпочечников;
- обезвоживания организма при неукротимой рвоте, поносах (например, при холере) или в связи с избыточным выделением мочи (полиурии) при гломерулонефритах;
- ограниченного поступления в организм при отсутствии питьевой воды;
- сгущения крови в силу различных причин.
Патологические проявления гипернатриемии могут заключаться:
- в повышении нервно-мышечной возбудимости и развитии судорог вследствие повышения чувствительности сосудов к прессорным веществам;
- в результате гипернатриемии может повышаться артериальное давление;
- увеличение осмотического давления плазмы крови, связанное с повышенным содержанием ионов натрия, приводит к поступлению воды из клеток в кровь, к увеличению объема циркулирующей крови и соответственно — к повышению нагрузки на сердце.
Гипонатриемия возникает в результате:
- дефицита натрия в пище, например при бессолевой диете;
- повышенной потери натрия с мочой, потом или кишечным соком в результате, например, недостаточного образования альдостерона и уменьшения в связи с этим его реабсорбции в канальцах нефрона, при сильном потоотделении, нарушениях функции почек, при тяжелом поносе.
Патологические проявления. Для гипонатриемии характерны снижение нервно-мышечной возбудимости и появление мышечной слабости, развитие тахикардии и гипотонии, диспепсические расстройства. Снижение осмотического давления плазмы крови приводит к усиленному поступлению воды из сосудов в ткани и развитию отеков.
НАРУШЕНИЯ ОБМЕНА КАЛИЯ
Калий участвует в регуляции процессов возбуждения и торможения в нервной системе, в синтезе гликогена и белков, обмене натрия, способствует диурезу, снижая чувствительность почечных канальцев к антидиуретическому гормону; введение калия стимулирует выведение из организма натрия и, следовательно, воды.
В норме человек потребляет в среднем 3 г калия в сутки. Около 90 % этого иона поступает в клетки, 9 % содержится в интерстициальной жидкости и около 0,4 % — в плазме крови. Регуляция обмена калия, как и натрия, осуществляется минералокортикоидами, прежде всего альдостероном. Нарушения обмена калия проявляются двумя состояниями: повышением его концентрации в плазме крови — гиперкалиемия, или снижением содержания калия в крови — гипокалиемия.
Гиперкалиемия развивается при:
- избыточном поступлении в организм с пищей или лекарственными препаратами (бромид калия, хлорид калия и др.);
- снижении выделения калия почками при почечной недостаточности;
- повышении выхода калия из клеток в кровь в результате распада клеток, например при ожогах, травме, тяжелой гипоксии, гемолизе эритроцитов и др.
Патологические проявления. Гиперкалиемия приводит к временному повышению, а затем падению нервно-мышечной возбудимости, к нарушению чувствительности. Характерны снижение артериального давления и частоты сердечных сокращений, боли в области живота, обусловленные спастическим сокращением мышц желудка, кишечника и желчного пузыря.
Гипокалиемия возникает в результате:
- уменьшения поступления калия с пищей, например при голодании;
- повышенной потери калия при усиленном выведении его почками в связи с опухолями коры надпочечников или при передозировке кортикостероидов, при ожогах и др.;
- значительного разведения плазмы крови в связи с введением физиологического раствора или глюкозы.
Патологические проявления. При гипокалиемии нервно-мышечная возбудимость снижается, что обусловливает мышечную слабость и гиподинамию, снижение моторики желудочно-кишечного тракта, тонуса мочевого пузыря, часто возникают нарушения ритма сердца.
НАРУШЕНИЯ ОБМЕНА КАЛЬЦИЯ
Кальций является необходимым компонентом многих метаболических и физиологических процессов. Ионы кальция участвуют в поддержании целостности мембран и втрансмембранном транспорте, играют важную роль в образовании энергии, регулируют функции нейронов, нейромышечных синапсов, ферментативные реакции; кальций является существенным фактором свертывания крови. Кальций поступает в организм с пищей (0,5—1 г/ сут) и адсорбируется в кишечнике. Его баланс обеспечивается поступлением в кровь из желудочно-кишечного тракта и выведением почками и кишечником. Количество кальция в организме взрослого человека составляет примерно 1 кг, при этом 99 % его депонируется в костях. Нормальная концентрация кальция в крови составляет 8,8—10,4 мг%, что является пределом его растворимости. Обмен кальция и его содержание в плазме крови регулируются паратиреоидным гормоном (паратгормоном) паращитовидных желез, кальцитонином, вырабатывающимся в щитовидной железе, и витамином D (кальцитриолом). Паратгормон усиливает всасывание кальция в кишечнике, выход ионов кальция из костей ипоступление их в кровь, повышает реабсорбцию кальция в канальцах почек и активирует в кишечнике витамин D, который в свою очередь способствует транспорту ионов кальция из кишечника в кровь. Кальцитонин. напротив, тормозит выход ионов кальция из костей и снижает его уровень в плазме крови. Нарушения обмена кальция проявляются его увеличением в крови — гиперкальциемией или уменьшением — гипокальциемией.
Гиперкальдиемия развивается в результате:
- избыточного поступления солей кальция в кровь, что может наблюдаться, например, при его парентеральном введении в составе лекарственных веществ, при гипервитаминозе D;
- усиленного выхода ионов кальция из костей в результате гиперфункции паращитовидных желез или распада костей при их поражении опухолями;
-
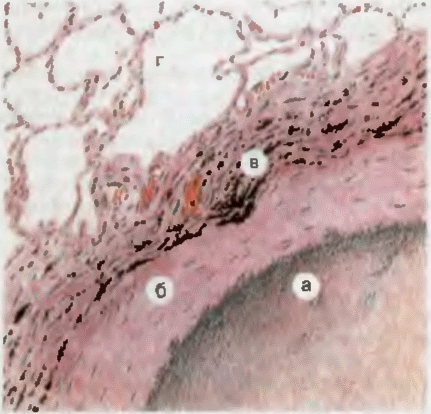
Рис. 10. Петрификат в легком при туберкулезе. а — обызвествленные массы творожистого некроза; б — рубцовая капсула; в — отложения угля в наружных слоях капсулы; г — легочные альвеолы.
- уменьшения выведения кальция почками при увеличении содержания в плазме крови паратгормона.
Патологические проявления. Гиперкальциемия приводит к снижению нервно-мышечной возбудимости, к параличам, диспепсическим расстройствам, способствует образованию камней в почках. Отложение солей кальция в клетках и межклеточном веществе называется кальцинозом, или обызвествлением или известковой дистрофией.В патологии большое значение имеют такие нарушения обмена кальция, связанные с гиперкальциемией, как дистрофическое, метастатическое и метаболическое обызвествление. Эти дистрофии могут быть общими и местными.
Дистрофическое обызвествление (известковая дистрофия) обычно связано с дистрофическими и некротическими изменениями тканей. В этих условиях активируются ферменты фосфатазы, в результате чего высвобождаются фосфатные группы в клетках или в межклеточном матриксе, которые связываются с кальцием. Поэтому дистрофическое обызвествление происходит в очагах казеозного некроза — петрификаты,в тромбах — венные камни,в тканях и оболочках погибшего плода — каменный плод, в некоторых доброкачественных опухолях (рис. 10). Обызвествление створок клапанов сердца при ревматизме или отложение солей кальция в бляшке внутренней оболочки (интимы) артерий при атерое значительно ухудшает течение этих заболеваний. Участки дистрофического обызвествления выглядят как плотные белесоватые очаги, с трудом разрезаются ножом, вокруг них разрастается соединительная ткань.
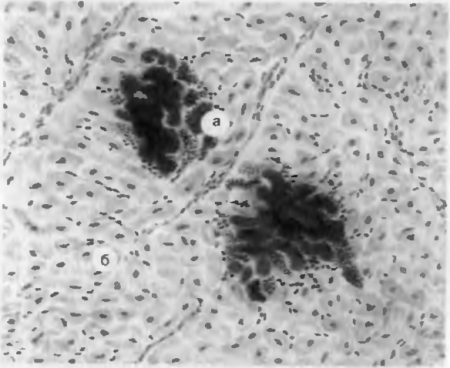
Рис. 11. Метастатическое обызвествление миокарда. Инкрустированные солями кальция мышечные волокна (а) среди неизмененного миокарда (б).
Метастатическое обызвествление наблюдается при гиперкальциемии в результате поступления солей кальция из их депо в костях и переноса в различные органы и ткани. Такое нарушение обмена кальция может быть связано, например, с гипервитаминозом D, гиперфункцией паращитовидных желез при развитии в них опухоли, при деструкции костей в связи с остеомиелитом или злокачественными опухолями. При этом кальций выпадает прежде всего в интерстиции слизистой оболочки желудка, в строме почек, легких, миокарда, в стенках вен и артерий (рис. 11). Все эти ткани при функционировании ощелачиваются. Поскольку соли кальция, хорошо растворимые в кислой среде, в щелочной среде не растворяются, они выпадают в ткани этих органов из перенасыщенного раствора плазмы, который характерен для гиперкальциемии. Этому могут способствовать заболевания почек, при которых они теряют способность выводить фосфор, поступающий в кровь, образуя с кальцием нерастворимое соединение. Гиперкальциемия возникает и при поражениях толстой кишки и потере ею способности выводить кальций из организма.
Соли кальция, выпавшие в межклеточное вещество, вызывают воспалительную реакцию с появлением гигантских клеток и разрастанием вокруг кальцинатов соединительной ткани. При этом функции органов снижаются незначительно, а их внешний вид не изменяется.
Метаболическое обызвествление (кальцифилаксия) — недостаточно изученная дистрофия, которую связывают с нестойкостью буферных систем крови. Наблюдается она чаще у больных с хронической почечной или печеночной недостаточностью. При этом может повышаться чувствительность кровеносных сосудов к кальцию. Происходит обызвествление средней оболочки артерий кожи, подкожной клетчатки, что вызывает воспаление этих сосудов. их тромбоз и некроз окружающей ткани. В коже появляются очаги некроза, воспаления и изъязвления. Возможно также обызвествление аорты.
Гипокальциемия развивается в результате:
- снижения уровня паратгормона в плазме крови, что тормозит выход кальция из костей, стимулирует его выделение почками и развивается при гипопаратиреозе;
- гиповитаминоза D, который приводит к снижению всасывания кальция в кишечнике;
- гиперсекреции кальцитонина, который является антагонистом паратгормона;
- заболеваний кишечника, сопровождающихся снижением всасывания кальция.
Патологические проявления. Гипокальциемия приводит к резкому повышению нервно-мышечной возбудимости и развитию судорог (тетания). Спастические сокращения могут распространяться на межреберные мышцы и диафрагму, вызывая спазм голосовой щели, бронхоспазм и удушение — гасфиксию. При недостатке витамина D в детском возрасте развивается рахит. Гипокальциемия может сопровождаться снижением свертываемости крови и кровоточивостью тканей, способствовать заболеваниям зубов из-за нарушения кальцификации дентина и ряду других патологических процессов.
ОБРАЗОВАНИЕ КАМНЕЙ
Образование камней, или конкрементов, происходит на фоне нарушений минерального и других видов обмена веществ. Они образуются в полых органах или в выводных протоках. Наибольшее значение в патологии имеют камни желчного пузыря, желчных протоков и мочевыводящих путей.
Камни желчного пузыря и желтых протоков состоят из извести. холестерина и пигмента билирубина, имеют округлую или граненную (фасетчатую) форму, составляют морфологическую основу желчнокаменной болезни.
Камни мочевых путей (почек, мочеточников и мочевого пузыря) состоят из солей мочевой кислоты (ураты). фосфора и кальция (фосфаты), щавелевой кислоты и кальция (оксалаты) и др., имеют отростчатую форму в почках, округлую — в мочевом пузыре, являются морфологической основой мочекаменной болезни.
Местные изменения (нарушение секреции, застой секрета, воспаление) также имеют значение для образования камней. При этом возникает какая-либо органическая основа для камнеобразования в виде скоплений слизи, слущенного эпителия, на которую выпадают те или иные соли.
Значение камнеобразования в патологии велико. Так, при мочекаменной болезни камни могут способствовать воспалению почек (пиелонефрит) либо, закрывая мочеточник, препятствовать оттоку мочи, что приводит к развитию гидронефроза и гибели почки. Камни желчного пузыря и червеобразного отростка способствуют хроническому течению воспаления этих органов и могут вызвать перфорацию их стенки с развитием воспаления брюшины — перитонита. При обтурации камнем общего желчного протока развивается подпеченочная желтуха.
НАРУШЕНИЯ ВОДНОГО ОБМЕНА. ОТЕК
Вода является самым распространенным веществом в живой природе. Общее содержание ее в организме человека составляет от 50 до 80 % от массы тела. Вода организма находится в разных состояниях и структурных пространствах.
Внутриклеточная (или интрацеллюлярная) вода составляет в среднем 31 % от массы тела. т. е. примерно 24 л, и находится в двух основных состояниях: связанном с цитоплазмой и свободном.
Внеклеточная (или экстрацеллюлярная) жидкость составляет в среднем 22 % от общей массы тела, т. е. примерно 15 л, и входит в состав:
- плазмы крови, в которой вода составляет в среднем около 4 % массы тела, или 2—2,5 л;
- межклеточной (или интерстициальной) жидкости, которая составляет в среднем 18 % от массы тела. т. е. примерно 12 л;
- «трансцеллюлярной» жидкости, вырабатываемой клетками. Она выделяется в различные пространства организма, образуя:
- цереброспинальную (спинномозговую) жидкость;
- синовиальную жидкость, содержащуюся в полостях суставов;
- желудочный и кишечный сок;
- жидкость полостей капсул клубочков и канальцев почек (первичная моча);
- жидкость серозных полостей (плевральной, перикарда, брюшной и др.);
- влагу камер глаза.
Водный баланс представляет собой уравновешивание трех процессов:
- поступления воды в организм с пищей и питьем;
- образование в процессе обмена веществ так называемой эндогенной воды;
- выделения воды из организма.
Нарушения водного баланса.
Все разновидности нарушений водного обмена называются дисгидриями (dys — нарушение и греч. hydor — вода, жидкость). В зависимости от изменения общего количества воды в организме дисгидрии разделяют на две группы: гипо- и гипергидратация.
ГИПОГИДРАТАЦИЯ
Гипогидратация (обезвоживание, дегидратация) — уменьшение количества жидкости в организме. Гипогидратация характеризуется преобладанием потерь воды над ее поступлением в организм и обозначается как отрицательный водный баланс. Его причинами могут быть:
- недостаточное поступление воды в организм, что наблюдается при водном голодании, некоторых инфекционных и психических болезнях, при нарушении проходимости пищевода в результате его ожога или роста опухоли;
- повышенная потеря воды организмом, что наблюдается при полиурии, неукротимой рвоте, хронических поносах, массивной кровопотере, продолжительном и значительном потоотделении и др.;
- эксикоз, или высыхание, — крайняя степень гипогидратации.
ГИПЕРГИДРАТАЦИЯ
Гипергидратация — увеличение количества жидкости в организме, характеризуется преобладанием поступления воды в организм в сравнении с ее выведением и обозначается как положительный водный баланс. Его причинами могут быть:
- избыточное поступление жидкости в организм, например при обильном питье воды, массивном введении растворов внутривенно или в клизмах;
- повышенная задержка жидкости в организме, например при гиперпродукции антидиуретического гормона при опухоли аденогипофиза или при почечной недостаточности, при недостаточности кровообращения с развитием отеков;
- отек — одна из наиболее частых форм нарушения водного баланса организма, характеризующаяся накоплением избытка жидкости в межклеточных пространствах или полостях тела.
Отечная жидкость может иметь различный состав и консистенцию и представлена в виде:
- транссудата — бедной белком (менее 2 %) жидкости;
- слизи, представляющей собой смесь из воды и коллоидов межуточной ткани.
В патологии характеризует слизистый отек, или микседему, развивающуюся при гипофункции щитовидной железы и ее гормонов.
В зависимости от участка тела, в котором скапливается отечная жидкость, выделяют анасарку и водянку.
- Анасарка — отек подкожной клетчатки.
- Водянка — скопление транссудата в полостях тела:
- асцит — накопление транссудата в брюшной полости;
- гидроторакс — накопление транссудата в грудной полости;
- гидроперикард — избыток жидкости в перикарде:
- гидроцеле — накопление транссудата между листками серозной оболочки яичка;
- гидроцефалия — избыток жидкости в желудочках мозга.
В зависимости от распространенности отек может быть местным (например, в ткани или органе в области воспаления или аллергической реакции) или общим — накопление избытка жидкости во всех органах и тканях, например гипопротеинемический отек при нефротическом синдроме.
В зависимости от скорости развития выделяют:
- молниеносный отек, который развивается в течение нескольких секунд после воздействия патогенного фактора, например после укуса насекомых или ядовитых змей;
- острый отек — развивается в пределах 1-го часа после действия причинного фактора, например отек легких при остром инфаркте миокарда;
- хронический отек — формируется в течение нескольких суток или недель, например нефротический отек, отек при голодании.
Основные патогенетические факторы отека
Гидродинамический фактор характеризуется увеличением эффективного гидростатического давления, например при повышении венозного давления общего, что наблюдается при недостаточности сердца в связи со снижением его сократительной и насосной функций, или местного, который является результатом обтурации венозных сосудов тромбом или эмболом либо сдавления вен опухолью, рубцом, отечной тканью, или при увеличении объема циркулирующей крови.
Лимфогенный фактор возникает при затруднении оттока лимфы от тканей вследствие либо механического препятствия, либо ее избыточного образования.
Онкотический фактор, для которого характерно снижение онкотического давления крови или увеличение его в межклеточной жидкости.
Осмотический фактор связан либо с повышением осмоляльности интерстициальной жидкости, либо со снижением осмоляльности плазмы крови, либо с сочетанием того и другого, например, при парентеральном введении больших объемов растворов.
Мембраногенный фактор характеризуется существенным повышением проницаемости стенок сосудов микроциркуляторного русла для воды, мелко- и крупномолекулярных белков, что может быть результатом гипоксии, значительного ацидоза и др.
Последствия отеков:
- механическое сдавление тканей и органов;
- нарушение обмена веществ между кровью и клетками, что способствует развитию дистрофий;
- разрастание соединительной ткани с развитием а;
- нарушения кислотно-основного равновесия в связи с расстройством обмена веществ.