2.5. Лечение лекарственными средствами, уменьшающими гиперурикемию
Основной принцип базисной терапии подагры — длительное применение средств, нормализующих содержание мочевой кислоты в крови, так как после их отмены могут опять возобновиться приступы подагры.
2.5.1. Показания к длительному медикаментозному лечению подагры (применению антиподагрических средств)
- Частые атаки подагрического артрита (3 и более на протяжение года, предшествующего наблюдению; длительность острого периода на протяжении года не менее 1.5 месяца).
- Подагра, сопровождающаяся гиперурикемией — 0.48 ммоль/л (8 мг%) и выше.
- Развитие или прогрессирование хронического подагрического артрита, появление и рост тофусов.
- Подагра с поражением почек (с почечно-каменной болезнью) при отсутствии выраженной недостаточности выделительной функции почек.
При легком течении заболевания или после первых 1-2 непродолжительных атак, сопровождаемых незначительной и нестойкой гиперурикемией, необходимо воздержаться от длительного медикаментозного лечения. Не следует прибегать к длительному медикаментозному лечению и в тех случаях, когда имеются какие-либо сомнения в диагнозе подагры, даже при наличии стабильной умеренной гиперурикемии.
2.5.2. Общие принципы лечения препаратами, уменьшающими гиперурикемию
- Нельзя начинать лечение этими препаратами в период острого приступа, лечение проводится только в межприступном периоде.
- Следует принимать препараты длительно (годами). Можно делать небольшие паузы (по 2-4 недели) в период нормализации уровня мочевой кислоты в крови.
- Необходимо учитывать тип нарушения пуринового обмена (метаболический, почечный, смешанный). Если тип не установлен, следует применять урикоингибиторы, но не урикозурические средства.
- Следует поддерживать суточный диурез около 2 л (потребление 2.5 л жидкости в сутки), назначать средства, повышающие pH мочи (натрия гидрокарбонат, уралит, магурлит, солуран).
- Целесообразно в первые дни лечения проводить профилактику суставных кризов колхицином (1 мг в сутки) или индометацином (75 мг в сутки).
2.5.3. Дифференцированное применение антиподагрических средств
Антиподагрические средства делятся на три группы:
- Урикодепрессивные средства (уменьшают синтез мочевой кислоты путем ингибирования фермента ксантиноксидазы).
- Урикозурические средства (повышают экскрецию мочевой кислоты путем уменьшения реабсорбции уратов и увеличения секреции их в почках).
- Средства смешанного действия (сочетают урикодепрессивный и урикозурический эффекты).
Перед назначением антиподагрических средств целесообразно установить тип нарушения пуринового обмена (метаболический, почечный, смешанный). Типы нарушения пуринового обмена приведены в табл. 10.
При смешанном типе подагры сочетаются оба патогенетических механизма и этот тип клинически протекает наиболее тяжело.
Для дифференциации типа гиперурикемии, т.е. выяснения того, чем она может быть вызвана (пониженным выделением уратов почками или их повышенным образованием в организме), рекомендуется следующий тест (В. А. Насонова, Я. А. Сигидин, 1985).
Пациента переводят на семидневную диету с ограничением пуринов и полным запрещением алкоголя. В суточных количествах мочи, собранных раздельно за шестые и седьмые сутки, определяется содержание мочевой кислоты и таким образом устанавливается ее среднее выведение за сутки. Ориентировочно считается, что при выведении за 24 ч 600 мг (3.6 ммоль) или более мочевой кислоты подагра развивается за счет гиперпродукции уратов, а при выведении 300 мг (1.8 ммоль) и менее — вследствие их недостаточной экскреции почками.
Больным с гипоэкскреторной подагрой следует назначать урикозурические препараты, а при гиперпродукционной подагре назначаются антагонисты синтеза пуринов.
У лиц с нормальным выделением мочевой кислоты (1.8-3.6 ммоль или 300-600 мг за сутки) подагра может развиваться за счет сочетания гиперпродукции и гипоэкскреции уратов. В этом случае рекомендуют назначать урикозурические средства, если суточное
выделение мочевой кислоты менее 450 мг (2.7 ммоль), и ингибиторы, если оно составляет 450 мг (2.7 ммоль) и более.
| Признак | Метаболический тип (гиперпродукционная подагра) | Почечный тип (гипоэкскреторная подагра) |
| Основной патогенетический механизм | Повышенная продукция мочевой кислоты в организме | Недостаточное выделение мочевой кислоты с мочой |
| Частота | Встречается часто | Встречается редко |
| Выделение мочевой кислоты с мочой | Высокая урикозурия (более 3.6 ммоль в сутки) | Ниже нормы (менее 1.8 ммоль в сутки) |
| Уровень мочевой кислоты в крови | Наиболее высокий (может доходить до 0.8-0.9 ммоль/л) | Умеренное повышение |
| Клиренс мочевой кислоты | Нормальный | Снижен (3.0-3.5 мл в минуту) |
| Риск преципитвции уратов в обирательных трубочках | Высокий | Небольшой |
| Особенности лечения | Показаны урикодепрессанты | Показаны урикозурические средства |
2.5.4. Урикодепрессивные средства
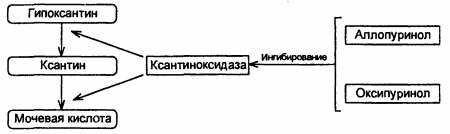
Амопуринол (гидроксипиразолопиримидин, милуриг) — ингибирует фермент ксантиноксидазу, в результате чего нарушается превращение гипоксантина в ксантин и далее в мочевую кислоту, содержание ее в крови снижается, одновременно снижается урикозурия, поэтому нет риска образования уратных камней в мочевых путях. Препарат можно применять и при наличии почечной патологии (но без выраженной почечной недостаточности). Метаболит аллопуринола оксипуринол тоже ингибирует ксантиноксидазу (рис. 1).
Показания к назначению аллопуринола (К. Кинев, 1980):
- первичная или вторичная подагра, связанная с заболеваниями крови или их лечением;
- лечение первичной или вторичной гиперурикемической нефропатии с признаками подагры или без них;
- лечение больных с рецидивирующими уратными камнями в почках;
- профилактика урагных отложений, уролитиаза или гиперурикемической нефропатии у больных лейкемией, лимфомой и злокачественными новообразованиями, получающих химиотерапевтические средства, способствующие возникновению гиперурикемии;
- подагра с хронической артропатией и крупными узлами, при которой уменьшение узлов сопровождается стиханием болей и улучшением движений с суставах.
Аллопуринол выпускается в таблетках по 0.1 и 0.3 г.
Методика лечения аллопуринолом: суточная доза аллопуринола зависит от тяжести подагры и уровня мочевой кислоты в крови.
Начальная доза препарата составляет 100 мг в сутки, затем ежедневно суточную дозу увеличивают на 100 мг и доводят до 200-300 мг при легких формах заболевания и до 400-800 мг при формах средней тяжести и тяжелых.
Уровень мочевой кислоты в крови начинает снижаться на 2-3-й день и достигает нормальных цифр на 7-10-й день (К. Кине в, 1980). По мере снижения урикемии снижается дозировка аллопуринола, стойкая и полная нормализация урикемии обычно наступает через 4-6 месяцев, после чего назначается поддерживающая доза 100 мг в сутки.
Урежение и уменьшение интенсивности приступов, размягчение и рассасывание тофусов наблюдается через 6-12 месяцев непрерывного лечения аллопуринолом. После продолжительного лечения могут полностью исчезнуть и хронические суставные проявления. Лечение аллопуринолом продолжается многие годы, практически непрерывно (при нормальном уровне мочевой кислоты в крови возможны небольшие перерывы на 2-3 недели).
Заметного влияния на подагрическую нефропатию препарат не оказывает. При недостаточности функции почек доза аллопуринола определяется в соответствии с величиной клиренса креатина: при значениях клиренса более 10 мл в минуту достаточно 200 мг в сутки, при величине клиренса менее 10 мл в минуту суточная доза не должна превышать 100 мг. Применение более высоких доз может привести к усугублению ХПН. Это связано с тем, что аллопуринол блокирует пуриновый распад до ксантина, уровень последнего в крови и в моче возрастает многократно, а ксантинемия и ксантинурия могут оказать вредное воздействие на почки.
Нецелесообразно проводить комбинированное лечение подагры аллопуринолом в сочетании с урикоэлиминаторами, так как при этом снижается действие аллопуринола. Это объясняется тем, что при комбинированной терапии ускоряется элиминация оксипуринола — метаболита аллопуринола и понижается ингибирование ксантиноксидазы.
Переносимость аллопуринола хорошая, в редких случаях возможны побочные явления: аллергические реакции (зуд, кожные высыпания, аллергический отек Квинке, васкулит), небольшие диспептические явления, повышение температуры тела.
В начале лечения аллопуринолом возможно появление суставных кризов в связи с мобилизацией уратов из тканей и кристаллизацией их из-за колебаний урикемии. Для профилактики суставных кризов в течение первых 10 дней лечения аллопуринолом назначают колхицин в суточной дозе 1-1.5 мг (2-3 раза по 0.5 мг) и отменяют его лишь после нормализации уровня мочевой кислоты в крови. При отсутствии колхицина можно применять НПВС.
Во время лечения аллопуринолом необходимо обеспечивать диурез в пределах 2 л и слабощелочную реакцию мочи, чтобы избежать образования ксантиновых камней (при ощелачивании мочи гипоксантин и ксантин сохраняются в растворенном состоянии).
Противопоказания к применению аллопуринола: выраженные нарушения функции печени, гемохроматоз, беременность, детский возраст (кроме злокачественных заболеваний с гиперурикемией).
Тиопуринол — производное аллопуринола в таблетках по 0.1 г. Препарат угнетает синтез мочевой кислоты, ингибирует глутамин-фосфорибозилтрансферазу, так же активен, как аллопуринол, но гораздо лучше переносится больными. Применяется в суточной дозе 300-400 мг.
Гепатокаталаза — препарат говяжьей печени, уменьшает синтез эндогенной мочевой кислоты и увеличивает ее распад. Препарат менее эффективен, чем аллопуринол. Его вводят внутримышечно 2-3 раза в неделю по 10,000-25,000 ЕД.
Оротовая кислота — менее активный препарат, чем аллопуринол, уменьшает синтез мочевой кислоты в самом начале пуринового цикла путем связывания фосфорибозолпирофосфата, одновременно усиливается урикозурия. Оротовая кислота применятся в виде гранул с сахаром, в 1 чайной ложке содержится 1.5 г. Препарат назначается 3 раза в день до еды по 1 чайной ложке в течение 20 дней. После 20-дневного перерыва курс лечения повторяют. Имеется также препарат в виде таблеток. Оротовую кислоту больные переносят хорошо, однако действие препарата слабое. Кроме способности снижать содержание в крови мочевой кислоты, оротовая кислота снижает также уровень холестерина в крови.
Оротовая кислота назначается в тех случаях, когда имеются противопоказания к приему аллопуринола или больные плохо его переносят.
2.5.5. Урикозурические средства
Урикозурические средства обладают свойством снижать канальцевую реабсорбцию уратов, в результате чего повышается выделение мочевой кислоты почками.
Показания к назначению урикоэлиминаторов:
- почечный (гипоэкскреторный) тип подагры при отсутствии выраженной подагрической нефропатии;
- смешанный тип подагры при суточной экскреции мочевой кислоты менее 2.7 ммоль (менее 450 мг);
- непереносимость аллопуринола.
При лечении урикозурическими средствами необходимо принимать во внимание следующее. Основным способом усиления выделения уратов почками является увеличение диуреза. При большом диурезе концентрация уратов в моче снижается и уменьшается их наклонность к кристаллизации. Увеличивается также минутный диурез, что способствует росту клиренса уратов. Кроме того, для усиленного выделения уратов необходимо производить ощелачивание мочи (например, путем ежедневного приема утром 1 чайной ложки натрия гидрокарбоната).
Таким образом, для усиления выведения уратов из организма необходимо принимать достаточное количество жидкости (не менее 2-2.5 л в сутки) и производить ощелачивание мочи с помощью натрия гидрокарбоната, щелочных минеральных вод.
Салицилаты — обладают урикозурическим эффектом, если их применять в суточной дозе 5-10 г. В небольших дозах салицилаты, наоборот, снижают уровень мочевой кислоты в моче и повышают ее уровень в крови. Однако необходимость длительного приема и выраженность побочных действий (в частности, гастропатии) ограничивают использование этих препаратов для лечения подагры.
Бенсмид (пробенецид) — производное бензойной кислоты. Вначале назначается в дозе 0.5 г 2 раза в день, в дальнейшем, в зависимости от величины гиперурикемии, можно повысить дозу, но не более чем до 2 г в сутки. Наиболее часто применяется суточная доза 1-2 г. Суточная доза 1 г усиливает экскрецию мочевой кислоты с мочой в среднем на 50% и таким образом снижает урикемию. Препарат следует применять длительно, в течение ряда лет.
В начале лечения возрастает риск суставных кризов, поэтому в целях профилактики необходимо одновременно назначать колхицин (2-3 раза в день по 0.5 мг). Можно применять комбинированный препарат колбенид, содержащий 0.5 г бенемида и 0.5 мг колхицина в одной таблетке.
Действие бенемида блокируется салицилатами, поэтому их не назначают одновременно. Но целесообразно комбинированное применение бенемида и фенилбутазона (бутадиона).
Бенемид хорошо переносится, но в отдельных случаях возможны диспептические явления, аллергические реакции (кожные реакции, зуд, лихорадка).
Продолжительное лечение бенемидом не рекомендуется при умеренной и преходящей гиперурикемии, сниженной клубочковой фильтрации (менее 30 мл в минуту), часто повторяющихся суставных кризах.
Бенемид противопоказан при ХПН, беременности, гиперурикозурии (800-1000 мг в сутки).
Антуран (сулфинпиразон) — является одним из метаболитов бутадиона, выпускается в таблетках по 0.1 г, назначается внутрь в суточной дозе 0.3-0.4 г (в 2-4 приема) после еды, желательно запивать молоком. Урикозурическое действие продолжается около 8 ч. Салицилаты ослабляют действие антурана. Препарат переносится хорошо, но возможно обострение болезней желудка и двенадцатиперстной кишки.
Антуран обладает также антиагрегационным эффектом, если принимать его по 0.2 г 4 раза в день.
При лечении антураном необходимо принимать не менее 2-2.5 л щелочной жидкости в сутки.
Противопоказания к применению антурана: язвенная болезнь желудка и двенадцатиперстной кишки, гиперчувствительность к производным пиразолона, тяжелые поражения печени и почек.
Этамид — диэтиламид парасульфобензойной кислоты, тормозит реабсорбцию мочевой кислоты в почечных канальцах, способствует выведению ее с мочой и уменьшению содержания ее в крови.
Препарат назначают по 0.35 г 4 раза в день после еды в течение 10-12 дней. После 5-7-дневного перерыва проводят второй курс продолжительностью 7-10 дней. Лечение повторяется 3-4 раза в год. Переносимость препарата хорошая. В отдельных случаях возможны диспептические явления, преходящая дизурия.
Бензобромарон (дезурик) — оказывает сильное урикозурическое действие, обусловленное торможением всасывания мочевой кислоты в проксимальных почечных канальцах. Кроме того, препарат ингибирует ферменты, участвующие в синтезе пуринов. Под влиянием бензобромарона усиливается также выделение мочевой кислоты через кишечник.
Препарат выпускается в таблетках по 0.1 г, назначается во время еды, начиная с 0.05 г (1/2 таблетки) 1 раз в день, при недостаточном снижении содержания уратов в крови — по 1 таблетке в день.
Переносимость бензобромарона хорошая, в отдельных случаях возможны диспептические явления, кожные аллергические реакции; диарея. В первые дни лечения могут усилиться боли в суставах, в этих случаях надо принимать НПВС.
При лечений бензобромароном необходимо выпивать не менее 2 л щелочной жидкости в день для предупреждения отложения конкрементов в мочевых путях.
Противопоказаниями к применению бензобромарона являются тяжелые поражения печени и почек.
Хипурик — микронизированный бензобромарон в таблетках по 0,8 г. Лечение проводится так же, как бензобромароном.
Уродан — смесь следующего состава: пиперазина фосфата — 2.5 части, гексаметилентетрамина — 8 частей, натрия бензоата — 2 части, лития бензоата — 2 части, натрия фосфата (двузамещенного) — 10 частей, натрия гидрокарбоната — 37.5 части, кислоты виннокаменной — 35.6 части, сахара — 1.9 части.
Препарат выпускается в виде гранул белого цвета, легко растворяется в воде с выделением углекислого газа.
Уродан сдвигает pH мочи в щелочную сторону. Наличие в уродане пиперазина фосфата и лития бензоата способствует образованию относительно легко растворимой соли мочевой кислоты и выделению ее с мочой.
Уродан назначается внутрь перед едой по 1 чайной ложке в 1/2 стакана воды 3-4 раза в день. Лечение проводится 30-40 дней. При необходимости курс повторяют. Переносимость препарата хорошая.
Кетазон — производное фенилбутазона, увеличивает урикозурию и обладает противовоспалительным действием. Назначается по 1-2 таблетки (0.25-0.5 г) г, в дальнейшем доза может быть увеличена до 3-4 таблеток в день, после снижения уровня урикемии можно перейти на поддерживающую дозу — 1 таблетка в день.
2.5.6. Антиподагрические средства смешаиного действия
Алломарон — комбинированный препарат, содержащий 100 мг аллопуринола и 20 мг бензобромарона; сочетает действие обоих антиподагрических средств: ингибирует синтез мочевой кислоты и увеличивает экскрецию ее с мочой. Сочетание в алломароне двух препаратов — урикодепрессанта и урикоэлиминатора позволяет уменьшить риск побочного действия аллопуринола и исключить риск образования камней в почках.
Алломарон эффективно снижает синтез мочевой кислоты, благодаря этому экскреция ее при лечении алломароном остается в пределах нормы (несмотря на использование в препарате бензобромарона). В связи с этим не требуется соблюдения мер предосторожности (обильное питье, подщелачивание мочи), необходимых при проведении терапии урикозурическими средствами для предупреждения образования камней.
По эффективности 1 таблетка алломарона соответствует 300 мг аллопуринола. Обычная доза алломарона — 1 таблетка в сутки.
При выраженной урикемии дозу повышают до 2-3 таблеток в день. Больным с нефролитиазом в течение первых 10-14 дней лечения алломароном следует рекомендовать обильное питье и подщелачивание мочи.
Применение алломарона позволяет добиться большего снижения уровня мочевой кислоты, чем монотерапия аллопуринолом (100 мг в сутки) или бензобромароном (20 мг в сутки). Алломарон в дозе 1-3 таблетки в сутки обеспечивает нормализацию урикемии в течение 3-4 недель у большинства больных подагрой и гиперурикемией. Лечение длится 3-6 месяцев и дольше.
Алломарон используют при гиперурикемии любого происхождения и подагре для предупреждения рецидивов артрита, поражения почек и образования тофусов.
Противопоказания к назначению алломарона: беременность, лактация, повышенная чувствительность к препарату, возраст до 14 лет, ХПН. В последнем случае можно использовать только аллопуринол.
Алломарон хорошо переносится. В редких случаях он вызывает аллергические реакции, диспептические нарушения, снижение числа лейкоцитов и тромбоцитов в крови. Мобилизация мочевой кислоты из тофусов в начале лечения иногда сопровождается усилением боли в суставах. В таких случаях применяют колхицин или индометацин.
2.5.7. Взаимодействие различных антиподагрических средств
Салицилаты и бенемид. Салицилаты снижают или даже полностью блокируют урикозурическое действие бенемида.
Салицилаты и антуран. Салицилаты уменьшают повышенный антураном клиренс мочевой кислоты. С другой стороны, антуран блокирует урикозурическое действие салицилатов. Отмечено конкурентное действие в отношении связывания с белками сыворотки и транспорта уратов в почках. Эти два препарата усиливают действие друг друга в отношении канальцевой секреции, однако салицилаты блокируют ингибирующее действие на обратную реабсорбцию.
Антуран и бенемид. Сочетание этих препаратов положительно влияет на урикозурию, суммарный эффект более значителен, чем при изолированном применении препаратов.
Бенемид, антуран и мочегонные средства. Гипотиазид, этакриновая кислота, фуросемид усиливают урикемию за счет уменьшения объема экстрацеллюлярной жидкости. Кроме того, под влиянием этих препаратов снижается элиминация уратов. Это связано с высвобождением ангиотензина и нарушением почечного кровотока, что блокирует канальцевую секрецию мочевой кислоты. Гиперурикемия при продолжительном лечении мочегонными средствами обусловлена как стимулированием обратной реабсорбции, так и угнетением канальцевой секреции.
В связи с вышеизложенным при лечении диуретиками на фоне гиперурикемии целесообразно назначать бенемид и антуран.
Бенемид и аллопуринол. Аллопуринол замедляет метаболизм бенемида и удлиняет его действие, усиливая тем самым суммарный эффект.
2.5.8. Рекомендации по выбору и рациональному применению антиподагртеских средств
В. А. Насонова указывает, что при выработке схемы лечения и выборе медикаментозных средств следует учитывать: тяжесть течения, величину и тип гиперурикемии, состояние внутренних органов, наличие аллергии, индивидуальную реактивность больного.
При легком течении подагры (редкие, не очень тяжелые суставные кризы, возникающие 1-2 раза в год; отсутствие тофусов и нефропатии) и невысокой гиперурикемии (не выше 0.47-0.5 ммоль/л) назначают диету № 6, обильное питье щелочных минеральных вод (до 2 л в сутки). Периодически курсами можно назначать менее активные антиподагрические средства — оротовую кислоту, этамид, которые хорошо переносятся больными.
При среднетяжелом и тяжелом течении подагры и более высоких цифрах гиперурикемии наряду с диетой необходимо непрерывно применять активные антиподагрические средства.
При метаболическом типе гиперурикемии с высоким уровнем мочевой кислоты в крови при хорошем ее выделении и хорошем клиренсе больному при длительной терапии назначаются урикодепрессанты (аллопуринол, милурит, тиопуринол, алломарон). Антуран, бенемид и другие урикозурические средства в этом случае не показаны.
Урикозурические средства назначают при почечном типе гиперурикемии с недостаточным выведением мочевой кислоты с мочой — менее чем 3.5 ммоль в сутки, но только больным, у которых отсутствуют ХПН, почечнокаменная болезнь, заболевания печени, ЖКТ. При наличии этой патологии применяют только урикодепрессанты (аллопуринол).
При смешанном типе гиперурикемии (высокая гиперурикемия и снижение выделения мочевой кислоты почками — менее 3.56 ммоль в сутки) целесообразно лечение алломароном или комбинацией урикодепрессантов и урикоэлиминаторов, дозы которых подбирают индивидуально в зависимости от уровня мочевой кислоты в крови и в суточной моче (табл. 11).
| Стадия | Клиническиесиндромы | Диагностическиекритерии | Лечение |
| Гипер-урикозурическая | Острая мочекислая нефропатия | Суточная почечная экскреция мочевой кислоты более 700 мг; эпизоды бурой мочи; олигурия; анурия; дизурия; ураты в осадке мочи; преходящая гиперурикемия; азотемия | Оральная гидратация в сочетании с натрия гидрокарбонатом; фуросемид 40-80 мг однократно; аллопуринол; гемодиализ |
| Нефролитиаз | Почечные колики; бессимптомные почечные камни (по данным УЗИ почек) | Аллопуринол; обеспечение диуреза более 1500 мл в сутки; урологическое вмешательство | |
| Бессимптомная гиперурикозурия | Суточная почечная экскреция мочевой | Обеспечение диуреза более 1500 мл в | |
| кислоты более 700 мг; наследственная отягощенность | сутки; диета | ||
| Гипер-урикемическая | Интерстициальный уратный нефрит | Гиперурикемия более 7 мг% (0.42 ммоль/л); | Аллопуринол |
| минимальный мочевой синдром; артериальная гипертензия; нарушения липидного, углеводного обмена | |||
| Иммунный гломерулонефрит | Данные биопсии почки | Аллопуринол | |
| Нефросклероз | Изостенурия; несоответствующее уровню креатинина повышение уровня мочевой кислоты | Аллопуринол (малые дозы) | |
| Рецидивирующие острые артриты | Асимметричное уменьшение размера почек; | Колхицин, НПВС | |
| кисты (по данным УЗИ почек); типичная клиника артритов; проба с колхицином | |||
| Тофусы | Поляризационная микроскопия содержимого тофуса | Аллопуринол |
Антиподагрические средства принимают в течение года, после чего можно сделать перерыв на 2 месяца (при нормальном содержании мочевой кислоты в крови).
После нормализации содержании мочевой кислоты в крови продолжается лечение диетой, снижают дозы антиподагрических средств; если был использован урикоэлиминатор, его заменяют урикоингибитором, дозировка которого зависит от лабораторных показателей (К, Кинев, 1980).
При возникновении суставного криза во время лечения средствами, снижающими уровень мочевой кислоты в крови, криз купируют колхицином или другими противовоспалительными средствами, не отменяя основного средства.
При хронической подагре, протекающей с частыми и тяжелыми кризами, проводят длительное лечение колхицином.