Лечение сердечной недостаточности у беременных
Лечение сердечной недостаточности у беременных следует проводить в условиях стационара. Ограничение физической нагрузки— необходимое условие лечения — может быть достигнуто назначением постельного режима, при котором увеличивается диурез и уменьшаются отеки даже без применения мочегонных средств Постельный режим не должен продолжаться более 2—3 нед. Поскольку беспокойство, тревога у больных сердечной недостаточностью могут уменьшить диурез, рекомендуется назначение седативных средств, например препаратов валерианы, пустырника.
В диете предусматривается ограничение соли до 1—3 г и жидкости до 1,5 л в день. У больных с недостаточностью кровообращения слизистая оболочка желудочно-кишечного тракта отечна, в результате чего всасывание затруднено. В связи с этим поступление пищи должно быть частым (5—б раз в день), небольшими порциями Желательно употреблять больше зелени, содержащей витамины, так как витамин С лучше усваивается в белковой среде, борщ с мясом полезнее, чем постный суп. В течение всей беременности необходим прием витамина B1. Калийсодержащие продукты (изюм, урюк, курагу) следует предварительно протереть для лучшего всасывания в кишечнике.
Основными лекарственными средствами при лечении сердечной недостаточности являются сердечные гликозиды и диуретики. Гликозиды влияют на электролитный обмен в сердечной мышце. Они изменяют транспорт калия и натрия через мембрану миофибрилл, содействуют концентрации кальция в сердечной мышце, усиливают процесс ее возбуждения, способствуют мышечному сокращению. Под воздействием сердечных гликозидов сокращаются размеры сердца, что приводит к снижению потребности миокарда в кислороде. Результатами положительного инотропного действия сердечных гликозидов являются увеличение сердечного выброса и уменьшение застоя крови, увеличение диуреза, уменьшение отеков. Сердечные гликозиды улучшают кровоснабжение органов и тканей, восстанавливают метаболические процессы. Показателями эффективности лечения сердечными гликозидами являются урежение пульса (если была тахикардия) и ликвидация других симптомов декомпенсации (одышки, отеков).
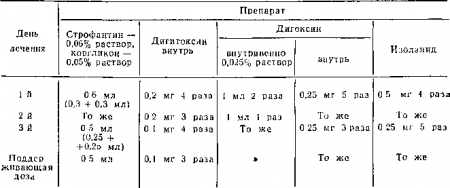
По быстроте наступления терапевтического эффекта сердечные гликозиды разделяют на 3 группы. Строфантин, коргликон оказывают быстрое действие: максимальный эффект наступает через 15—20 мин после внутривенного введения Для поддержания лечебного действия их следует назначать 2 раза в сутки. Дигоксин и изоланид (целанид) — препараты средней скорости действия (максимальный эффект через 30—40 мин после внутривенного введения и через 2—3 ч при приеме внутрь). Их также лучше давать в 2 приема. Дигитоксин имеет более медленное действие (максимальный эффект через 0,5—2 ч после внутривенного введения и через 4—6 ч после приема внутрь). Скорость инактивации этого препарата невелика, в связи с чем суточную дозу можно принимать 1 раз в день. Препараты быстрого действия плохо всасываются и должны назначаться только внутривенно.
Полный терапевтический эффект от действия любого препарата наступает при получении насыщающей (оптимальной) дозы, которая может быть достигнута быстро или медленно. Для быстрой дигитализации насыщающую дозу гликозида вводят в течение суток, при умеренно быстрой — в течение первых 1—2 сут вводят 50% насыщающей дозы, вторую половину назначают в течение последующих 3-х суток (табл. 1). При медленном способе насыщения гликозидами в первые сутки вводят 40% дозы, остальную — в течение 8—10 дней. Быстрое насыщение показано при острой сердечной недостаточности, при хронической рекомендуется умеренно быстрое. Медленная дигитализация применяется редко, так как терапевтический эффект чаще бывает недостаточным, а гликозидная интоксикация не исключается. В тяжелых случаях лечение начинают с внутривенного введения строфантина или коргликона, а затем переходят на пероральные средства. Если женщина поступает незадолго до родов или у нее отмечаются явления угрожающих преждевременных родов и необходимо быстрее ликвидировать недостаточность кровообращения, лечение проводят парентеральными препаратами. Внутривенные средства применяют и в родах.
Таблица 1.
Строфантин оказывает наиболее выраженное действие на гемодинамику, отчетливо увеличивает минутный и ударный объем крови. Коргликон менее активен, чем строфантин. Для получения эквивалентного терапевтического эффекта необходимо ввести 0,5 мг строфантина или 1,8 мг коргликона. Дигитоксин лучше использовать для перевода тахиаритмической мерцательной аритмии в брадиаритмическую. 60% дигоксина и изоланида выводится с мочой, концентрация их в организме (так же, как и других гликозидов) зависит от функции почек; со снижением клубочковой фильтрации гликозиды накапливаются в крови и доза их должна быть уменьшена пропорционально этому снижению. Настой горицвета применяют при недостаточности кровообращения I ст., брадикардии, при которой нельзя назначать препараты наперстянки.
Доза сердечных гликозидов может быть уменьшена в 1,5—2 раза, если их комбинировать с рибоксином (0,6—1,2 г в сутки), обладающим инотропным действием. Рибоксин является предшественником АТФ, участвует в синтезе нуклеотидов, стимулирует окислительно-восстановительные процессы.
Назначение сердечных гликозидов противопоказано при желудочковых формах тахикардии (может возникнуть фибрилляция желудочков), при неполной форме атриовентрикулярной блокады (может перейти в полную), при аортальных стенозах (увеличивается затруднение оттока) и изолированных митральных стенозах («чистый» митральный стеноз), не осложненных мерцательной аритмией.
Сердечные гликозиды при передозировке или в результате кумуляции вызывают токсические явления, клинически проявляющиеся тошнотой, рвотой, поносом, нарушением зрения (затуманивание зрения, окрашивание предметов в желтый или зеленый цвет). Особенно серьезны кардиальные признаки интоксикации. Могут появиться все известные формы нарушения ритма сердца, чаще всего — желудочковые экстрасистолы, бигеминия, политопные и групповые экстрасистолы. Особенно опасна желудочковая тахикардия, смертность при которой достигает 65% вследствие возможного возникновения фибрилляции желудочков. Кроме того, может развиться атриовентрикулярная или внутрижелудочковая блокада, вплоть до полной поперечной блокады и даже остановки сердца. Для раннего выявления гликозидной интоксикации в период лечения необходим частый ЭКГ-контроль. В этом случае зубцы Р и Т снижаются, иногда становятся отрицательными, интервал Р — Q удлиняется, интервал S—Т опускается.
Причина возникновения аритмий и нарушений проводимости при лечении сердечными гликозидами имеет сложный генез, в частности определенную роль играет дефицит калия в клетках миокарда и в крови.
Во избежание остановки сердца в период лечения сердечными гликозидами противопоказано введение солей кальция, особенно внутривенно. Для снятия интоксикации гликозидами в первую очередь необходима срочная отмена препаратов. При отсутствии выраженных нарушений проводимости можно вводить калия хлорид внутривенно и per os. При атриовентрикулярной блокаде I ст. под строгим контролем можно использовать (3-блокаторы (индерал, обзидан) в малых дозах (10—30 мг в день), дифенин 0,1 г 2—3 раза в день. Интоксикация быстро прекращается после внутримышечного введения 5% раствора унитиола по 5 мл 3—4 раза в сутки. При отсутствии этих препаратов рекомендуется внутривенное введение 2 мл 2% раствора цитрата натрия.
Наряду с сердечными гликозидами в лечении недостаточности кровообращения широко используют диуретики Мочегонные средства уменьшают количество натрия и жидкости в организме при гиперволемии, снижают венозное давление и уменьшают венозный застой крови в органах. Это особенно важно при застое в печени и легких, при приступах сердечной астмы или отеке легких. Сократительную деятельность сердца диуретические препараты не усиливают и не могут заменить сердечные гликозиды.
Мочегонные средства не одинаковы по активности диуретического эффекта. К мощным диуретикам относятся:
- фуросемид, урегит;
- слабее, но продолжительнее действуют гипотиазид, циклометиазид, гигротон, бринальдикс, диакарб;
- еще менее выражены мочегонные свойства верошпирона, триамтерена, амило-рида;
- к наиболее слабым относится эуфиллин.
Основные показатели, характеризующие мочегонные средства, представлены в табл. 2. Рекомендуется начинать лечение
с малых доз, постепенно их увеличивая, добиваясь объема суточного диуреза 2—3 л Мочегонные препараты лучше усваиваются при приеме их натощак. Урегит и фуросемид, действие которых продолжается 6—8 ч, можно назначать дважды в день: натощак и в полдень. Лечение диуретиками может быть непрерывным (курсами по 3—5 дней) или, в более легких случаях, прерывистым. Если гипотиазид не оказывает действия в дозе 200 мг, дальнейшее увеличение дозы бесполезно и следует сменить препарат. Лечение фуросемидом начинают с 40 мг, затем удваивают дозу, доведя ее при анурии до 500—1000 мг перорально (22 таблетки) или 200 мг лазикса (10 ампул) внутривенно. Тромбоза сосудов при этом не наблюдается, так как изменяется одновременно свертывающая и противосвертывающая системы. Урегит более токсичен, чем лазикс, но иногда бывает эффективнее, чем фуросемид. Ртутные диуретики беременным противопоказаны.
Поскольку салуретики несколько уменьшают почечный кровоток и клубочковую фильтрацию, тиазидовые мочегонные рекомендуется назначать одновременно с эуфиллином, действующим противоположно на почечную гемодинамику.
При недостаточности кровообращения I ст. обычно мочегонные средства применять не следует, достаточно назначить эуфиллин. При недостаточности кровообращения IIA ст. эффективны тиазидовые мочегонные и нетиазидовые сульфаниламиды (гигротон, бринальдикс) самостоятельно или в сочетании с калийсберегающими препаратами. Назначение других диуретиков при недостаточности кровообращения IIA ст не рекомендуется вследствие опасности передозировки. При недостаточности кровообращения IIБ ст. назначают как сульфаниламидные препараты в сочетании с калийсберегающими, так и мощные диуретики: фуросемид, урегит. При недостаточности кровообращения III ст. мочегонный эффект оказывают только последние в сочетании с калийсберегающими препаратами.
Салуретики выводят из организма не только натрий, но и другие электролиты. Так, потеря хлора может привести к появлению судорог, однако основные осложнения связаны с развивающейся гипокалиемией. Редкое применение диуретиков (1 раз в 5 дней) не вызывает гипокалиемии, в то время как ежедневное или через день приводит к ощутимой потере калия. Симптомами гипокалиемии являются мышечная слабость, вялость, потеря аппетита, парез кишечника, экстрасистолия, снижение содержания калия в крови ниже 3,5 ммоль/л, изменения ЭКГ в виде уплощения и инверсии зубиа Т, удлинения интервала Q — Т и снижения сегмента S — Т, низкого вольтажа. Больным, получающим салуретики, особенно в сочетании с сердечными гликозидами, необходимо не только добавлять в пищу продукты с увеличенным содержанием калия (курага, изюм, картофель, капуста), но и назначать препараты калия по 2—3 г/сут. Для этих целей используют калия хлорид (в порошках, растворах) или 10% раствор калия ацетата. В таких препаратах, как калия оротат, панангин содержание калия недостаточно высокое.
Помимо нарушения электролитного баланса, мочегонные средства могут вызвать сдвиги кислотно-основного состояния. Ингибиторы угольной ангидразы (диакарб, фонурит), блокируя секрецию ионов водорода, вызывают метаболический ацидоз. Тиазидовые мочегонные (фуросемид и урегит) вызывают развитие метаболического алкалоза, тесно связанного с гипокалиемией. Введение калия хлорида позволяет ликвидировать как гипокалиемию, так и алкалоз.
Несмотря на малую токсичность салуретиков, сульфаниламидные, тиазидовые мочегонные противопоказаны при сахарном диабете (так как снижают толерантность к глюкозе) и при опасности тромбоэмболии. В очень редких случаях диуретики (особенно тиазидовые) вызывают у плода геморрагический диатез. Родильницам тиазидовые мочегонные лучше не назначать, так как они с молоком матери поступают к ребенку. Не рекомендуется использовать в первые 3 мес беременности и спиронолактоны.
Калийсберегающие диуретики обладают слабым мочегонным действием. К ним относятся антагонисты альдостерона (верошпирон, альдактон), а также триамтерен и амилорид, не являющиеся антагонистами альдостерона. Рассчитывать на выраженный диурез при использовании этих препаратов не приходится, но они сберегают калий и их целесообразно назначать одновременно с салуретиками.
Наряду с сердечными гликозидами и мочегонными средствами, а иногда и вместо них (при непереносимости, брадикардии, экстрасистолии) могут быть применены препараты камфоры, кофеина, эуфиллина. Камфора и кофеин в основном действуют на сосудодвигательный центр. Камфора также оказывает влияние на сердце, активируя действие симпатических нервных волокон, усиливающих сердечные сокращения. Кофеин в терапевтических дозах улучшает кровоснабжение сердца, усиливает его сокращение, а также диурез; при этом ритм сердечных сокращений не ускоряется, артериальное давление не повышается. Эуфиллин улучшает кровоснабжение миокарда, почек, матки и плаценты, увеличивает клубочковую фильтрацию и диурез, снимает бронхоспазм. Кроме того, эуфиллин уменьшает давление в системе легочной артерии, что особенно важно при лечении гипертензии малого круга кровообращения. Его можно вводить перорально (0,15 г 2—3 раза в день) и внутривенно (5—10 мл 2,4% раствора на 10 мл 40% раствора глюкозы).
Для улучшения функции миофибрилл проводят метаболическую терапию Это лечение длительное, не менее месяца. Только к 20-му дню клетка начинает усваивать витамины группы В.
Панангин (1—3 драже 3 раза в день) способствует внутриклеточному введению калия. Калия оротат (витамин В13)—неспецифический метаболический стимулятор — улучшает состояние белкового обмена и переносимость сердечных гликозидов. Его назначают по 0,25 г 3—4 раза в день. Кроме калия оротата, к нестероидным метаболическим средствам относятся фолиевая кислота (0,001 г 3 раза в день), инозин (0,4 г 3 раза в день). Молекулы АТФ и кокарбоксилазы не могут проникнуть внутрь клетки, поэтому их назначение бессмысленно [Чазов Е. И., 1975].
Оксигенотерапия — обязательное средство лечения. Лучшим способом использования кислорода является гипербарическая оксигенация. При обычном давлении (10,1 кПа, или 1 атм) в 100 мл плазмы растворяется 0,3 мл кислорода, при давлении в 2 атм (20,2 кПа) —4,3 мл, в 3 атм (30,3 кПа) —6,6 мл кислорода. Ткани усваивают кислород из плазмы, при уменьшении его содержания в плазме он поступает туда из эритроцитов. В герметической камере с повышенным давлением, куда помещают больную, происходит насыщение кислородом не только плазмы, но и всей жидкой среды организма, составляющей 70% массы тела.
В последние годы при тяжелой сердечной недостаточности используют периферические вазодилататоры, снижающие венозный и артериальный тонус. Для этой цели в вену капельно вводят нитроглицерин, молсидомин и др. Все эти препараты беременным противопоказаны.
Л. В. Ванина и соавт. (1982а) выявили суточный ритм осложнений, возникающих у беременных с пороками сердца. Острая сердечная недостаточность обычно развивается в период с 22 до 3 ч, легочная тромбоэмболия — в предутренние часы (с 3 до 5 ч), нарушения ритма сердца — с 8 до 12 ч. Поэтому с целью профилактики отека легких авторы предлагают усиливать дозу сердечных гликозидов и преднизолона в вечерние, а не в утренние часы; трофические и антикоагулянтные препараты (панангин, витамин Be, фенилин) лучше назначать в ранние утренние (6—7) и вечерние (18—19) часы.