Термин «острый панкреатит», по мнению некоторых авторов (С.В.Лобачев, Г.М. Маждраков и др.), является в некотором смысле условным понятием, так как не все морфологические изменения, возникающие в поджелудочной железе при остром панкреатите, соответствуют общепринятым проявлениям воспалительного процесса. При остром панкреатите в поджелудочной железе обнаруживают не только признаки острого воспаления, но и наличие кровоизлияний и некротических процессов, обусловленных самоперевариванием ткани железы панкреатическими ферментами.Этиология острого панкреатита. Основными факторами, вызывающими развитие острого панкреатита, являются:
- билиарно- и дигестивно-панкреатичсский рефлюкс;
- непроходимость и гипертония панкреатических протоков;
- нарушение кровоснабжения поджелудочной железы;
- аллергические и инфекционные процессы.
Теория рефлюкса желчи в панкреатический проток (E.Opie, 1901). Заброс желчи в систему панкреатических протоков повышает внутрипротоковое давление, в результате чего происходит разрушение железистых клеток. Z.Dragstedt доказал, что клетки поврежденной паренхимы железы под воздействием желчи выделяют цитокиназу, которая оказывает разрушающее действие на ткань поджелудочной железы.
Теория гипертонии панкреатического протока (A.Rich, G.Duff, 1936).
Авторы доказали, что повышение давления в протоковой системе поджелудочной железы приводит к разрыву ее ацинусов и мелких протоков, а также к повреждению клеток. В результате этого освобождается цитокиназа, возникает самоактивация ферментов и самопереваривание ткани железы.
Нарушение кровоснабжения поджелудочной железы (И.Г. Руфанов, 1925; В.М. Воскресенский, 1951). Нарушение артериального кровоснабжения поджелудочной железы может способствовать возникновению острого панкреатита. Подтверждением этому является тот факт, что отек и некроз поджелудочной железы нередко встречаются у пожилых и тучных больных, страдающих распространенным атеросклерозом.
Аллергическая теория. Роль аллергии в возникновении острого отека и геморрагического некроза поджелудочной железы подчеркивают многие авторы (R.Gregroire, R.Couvelaire, 1937; П.Д.Соловов, 1940; О.С.Кочнев, 1958). О возможной аллергической природе острого панкреатита свидетельствуют бурное течение его симптомов, быстрое развитие отека и некроза ткани железы с последующим развитием явлений шока, а также нередко возникающая эозинофилия.
Морфологически аллергический характер патологических изменений при остром панкреатите подтверждается геморрагическим характером воспаления и наличием фибринных тромбов в сосудах поджелудочной железы.
Роль инфекции в возникновении острого панкреатита подтверждается тем, что острый геморрагический панкреатит может возникнуть при остром воспалительном процессе в желчном пузыре без нарушения пассажа желчи по желчным протокам, при остром паротите, тифозных и других инфекционных заболеваниях. Инфекция в поджелудочную железу проникает но кровеносным и лимфатическим сосудам.
Таким образом, суть острого панкреатита заключается в том, что происходит внутриклеточная активация вырабатываемых поджелудочной железой ферментов с последующим ферментативным аутолизом ацинозных клеток, с образованием очагов некроза и асептического (бактериального) воспаления вокруг. Инфекционное воспаление железы, как правило, является осложнением панкреонекроза. Оно развивается в поздних стадиях заболевания вследствие микробного инфицирования некроза.
Активации ферментов в самой поджелудочной железе способствуют:
- повреждение ацинозных клеток;
- гиперсекреция панкреатического сока;
- затруднение оттока панкреатического сока с развитием острой гипертензии в протоках поджелудочной железы.
К повреждению ацинозных клеток может привести:
- травма живота и поджелудочной железы;
- оперативное вмешательство на поджелудочной железе:
- расстройство кровообращения в ткани железы (тромбоз, эмболия, перевязка сосуда и пр.);
- экзогенная интоксикация;
- аллергическая реакция;
- алиментарные нарушения.
К гиперсекреции поджелудочной железы приводят:
- злоупотребление алкоголем;
- обильная, особенно жирная пища.
Затруднению оттока панкреатического сока способствуют патологические процессы, локализующиеся в зоне выводного протока поджелудочной железы: закупорка ампулы большого дуоденального сосочка камнем, стеноз большого дуоденального сосочка, отек слизистой оболочки двенадцатиперстной кишки в зоне большого дуоденального сосочка.
Патогенез острого панкреатита. Начальным механизмом патогенеза острого панкреатита является процесс активации протеолитических ферментов в результате взаимодействия их с цитокиназой. В патогенезе острого панкреатита выделяют две стадии.
I.Трипсиновая стадия.
- Цитокиназа активирует трипсиноген, превращая его в трипсин.
- Трипсин переводит в активное состояние и трипсиноген, и хемотрипсиноген за счет цитокиназы переваренных тканей.
- Трипсин и трипсиноген поражают межуточную ткань и сосуды поджелудочной железы, вызывая отек, стаз и геморрагию. В этих условиях продолжается гибель клеток ткани железы и соответственно новое поступление цитокиназы.
II.Липазная стадия.
- Соли жирных кислот переводят в активное состояние липазу, что дает начало развитию жирового некроза.
- Наличие отека, геморрагии и жирового некроза приводит к разрушению ткани поджелудочной железы, распространению отека на окружающие ткани, к транссудации жидкости в брюшную и плевральную полости, а иногда и в полость перикарда, в забрюшинное пространство.
- В патологический процесс вовлекаются органы брюшной полости (перитонит), забрюшинного пространства (паранефрит) и грудной клетки (плеврит и перикардит). Развивается так называемый плюривисцеральный синдром.
- В очагах жирового некроза происходит связывание кальция солями жирных кислот и к 2-3-м суткам может развиться гипокальциемия, которая может привести к возникновению тетании.
- Развивающийся перитонит с парезом кишечника приводит к нарушению водно-электролитного и белкового обменов.
На фоне линазной стадии панкреатита создаются условия для развития гнойного панкреатита. Таким образом, при остром панкреатите в поджелудочной железе наблюдаются следующие «местные» натоморфологические изменения:
- Отек поджелудочной железы и окружающих ее тканей.
- Некроз жировой ткани.
- Образование геморрагических очагов.
- Некроз паренхимы поджелудочной железы.
- Гнойное воспаление.
Патоморфологические изменения, развивающиеся в поджелудочной железе при остром панкреатите, легли в основу классификации острого панкреатита. В 1978 г. V Всероссийский съезд хирургов предложил следующую классификацию острого панкреатита:
- Отечный панкреатит.
- Жировой панкреонекроз.
- Геморрагический панкреонекроз.
- Гнойный панкреатит.
Однако в клиническую практику в последние годы внедряется классификация острого панкреатита, принятая в Атланте в 1992 г. Согласно этой классификации острый панкреатит подразделяют на следующие формы: отечноинтерстициальную. некротическую, псевдокисту поджелудочной железы, абсцесс поджелудочной железы.
Для оценки общего состояния больного предлагается классификация острого панкреатита, в основе которой лежат форма патологического процесса и период развития заболевания:
- Клинико-анатомические формы:
- Отечный панкреатит.
- Жировой панкреонекроз.
- Геморрагический панкреонекроз.
- Смешанный панкреонекроз.
- Периоды болезни:
- Период гемодинамических нарушений и панкреатогенного шока.
- Период функциональной недостаточности паренхиматозных органов.
- Период дегенеративных гнойных осложнений.
- Осложнения:
- Токсемические: плевральный выпот («панкреатическое легкое»), токсическая дистрофия печени, почек. Эрозивногеморрагический гастрит. Делириозный синдром. Кома.
- Некротические и постнекротические: парапанкреатический инфильтрат, абсцесс поджелудочной железы, флегмонозный или апостематозный панкреатит, флегмона забрюшинного клетчаточного пространства, ложная киста поджелудочной железы.
- Висцеральные: наружные и внутренние свищи (панкреатические, желчные, желудочные, кишечные, панкреатобронхиальные, плевральные).
- Аррозивные кровотечения.
- Окклюзионные поражения сосудов: тромбозы.
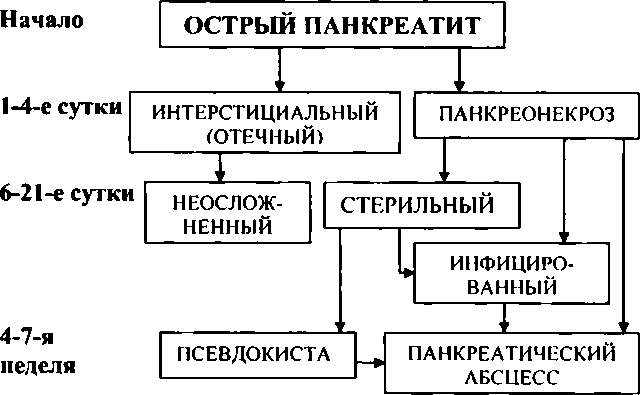
При остром деструктивном панкреатите очень важна своевременная оценка вариантов патоморфологической трансформации зон некроза в поджелудочной железе и забрюшинном пространстве, которая, как показала клиническая практика, тесно связана со сроками развития болезни (схема 8).
Клиническая картина острого панкреатита зависит от формы патологического процесса и стадии заболевания. Жалобы больных острым панкреатитом сводятся к описанию болевого симптома, клиники динамической непроходимости кишечника, дыхательной и сердечной недостаточности. В поздних стадиях заболевания они характеризуются нарушением функции основных систем внутренних органов (плюривисцеральный синдром).
Боль при остром панкреатите по своей интенсивности бывает умеренной при отечной форме панкреатита и очень сильной при панкреонекрозе. Она чаще всего возникает по еле погрешностей в диете. В большинстве случаев боль появляется внезапно, локализуется в эпигастральной области и по проекции расположения поджелудочной железы.
Схема 8