Патоморфологическая трансформация острого панкреатита
При поражении патологическим процессом головки поджелудочной железы боль обычно локализуется в подложечной области или справа от средней линии живота. При вовлечении в процесс тела железы боль локализуется в эпигастральной области, а хвоста — в верхней левой половине живота. В случаях тотального поражения поджелудочной железы боль занимает всю верхнюю половину живота, нередко принимая опоясывающий характер (симптом Воскресенского — Лобачева).
Боль при остром панкреатите может иррадиировать в поясничную область (симптом Mayo-Robson), правую лопатку (симптом Boas), правое плечо, в правую надключичную область (симптом Mussy), левую половину грудной клетки.
Причиной возникновения болей при остром панкреатите является сдавление нервных сплетений, расположенных вокруг поджелудочной железы, увеличенной в объеме поджелудочной железой и распространяющимся на парапанкреатическую клетчатку отеком.
Рвота является характерным симптомом острого панкреатита. Она возникает одновременно с болью или чаще присоединяется к ней, бывает повторной и мучительной, иногда принимает неукротимый характер. Рвотные массы содержат слизь, остатки пищи, а иногда и примесь крови. Некоторые больные острым панкреатитом отмечают ощущение вздутия живота, задержку отхождения газов.
При осмотре больного острым панкреатитом следует обратить внимание на его положение в постели. При средней и легкой форме течения патологического процесса больные в постели ведут себя спокойно, активны. При тяжелых формах панкреатита во время приступа болей одни больные возбуждены, мечутся в постели, кричат от болей, другие лежат неподвижно с приведенными к животу ногами.
Температура тела больных с острым панкреатитом либо нормальная, либо субфебрильная. В случаях развития гнойного воспаления отмечается подъем температуры до 38°С и выше. При осмотре кожных покровов больного с острым панкреатитом могут быть выявлены следующие симптомы:
- симптом Mondor — фиолетовые пятна на коже туловища и лица, чередующиеся с участками бледной кожи;
- симптом Halsted — цианоз кожи живота;
- симптом Турнера — цианоз кожи боковых поверхностей живота и поясничной области;
- симптом Grunwald — петехиальные высыпания на коже в области пупка.
Изменение окраски кожных покровов обусловлено дистонией сосудов кожи, вызванной болевым симптомом, общей гипоксией тканей, повышенным содержанием гистамина в крови.
Живот больного с острым панкреатитом может быть вздут. Перистальтика кишечника бывает либо усилена, либо совсем не прослушивается. При перкуссии брюшной полости может быть установлено наличие жидкости в брюшной полости и высокого перкуторного звука над поверхностью кишечника. Пальпаторно напряжение мышц брюшной стенки не определяется. Даже при перитоните степень напряжения мышц брюшной стенки незначительна. Вместе с тем на фоне умеренного общего защитного напряжения мышц брюшной стенки выявляется значительное регионарное ее напряжение в эпигастральной области, в проекции поджелудочной железы (симптом Кӧrte). Этот симптом следует рассматривать как висцеромоторный, или аксон-рефлекс.
При пальпации живота у больных с острым панкреатитом выявляется значительно выраженная кожная гиперестезия, зона расположения которой связана с локализацией патологического процесса в том или ином отделе железы (рис.51).
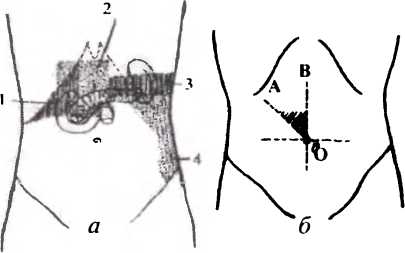
Рис. 51. Зоны повышенной чувствительности кожи при остром панкреатите: а — при локализации воспалительного процесса в головке (I). теле (2). верхней части хвоста (3). нижней части хвоста поджелудочной железы (4): б — треугольник АОВ — область повышенной чувствительности при вовлечении в воспалительный процесс головки поджелудочной железы и желчных протоков
Глубокая пальпация живота в области поджелудочной железы выявляет отсутствие пульсации брюшной аорты (симптом Воскресенского). При пальпации области левого косто-вертебрального угла можно установить наличие ригидности или болезненности (симптом Mayo-Robson).
Лабораторная диагностика. Большое значение для диагностики острого панкреатита имеет исследование крови. При деструктивных формах острого панкреатита у некоторых больных отмечается гипохромная анемия, хотя при резком обезвоживании в первые двое суток может отмечаться эритроцитоз. Лейкоцитоз обнаруживается приблизительно у 60% больных с острым панкреатитом. При этом характерен нейтрофильный сдвиг влево за счет увеличения незрелых форм, лимфопения, анэозинофилия, увеличенная СОЭ.
Из ферментов поджелудочной железы практическое значение имеет определение амилазы (диастазы) мочи. Повышение ее активности (более 128 ед. по Вольгемуту) отмечается более чем у 70% больных. Однако в случае некроза ткани железы амилаза (диастаза) мочи бывает снижена. При тяжелом течении острого панкреатита следует определять амилазу в сыворотке крови, содержание которой бывает повышено.
Определение в крови концентрации ионов калия, натрия и особенно кальция, а также сахара, общего белка и белковых фракций позволяет установить степень тяжести общего состояния больного с острым панкреатитом. При отечной форме острого панкреатита и жировом некрозе, как правило, наблюдается гиперкоагуляция, а при геморрагическом некрозе — гипокоагуляция крови. Почти всегда отмечаются гиперфибриногенемия и повышение содержания С-реактивного белка.
При панкрсонекрозе нередко отмечается снижение суточного диуреза, вплоть до анурии. В анализе мочи выявляются протеинурия, микрогематурия и цилиндрурия. Специальные методы исследования. Из специальных методов исследования для диагностики острого панкреатита применяют: рентгенологическое исследование, компьютерную томографию, ультразвуковую томографию, эндоскопическое исследование (гастродуоденоскопию и лапароскопию).
Рентгенологическое исследование не дает прямых указаний на поражение поджелудочной железы, а выявляет только косвенные признаки, помогающие в диагностике острого панкреатита. К косвенным рентгенологическим признакам острого панкреатита относятся: вздутие желудка, поперечно-ободочной кишки, иногда наличие горизонтальных уровней в кишечнике (чаши Kloiber), высокое стояние левого купола диафрагмы и исчезновение четкости контуров левой поясничной мышцы. В отдельных случаях при рентгенографии брюшной полости удается обнаружить наличие в ней свободной жидкости.
Компьютерная томография является «золотым стандартом» в топической диагностике и самым чувствительным методом исследования при остром панкреатите и его осложнениях. Она обнаруживает увеличение размеров поджелудочной железы, тень которой при отечной форме острого панкреатита имеет четкие контуры, а при геморрагическом, некротическом и гнойном панкреатите очертания поджелудочной железы становятся смазанными. С помощью компьютерной томографии удается обнаружить панкреатогенные абсцессы, жидкостные образования в забрюшинном пространстве в раннем периоде заболевания.
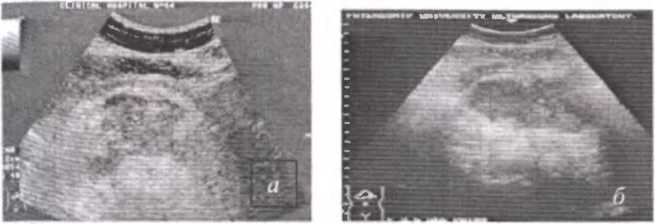
Ультразвуковая томография в настоящее время является наиболее быстрым и общедоступным, а также достаточно достоверным специальным методом исследования, позволяющим диагностировать острый воспалительный процесс в поджелудочной железе (рис.52).