Salvatore Mangione, M.D.
Как только зажгли светильники, вошел посланный и провел меня к императору, как тот велел ранее. Три врача наблюдали его с самого рассвета, двое исследовали его пульс, и все трое единодушно утверждали, что приближается приступ лихорадки. Я стоял в стороне, не говоря ни слова. Император удостоил меня взглядом и спросил, почему я не ощупываю его пульс, как то сделали двое других. Я ответил: «Двое моих собратий уже сделали это, и поскольку они сопровождали тебя все путешествие, то, как я могу предположить, они знают, в чем заключаются недостатки твоего пульса и лучше могут судить о твоем состоянии».
Когда я сказал это, император велел и мне исследовать его пульс. Мое заключение — принимая во внимание сложение и возраст — было таково, что пульс отнюдь не предсказывал наступление лихорадки, но свидетельствовал о том, что желудок императора страдает от переполнения пищей, превратившейся от долгого застоя в слизистые отбросы. Император похвалил мой диагноз, три раза кряду повторив: «Да, именно так и есть. Все так, как ты говоришь. Я съел слишком много холодной пищи».
Затем он спросил меня, какие меры следует предпринять для лечения. Я ответил, сказав: «Если бы ты был простым гражданином этой страны, я бы, как обычно, предписал тебе вина и немного перца. Но царственным больным врачи обычно прописывают более мягкое лечение. Достаточно будет обернуть живот материей, пропитанной теплой мазью со специями».
Гален, 129 — 201. Описание лечения императора
Марка Аврелия
ОБЗОР ТРАДИЦИОННЫХ МЕТОДОВ
Физикалыюе исследование сердечно-сосудистой системы состоит из пяти главных составляющих. Все пять составляющих необходимы для полноценной диагностики, как пять пальцев руки. В данной главе обсуждаются внешний вид больного, артериальный пульс, центральное венозное давление, яремный венный пульс и сердечный толчок. Аускультация (королева физикального исследования сердца и сосудов) обсуждается в главах И и 12.
| МЕТОДЫ ИССЛЕДОВАНИЯ | ОБОСНОВАНИЕ ВАЖНОСТИ УСВОЕНИЯ | |
| Внешний вид больного (осмотр) | ↑ | Обычно к этому виду врачебного исследования прибегают реже всего, однако он до сих пор сохраняет свое значение. Иногда диагноз можно поставить с первого взгляда на больного |
| Артериальный пульс (пальпация)* | ↑ | Проверенный временем метод, сохраняющий свое значение и в наши дни; впервые начал применяться 2300 лет назад |
| Центральное венозное давление и яремный венный пульс (осмотр) | ↑ | Определение требует умения и практики, но предоставляет врачу богатую информацию |
| Исследование области сердца (осмотр, пальпация и перкуссия) | ↑ | Также очень важный метод. Перкуссия сердца, ранее являвшаяся обязательной составной частью врачебного осмотра, все больше и больше уходит в область медицинских преданий, хотя она, если провести ее правильно, может дать ценные сведения о состоянии больного |
| Аускультация | ↑ | Главная часть физикального исследования; ею трудно овладеть, но невозможно переоценить то вознаграждение, которое получает овладевший аускультацией врач |
* Оценка артериального пульса обязательно включает в себя определение артериального давления (см. главу 2).
1. Каковы главные составляющие общего исследования сердечно-сосудистой системы?
Физикалыюе исследование — это лишь одна из пяти главных составляющих полного исследования сердечно-сосудистой системы. Кроме него необходимы: (1) сбор анамнеза; (2) рутинные инструментальные исследования (например, электокардиография [ЭКГ] и рентгенография грудной клетки); (3) неинвазивные лабораторные исследования (например, эхокардиография и диагностика с помощью радиоактивных изотопов), и (4) инвазивные методы исследования (прежде всего, катетеризация сердца).
ВНЕШНИЙ ВИД БОЛЬНОГО
2. Какие аспекты внешнего вида больного должны в первую очередь привлечь внимание врача при подозрении на заболевание сердца?
По предложению Perloff осмотр принято проводить в такой последовательности.
- Общий вид и строение тела.
- Жесты и походка.
- Лицо и уши.
- Глаза.
- Конечности.
- Кожа.
- Грудная клетка.
- Живот.
3. Какая информация может быть получена при оценке внешнего вида больного?
- Напряженный, страдающий и испуганный вид больного характерны для отека легких. Больной стремится принять сидячее положение; отмечается выраженная одышка и потливость.
- Анасарка характерна для застойной сердечной недостаточности.
- Высокий рост, длинные конечности и практическое отсутствие подкожпо-го жира характерны для синдрома Марфана. У таких больных может быть пролапс митрального клапана, расширение аорты и расслоение ее стенки.
- Высокий рост, длинные конечности характерны для синдрома Клайнфельтера. У больных могут быть дефекты межпредсердной или межжелудочковой перегородки, незаращение артериального протока и даже тетрада Фалло.
- Длинные конечности, кифосколиоз и «куриная грудь» характерны для гомоцистинурии. Больные часто склонны к тромбозам артерий среднего диаметра.
- Высокий рост в сочетании с утолщенными конечностями характерен для акромегалии (одновременно отмечаются артериальная гипертензия, кардиомиопатия и нарушения проводимости).
- Низкий рост, «крыловидная шея», маленький подбородок, широко расставленные соски и половой инфантилизм характерны для синдрома Тернера (в сочетании с коарктацией аорты и стенозом устья легочной артерии).
- Карликовость и полидактилия характерны для синдрома Эллиса —ван Крефельда (в сочетании с дефектом межпредсердной перегородки или общим предсердием).
- Патологическое ожирение и сопливость характерны для синдрома обструктивного апноэ во сне (в сочетании с гиповентиляцией, легочной гипертензией и легочным сердцем).
- Ожирение туловища, топкие конечности, лунообразное лицо и «бычий горб» (от англ. buffalo hump) характерны для больных с синдромом Кушиша (нередко в сочетании с артериальной гипертензией).
- Мезоморфный тип телосложения, повышенный вес, облысение, избыточное оволосение тела и внутреннее напряжение характерны для людей среднего возраста с ишемической болезнью сердца.
- Молоткообразные пальцы ног и полая стопа характерны для больных атаксией Фридрейха (в сочетании с гипертрофической кардиомиопатией, стенокардией и синдромом слабости синусового узла).
- Походка вразвалку, выраженный поясничный лордоз и псевдогипертрофия мышц голени характерны для больных мышечной дистрофией Дюшенна (в сочетании с гипертрофической кардиомиопатией и псевдоинфарктными изменениями ЭКГ).
- Неестественно прямая спина характерна для апкилозирующего спондилита (в сочетании с недостаточностью аортального клапана и полной поперечной блокадой сердца).
- Атаксическая походка характерна для больных третичным сифилисом (в сочетании с аневризмой аорты и недостаточностью аортального клапана).
- Предпочтительное положение приседания на корточки характерно для больных тетрадой Фалло.
- Симптом Левина (больной острым инфарктом миокарда прижимает к груди сжатый кулак).
4. Какая информация может быть получена при осмотре лица?
- Гипертелоризм (деформация черепа), пигментные пятна и «крыловидная шея» характерны для больных с синдромом Тернера.
- Преждевременное старение характерно для синдрома Вернера и прогерии (в сочетании с преждевременным атеросклерозом коронарных и системных артерий).
- Гаргоилизм (липохондродистрофия, множественный дизостоз) характерен для синдрома Гурлера (в сочетании с митральным и/или аортальным пороком).
- Круглое и полное лицо характерно для врожденного стеноза устья легочной артерии.
- «Лицо эльфа» (маленький подбородок, неправильно сформированные зубы, широко расставленные глаза, приоткрытый рот, отвисшие щеки, короткий и вздернутый нос) характерно для врожденного стеноза клапана легочной артерии и надклапанного аортального стеноза (часто в сочетании с гиперкальциемией и умственной отсталостью).
- Складка верхнего века, выступающий язык, маленькие уши, короткий нос и уплощенная спинка носа характерны для синдрома Дауна (в сочетании с врожденными аномалиями закладки эндокарда).
- Седловидный нос характерен для полихондрита (в сочетании с аневризмой аорты).
- Опущенные веки, маскообразное лицо, высокая линия оволосения головы и катаракта характерны для болезни Штейнерта (дистрофическая миотония в сочетании с нарушениями проводимости и пролапсом митрального клапана).
- Сухие и ломкие волосы, выпадение латеральных участков бровей, припухшие веки, апатичное лицо, увеличенный язык, утолщение и желтизна кожи характерны для микседемы (в сочетании с перикардитом и ишемической болезнью сердца).
- Уплотнение и натяжение кожи вокруг рта, рассеянные телеангиэктазии и гипер/гипопигментация характерны для склеродермии (в сочетании с легочной гипертензией, перикардитом и миокардитом).
- Румянец щек и цианоз губ характерны для митрального стеноза (акроцианоз).
- Пароксизмальное покраснение лица и шеи характерно для больных, страдающих карциноидным синдромом (в сочетании с легочным стенозом и недостаточностью/стенозом трехстворчатого клапана).
- Глухота и катаракта характерны для синдрома краснухи (в сочетании с незаращением артериального протока или стенозом устья легочной артерии).
- Укорочение глазной щели, маленькая верхняя губа и недоразвитие нижней челюсти характерны для наследственного алкогольного синдрома (в сочетании с дефектом межпредсердной или межжелудочковой перегородки).
- Односторонняя слабость нижней половины лица характерна для детей, страдающих кардиофациальным синдромом, который встречается у 5-10% новорожденных с врожденными пороками сердца (обычно дефектом межжелудочковой перегородки) и который часто выявляется только при крике.
- Пульсация мочки уха характерна для больного с недостаточностью трехстворчатого клапана.
- Макроглоссия характерна для синдрома Дауна, микседемы и амилоидоза (в сочетании с рестриктивной кардиомиопатией и застойной сердечной недостаточностью).
5. Какая информация может быть получена при осмотре глаз?
- Фиксированная ретракция верхнего века и экзофтальм характерны для гипертиреоза (в сочетании с наджелудочковыми тахиаритмиями, стенокардией и недостаточностью кровообращения с высоким сердечным выбросом).
- Фиксированный немигающий взгляд и проптоз глазного яблока характерны для повышенного центрального венозного давления.
- Ксантелазмы характерны для гиперпротеинемии и ишемической болезни сердца.
- Голубые склеры характерны для несовершенного остеогенеза (в сочетании с аортальной недостаточностью).
- Иктеричность склер характерна для кардиального цирроза печени.
- 6. Расширение слезных желез характерно для саркоидоза (в сочетании с рестриктивной кардиомиопатией, нарушениями проводимости и, возможно, легочным сердцем).
- Вывих хрусталика характерен для синдрома Марфана.
- Петехии на конъюнктиве характерны для эндокардита.
- Конъюнктивит характерен для болезни Рейтера (в сочетании с перикардитом, аортальной недостаточностью и увеличением интервала P-R на ЭКГ).
- Расщепление радужной оболочки (колобома) характерно для тотальной аномалии легочного венозного возврата.
- Изменения сетчатки глаза характерны для артериальной гипертензии и диабета (в сочетании с ишемической болезнью сердца и застойной сердечной недостаточностью) .
- Пятна Рота (Пятна Рота — мелкие, бледные, округлые очаги на глазном дне, характерные для септического состояния. — Прим. ред.) характерны для бактериального эндокардита.
6. Какая информация может быть получена при исследовании кожи?
- Желтуха характерна для застойной печени.
- Цианоз характерен для сброса крови справа налево.
- Бледность характерна для анемии и недостаточности кровообращения при высоком сердечном выбросе.
- Бронзовый цвет кожи характерен для гемохроматоза (в сочетании с рестриктивной кардиомиопатией).
- Телеангиэктазии характерны для синдрома Рандю-Ослера-Вебера (иногда в сочетании с легочными артериовенозными шунтами).
- Нейрофибромы, пятна цвета «кофе с молоком», мелкие пигментные пятна (веснушки) в подмышечной области (симптом Кроу) характерны для болезни фон Реклингаузена (в сочетании с феохромоцитомой).
- Симметричное витилиго (особенно на дистальных участках конечностей) характерно для гипертиреоза.
- Сыпь на лице в виде бабочки характерна для системной красной волчанки (в сочетании с эидо-, мио- и перикардитом).
- Пурпурное окрашивание век характерно для дерматомиозита (в сочетании с кардиомиопатией, блокадой сердца и перикардитом).
- Кожные узелки и пятна характерны для саркоидоза (в сочетании с кардиомиопатией и блокадой сердца).
- Ксантомы характерны для дислипидемии.
- Повышенная растяжимость кожи и избыточная подвижность суставов характерны для синдрома Элерса — Данло (в сочетании с пролапсом митрального клапана).
- Грубая желтоватая кожа характерна для гипотиреоза.
14. Кожные узелки (аденомы сальных желез), шагреневые пятна и около-ногтевые фибромы характерны для бугорчатого склероза (в сочетании с рабдомиомами сердца и аритмиями).
7. Какая информация может быть получена при исследовании конечностей?
- Цианоз и утолщение дистальных фаланг пальцев характерны для цнтральных артериовенозпых шунтов (как при сбросе крови справа налево, легочных артериовенозпых шунтах и при впадении нижней полой вены в левое предсердие).
- Дифференциальный цианоз и утолщение концевых фаланг пальцев характерны для незаращения артериального протока с легочной гипертензией (сброс крови слева направо проявляется цианозом стой и утолщением концевых фаланг пальцев ног, не затрагивая кисти рук).
- Дифференцированный цианоз и утолщение концевых фаланг пальцев характерны для транспозиции аорты (когда аорта берет начало в правом желудочке): кисти рук цианотичны, утолщены концевые фаланги пальцев рук; стопы имеют нормальный вид.
- Внезапное появление бледности участка кожи, боль и похолодание кожи характерны для эмболии периферической артерии.
- Узелки Ослера (припухшие, болезненные, приподнятые над кожей образования, размером с горошину расположены на коже копчиков пальцев, ладонях и подошвах) и пятна Джейнуэя (небольшие, безболезненные, эритематозные или геморрагические поражения ладоней и подошв) наблюдаются при бактериальном эндокардите.
- Утолщение концевых фаланг пальцев рук и продольные кровоизлияния под ногти характерны для бактериального эндокардита.
- Тугоподвижные, стянутые пальцы рук характерны для склеродермии с ишемическими язвами и гипоплазией ногтей (часто связанных с легочной гипертензией, заболеваниями миокарда, перикардитом и вальвулопатией).
- Феномен Рейно характерен для склеродермии.
- Арахнодактилия и гипермобильность суставов характерны для синдрома Марфана (в сочетании с заболеваниями аорты и аортальной недостаточностью).
- Гипермобильность суставов характерна для незавершенного остеогенеза (в сочетании с аортальной недостаточностью).
- Обезьянья борозда характерна для синдрома Дауна (в сочетании с дефектом межпредсердной перегородки по типу ostium primum).
- Ульнарная девиация характерна для ревматоидного артрита (в сочетании с заболеваниями перикарда, клапанов или миокарда).
- Никотиновые пятна на пальцах заядлого курильщика (часто ключ к диагностике ишемической болезни сердца).
- Отеки йог характерны для застойной сердечной недостаточности.
- Полосы и рубцы на месте внутривенных инъекций характерны для наркоманов (часто сочетаются с недостаточностью трехстворчатого клапана, септическими эмболиями и эндокардитом).
- Печеночные ладони (эритема тенара и гипотенара) характерны для хронической застойной печени, активного гепатита и т.п.
8. Какая информация может быть получена при исследовании грудной клетки и живота?
- Выбухания передней грудной стенки в области сердца характерны для дефектов межпредсердной и межжелудочковой перегородок.
- Систолический и реже диастолический шум наблюдаются при «куриной груди», «груди сапожника» и синдроме «прямой спины».
- «Куриная грудь», «грудь сапожника» и кифосколиоз характерны для синдрома Марфана.
- Бочкообразная грудная клетка характерна для эмфиземы (обычно в сочетании с легочным сердцем).
- Исчезновение грудного кифоза или синдром прямой спипы (в сочетании с пролапсом митрального клапана).
- Легочное сердце нередко выявляется при тяжелом кифосколиозе.
- Пульсация верхнего правого квадранта грудной стенки характерна для трикуспидальной недостаточности.
- Асцит характерен для правожелудочковой или тотальной сердечной недостаточности.
АРТЕРИАЛЬНЫЙ ПУЛЬС
С приобретением надлежащей практики тренированные пальцы могут стать самым чувствительным инструментом исследования пульса… На основе этого исследования мы получаем информацию троякого рода: во-первых, относительно частоты и ритма работы сердца; во-вторых, относительно событий, происходящих во время сокращения и расслабления сердца; и, в-треть-их, относительно характера давления крови, текущей по артериям… Тренированные пальцы способны распознавать великое разнообразие форм волн крови. Хотя пульсовая волна занимает очень короткий промежуток времени, чувствительные пальцы способны и за это небольшое время распознать особенности ее характера.
Джеймс МакКензи«Изучение пульса», 1902
ОБЗОР ТРАДИЦИОННЫХ МЕТОДОВ
Оценка свойств артериального пульса — проверенный временем элемент врачебного обследования, проводимого у постели больного. Исследование пульса и в наши дни позволяет получить ценную информацию о состоянии сердечно-сосудистой системы. При некоторых заболеваниях (тампонада сердца, поражение аортального клапана и гипертрофическая кардиомиопатия) исследование пульса даже может сыграть решающую роль в постановке диагноза. Надо, правда, признать, что приобретение навыка исследования пульса требует немалого труда, и подчас приводит новичка в отчаяние. Но, овладев умением оценивать артериальный пульс, врач приобретает навык, который стоит потраченного труда, навык, который сохраняет свое значение, несмотря на появление внутриартериальных датчиков, позволяющих мониторировать форму пульсовой волны.
| ИЗМЕНЕНИЯ ПУЛЬСА | ОБОСНОВАНИЕ ВАЖНОСТИ УСВОЕНИЯ | |
| Дефицит пульса | ↑ | Еще одно напоминание, что частоту сердечных сокращений надо определять не только по частоте пульса на периферических артериях, но и по частоте сердечного толчка |
| Двугорбый пульс | ↑ | Двугорбый пульс может быть удвоенным, расщепленным и дикротическим. Такое разделение пульса по свойствам играет большую роль в дифференциальной диагностике |
| Гипокинетический пульс | ↑ | Важен для выявления аортального стеноза; у пожилых людей может отсутствовать |
| Гиперкинетический пульс | ↑ | Важен для выявления аортальной недостаточности; феномен известен также под названием пульс Корригана или пульс по типу водяного молота; играет роль в дифференциальной диагностике |
| Твердый пульс | ↑ | Степень податливости артерии является важной характеристикой артериального пульса; твердый пульс может помочь выявить симптом Ослера |
| Шум на сонной артерии | ↔ | Симптом важен, но не слишком надежен |
9. Какова история исследования артериального пульса?
Исследование артериального пульса с диагностической целью начали практиковать в Александрии (центре медицинской науки эллинистического мира в третьем и втором веках до нашей эры) во времена правления Птолемеев. В медицинском мире той эпохи известны две выдающиеся личности: Герофил Халкедонский и его соперник Эразистрат. Оба эти ученика Гиппократа прибыли в Александрию из Греции, чтобы заниматься врачебной деятельностью, производить вскрытия и проводить научные исследования. Эразистрат дал сердечным клапанам наименования, которые они носят до нашего времени. Герофил описал двенадцатиперстную кишку (он назвал ее греческим словом, обозначающим ее длину — двенадцать пальцев [двенадцать rio-гречески duodenum]), печень, селезенку, систему кровообращения, глаз, головной мозг и гениталии. Именно Герофил был первым врачом, который понял, что свойства артериального пульса могут иметь диагностическое значение. Частоту пульса этот врач подсчитывал, используя портативные водяные часы. Под влиянием теории музыки Герофил даже разработал классификацию пульса, основанную на частоте, ритме, силе и амплитуде.
Через тысячу лет китайцы расширили эти знания, создав еще более изощренную систему классификации пульса. Их метод требовал анализа пульса па различных участках тела, причем временные характеристики определялись по характеристикам дыхания самого врача. Четыре пульсации в течение одного дыхательного цикла считалось нормальной характеристикой пульса взрослого человека. Для того чтобы не отвлекаться, врач перед исследованием должен был изгнать все посторонние мысли. Исследование полагалось производить ранним утром на голодный желудок.
Все упростилось с тех пор, как британский врач Джон Флойер (1649-1734) заказал часовщику карманные часы с секундной стрелкой, которая обегала циферблат ровно за одну минуту. Эти часы позволили Флойеру точно считать частоту пульса и опубликовать в 1707 году книгу «Врачебные часы для исследования пульса» (The Physician’s Pulse Watch), где утверждалось, что использование часов внесет свою лепту в более объективную оценку результатов исследования артериального пульса. Несмотря па обоснованные рекомендации Флойера, врачи продолжали исследовать пульс, больше полагаясь на свое чутье и ощущения, нежели на объективные измерения частоты и ритма. Только в середине девятнадцатого века объективная оценка характеристик пульса наконец стала стандартом врачебного обследования пациента.
10. Какие артерии следует исследовать для оценки артериального пульса?
Это зависит от того, что вы хотите оценить. Если исследование пульса является частью полного врачебного обследования сердечно-сосудистой системы, то исследовать надо все доступные для этого артерии. Особенно важно соблюдать следующие правила:
- Необходимо сравнивать пульс на одноименных артериях справа и слева, чтобы не пропустить асимметрию пульса, характерную для эмболии, тромбоза, атеросклероза, расслаивающей аневризмы аорты или внешней окклюзии.
- У больных с гипертензией одновременно должны быть исследованы артерии верхних и нижних конечностей для того, чтобы не пропустить уменьшение наполнения пульса на нижних конечностях или задержку на них пульсовой волны, что может свидетельствовать о коарктации аорты.
Если вы хотите определить форму пульсовой волны, то надо исследовать только центральные сосуды — либо сонные, либо плечевые артерии. В данном разделе рассматривается оценка формы пульсовой волны как часть врачебного обследования сердечно-сосудистой системы. Оценка периферических артерий рассматривается в главе 23.
11. Является ли лучевая артерия самой распространенной для оценки характеристик пульса?
Нет, и если да, то не должна быть таковой. Действительно, лучевая артерия годится только для того, чтобы оценить частоту и ритмичность пульса. Она особенно хорошо пригодна для того, чтобы щупать пульс у полностью одетого человека, поэтому лучевая артерия была очень популярной в викторианские времена. Напротив, лучевая артерия совершенно не пригодна для оценки формы пульсовой волны. Для того, чтобы оцепить контур этой волны, необходимо выбрать крупную артерию, расположенную как можно центральнее, чтобы она отражала свойства пульсовой волны в аорте. Оптимальный выбор — это сонная или плечевая артерии.
12. Какие изменения формы пульсовой волны характерны для периферических артерий?
Самым главным изменением является увеличение амплитуды и скорости подъема волны. Действительно, по мере удаления артерии от аортального клапана, первичная пульсовая волна передается по аорте и сливается с вторичными волнами, отражающимися в ретроградном направлении от стенок периферических артерий. Это слияние приводит к увеличению амплитуды и к нарастанию скорости подъема волны в периферических артериях по сравнению с центральными. Это также приводит к сдвигу вниз дикротической инцизуры. Этот феномен слияния подобен тому, что происходит в океане: волны становятся выше по мере приближения к берегу. Этот же механизм лежит в основе симптома Хилла: в артериях нижних конечностей систолическое давление, измеренное непрямым методом, выше, чем систолическое давление в артериях верхних конечностей (см. главу 2).
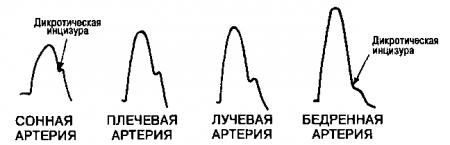
Рис. 10.1. Изменения формы волны пульса на периферических артериях. Чем дальше от аорты расположена артерия, тем выше становится амплитуда пульсовой волны, скорость подъема ее переднего фронта (анакроты) и тем ниже смещается дикротическая инцизура. Повышение систолического давления в периферических артериях — одна из причин того, что форму пульсовой волны лучше всего оценивать на сонных артериях. (Приводится с изменениями из: Abrams Essentials of Cardiac Physical Diagnosis. Baltimore, Williams & Wilkins, 1987)
На заметку. Форму волны артериального пульса нельзя исследовать на периферических артериях, например, на лучевой. Нормальное изменение амплитуды и повышение скорости подъема могут дать врачу неверную информацию и ввести его в заблуждение. Напротив, максимальная амплитуда делает периферические артерии более подходящими для поиска таких симптомов, как парадоксальный или альтернирующий пульс.
13. Какие изменения пульса возникают при снижении податливости стенки артерии?
Возникают изменения, характерные для периферических артерий. Артерии с ригидными стенками проводят пульсовую волну с большей скоростью, придавая пульсу большую амплитуду и более быстрый подъем пульсовой волны, даже при уменьшенном ударном объеме (как, например, при аортальном стенозе).
На заметку. Анализ артериального пульса с целью выявления препятствия выбросу левого желудочка менее надежен у пожилых больных, страдающих гипертензией или атеросклерозом.
14. Как изменяется пульс у больных с выраженной вазоконстрикцией?
На артериях с выраженной вазоконстрикцией пульс может быть слабым, даже если ударный объем нормален или повышен.
15. Как лучше всего исследовать пульс на сонных артериях?
Оценка артериального пульса начинается с осмотра сонных артерий в треугольном пространстве медиальнее грудино-ключично-сосцевидной мышцы. Исследующий должен постараться рассмотреть видимые и патологические пульсации, которые часто наблюдаются у больных с аортальной регургитацией. Затем исследующий приступает к пальпаторной оценке свойств пульсовой волны, для чего надо приложить к пульсирующей артерии либо большой, либо указательный палец. Силу надавливания надо выбрать оптимальной для лучшей оценки характеристик пульса, особенно амплитуды и контура. Легкое надавливание часто более ценно, чем сильное. Практика и опыт — ключи к успеху.
16. В чем заключается лучшая методика оценки артериального пульса на плечевой артерии?
Лучший способ заключается в следующем: пальцами левой руки нащупывают пульс на лучевой артерии правой руки больного. Затем большим пальцем правой руки сдавливают плечевую артерию правой руки больного до тех пор, пока ие исчезнет пульс на лучевой артерии. В этот момент начинают постепенно уменьшать давление на плечевую артерию до тех пор, пока не начнет ощущаться пульс на лучевой артерии. Такая техника позволяет использовать собственный большой палец в качестве своеобразного «живого датчика», ощущающего амплитуду, форму и другие свойства пульсовой волны на плечевой артерии.
17. Что надо выявить при исследовании артериального пульса?
Надо выявить и оценить подъем волны (анакроту), пик и снижение волны (катакроту). Если говорить более подробно, то следует сосредоточиться па следующих характеристиках:
- Частота и ритм
- Наполнение и амплитуда
- Форма
- Скорость подъема пульсовой волны (анакрота)
- Скорость снижения пульсовой волны (катакрота)
- Ригидность (или растяжимость) стенки артерии
- Присутствие пальпируемого дрожания
- Присутствие слышимых шумов
18. Каковы характеристики нормального артериального пульса?
Нормальный артериальный пульс состоит из первичной (систолической) и вторичной (диастолической) волн, разделенных дикротической вырезкой, или инцизурой (dikrotos по-гречески двойной удар), которая соответствует моменту закрытия полулунных клапанов (второму тону сердца). Пальпируется только первичная волна. Ни дикротическая вырезка, ни диастолическая волна при пальпации артерии у здорового человека не определяются. При определенных патологических состояниях, однако, можно пропальпировать двугорбый пульс (см. ниже). Два пика обычно расположены в систоле. Реже второй пик совпадает с диастолой.
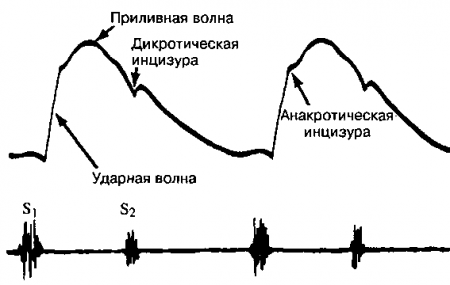
Рис. 10.2. Нормальный артериальный пульс. Обратите внимание на быстрый подъем, закругленную вершину или пик, а также на снижение пульсовой волны в позднюю систолу. (Приводится с изменениями из: Abrams Essentials of Cardiac Physical Diagnosis. Baltimore, Williams & Wilkins, 1987)
19. Какие механизмы порождают первичную и вторичную волны?
Первичная волна генерируется изгнанием крови в аорту. Ее ранняя часть (анакрота) отражает изгнание крови в аорту, в то время как средняя и конечная части (приливная волна) — движение крови из аорты на периферию. Эти две части систолической волны разделены апакротической инцизурой, которая видна только при графической регистрации и обычно не ощущается при пальпации пульса.
Вторичная волна генерируется эластическим отражением волны периферическими артериями нижней половины тела.
20. В чем заключается диагностический смысл нормальной скорости подъема волны артериального пульса?
Обычно нормальная скорость подъема пульсовой волны указывает на отсутствие выраженного аортального стеноза. Этот признак полезен, например, при обследовании больных с небольшим систолическим шумом изгнания при атеросклерозе аорты.
21. В чем состоит диагностическое значение замедленного подъема пульсовой волны артериального пульса?
Обычно это признак аортального стеноза. Этот порок сердца бывает клапанным (то есть, расположенным на уровне аортального клапана), надклапанным или подклапанным. Пульс, характеризующийся медленным подъемом переднего фронта волны, называется pulsus tardus (см. ниже).
22. Существует ли клиническая корреляция между медленным подъемом волны артериального пульса и выраженностью аортального стеноза?
Да. Если функция желудочка сохранена, медленный подъем волны артериального пульса свидетельствует о наличии значительного градиента давления между аортой и желудочком. У больных с левожелудочковой недостаточностью, однако, даже небольшая степень аортального стеноза может проявиться медленным подъемом пульсовой волны.
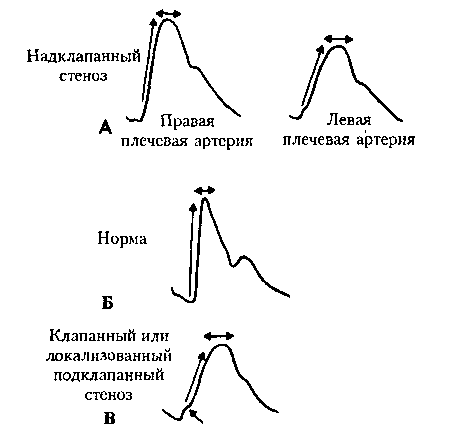
Рис. 10.3. Пульс на плечевой артерии при надклапанном аортальном стенозе (А). На правой плечевой артерии скорость подъема пульсовой волны и пульсовое давление выше вследствие повышения систолического давления. Пульс на левой плечевой артерии по форме напоминает пульс, характерный для клапанного или локализованного подклапанного аортального стеноза (В). Норма (Б) показана для сравнения. (Приводится с изменениями из: Perloff J.К.: Physical Examination of the Heart and Circulation. Philadelphia, W.B. Saunders, 1990)
23. Как можно отличить надклапанный аортальный стеноз от клапанного аортального стеноза?
Надклапанный аортальный стеноз сочетается с право-левой асимметрией артериального пульса. Пульс на правой плечевой артерии совершенно нормален, в то время как пульс на левой плечевой артерии напоминает пульс, характерный для клапанного аортального стеноза. Это явление подобно тому, что встречается при коарктации аорты, и еще раз напоминает о важности пальпации пульса с обеих сторон при рутинном исследовании.
24. Каково клиническое значение быстрого подъема волны артериального пульса?
Быстрый подъем пульсовой волны имеет большое клиническое значение. Оно, однако, зависит от того, сочетается ли быстрый подъем с нормальным или повышенным пульсовым давлением.
Нормальное пульсовое давление. Если пульсовое давление нормальное, то быстрый подъем пульсовой волны обычно свидетельствует о двух основных состояниях:
- Левый желудочек может изгонять кровь либо в область высокого давления (аорта), либо в область низкого давления. Область низкого давления может быть либо правым желудочком (у больных с дефектом межжелудочковой перегородки), либо левым предсердием (у больных с митральной регургитацией). При обоих состояниях опорожнение левого желудочка бывает быстрым, что, в свою очередь, порождает высокую скорость подъема пульсовой волны. Пульсовое давление при этом остается нормальным.
- Гипертрофическая обструктивная кардиомиопатия. Несмотря на то, что это заболевание связано с обструкцией выходного тракта левого желудочка, оно также характеризуется быстрым и крутым подъемом пульсовой волны артериального пульса, что объясняется более поздним развитием обструкции по сравнению с гипертрофией. Даже в этом случае пульсовое давление остается нормальным.
Повышенное пульсовое давление. Быстрый пульс при одновременном повышении пульсового давления обычно встречается при аортальной недостаточности (см. ниже). В отличие от формы пульсовой волны при митральной регургитации, дефекте межжелудочковой перегородки или гипертрофической обструктивной кардиомиопатии, пульсовая волна при аортальной недостаточности имеет быстрый подъем и быстрый спад.
25. Что следует иметь в виду в плане дифференциальной диагностики при артериальном пульсе с быстрым подъемом пульсовой волны и высоким пульсовым давлением?
Самая частая причина — гиперкинетическое состояние сердца (высокий сердечный выброс), обусловленное анемией, физической нагрузкой, тиреотоксикозом, беременностью, бери-бери, болезнью Педжета и артериовенозными шунтами. Все эти состояния сочетаются с быстрым сокращением желудочков и относительно низким периферическим сосудистым сопротивлением.
26. Что такое дефицит пульса?
Это отсутствие пальпируемого артериального пульса при наличии выслушиваемого в прекордиальной области сердечного сокращения. Дефицит пульса — это распространенная находка при фибрилляции предсердий, при которой некоторые сокращения левого желудочка оказываются недостаточными для того, чтобы выбросить в аорту количество крови, способное образовать пульсовую волну. Количество таких пропущенных пульсовых ударов (которое обычно вычисляется как частота сердечных сокращений минус частота пульса) и называется дефицитом пульса. Это явление еще раз напоминает нам о том, что число сердечных сокращений надо оценивать как по пульсу, так и по числу выслушиваемых в прекордиальной области сердечных сокращений.
27. Что такое парадоксальный пульс?
Это чрезмерное снижение систолического артериального давления во время спокойного вдоха (необходимо убедиться, что больной не форсирует дыхание и не выполняет пробу Вальсальвы). Парадоксальный пульс часто возникает вследствие тампонады сердца, но встречается также при бронхиальной астме, эмфиземе легких, выраженном ожирении (вследствие больших колебаний внутригруд-ного давления) и при тяжелой застойной сердечной недостаточности. Редко парадоксальный пульс наблюдается при коистриктивном перикардите. Парадоксальный пульс лучше всего выявляется па периферических артериях, таких как лучевая, в то время как форму и амплитуду пульсовой волны лучше всего оценивать на центральных артериях (либо на сонной, либо на плечевой). Оптимальным способом выявления парадоксального пульса является сфигмоманометрия (см. главу 2).
28. Что такое альтернирующий пульс?
Это чередование «сильных» и «слабых» волн артериального пульса, которое иногда встречается при тяжелых нарушениях функции левого желудочка. Подобно парадоксальному пульсу, альтернирующий пульс лучше всего выявляется на периферических артериях. Колебания амплитуды пульсовой волны, возникающие от удара к удару, параллельны колебаниям артериального давления (см. главу 2).
29. Что такое бигеминический пульс?
Это пульс, при котором пульсовые волны следуют парами, отделенными друг от друга. Этот пульс является результатом нарушения сердечного ритма в виде бигеминии.
30. Что такое двугорбый пульс?
Это пульс, при пальпации которого ощущаются два ощутимых пика. Первый пик всегда имеет место во время систолы. Второй пик может быть либо во время систолы как часть основной систолической волны (двойной пульс и расщепленный пульс), либо ощущаться в диастолу как часть диастолической волны (дикротический пульс).
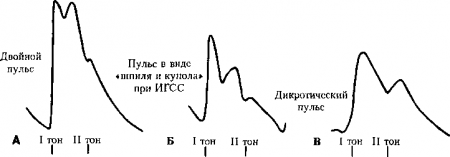
Рис. 10.4. Двугорбый артериальный пульс. А. Двойной пульс, который часто встречается при тяжелой аортальной недостаточности или нерезко выраженном аортальном стенозе в сочетании с умеренной аортальной недостаточностью. Б. Артериальный пульс в виде «шпиля и купола», характерный для гипертрофической кардиомиопатии и идиопатического гипертрофического субаортального стеноза (ИГСС). Этот необычный пульс хорошо виден при графической регистрации, но пальпировать его весьма трудно. В. Дикротический пульс. Вторая пальпируемая составляющая этого пульса представляет собой отраженную диастолическую волну. (Приводится с изменениями из: Abrams J.: Essentials of Cardiac Physical Diagnosis. Baltimore, Williams & Wilkins, 1987)
31. Дайте определение двойного пульса.
Двойной пульс (pulsus bisferiens) — это артериальный пульс с двумя пальпируемыми пиками, оба из которых локализованы в систоле. Второй пик обычно равен по силе первому. Pulsus bisferiens имеет большую амплитуду, быстрый подъем пульсовой волны и быстрое ее падение. Такой пульс типичен для тяжелой аортальной недостаточности (в сочетании с аортальным стенозом и без такового). Такой пульс встречается и при гиперкинетичских состояниях. При аортальной недостаточности этот пульс можно не только пропальпировать, но даже и выслушать. Он может быть обнаружен в виде:
- Двойного тона Короткова, который выслушивается на систолическом пике при сдувании манжетки.
- Двойного тона Траубе на бедренной артерии, который выявляется при легком наложении мембраны фонендоскопа на область бедренной артерии в сочетании с легким сдавливанием артерии дистальпее головки фонендоскопа. При этом двойной тон выслушивается приблизительно у одной четверти больных с аортальной регургитацией, напоминая по звучанию нормальные тоны сердца (как их описывал сам Траубе). Иногда тон Траубе может быть даже тройным. Отсутствие надавливания на артерию дистальнее головки фонендоскопа резко снижает чувствительность теста, ограничивая выслушивание двойного тона случаями с тяжелой дилатацией левого желудочка.
- «Пушечного» тона над бедренной артерией — громкий хлопающий систолический тон, выслушиваемый на бедренной артерии приблизительно у половины больных с тяжелой аортальной недостаточностью, однако является нередкой находкой и при других гиперкинетических состояниях.
- Двойного шума Дюрозье, то есть шума, выслушиваемого над бедренной артерией как в систолу, так и в диастолу. Шум выявляется при постепенном сдавливании артерии головкой фонендоскопа. Компрессия создает не только систолический шум (который является нормальным результатом сдавливания артерии), но и диастолический шум (который является патологическим и выслушивается при аортальной регургитации). При аортальной недостаточности прием Дюрозье имеет чувствительность 58 — 100%. Ложноотрицательный результат встречается при небольшой выраженности заболевания, сопутствующем аортальном стенозе, неадекватном наполнении желудочка (вследствие сопутствующего митрального стеноза), неадекватном опорожнении левого желудочка (при сопутствующей митральной недостаточности) или при коарктации аорты. Ложноположительные результаты встречаются при всех гиперкинетических состояниях с высоким сердечным выбросом. При таких расстройствах двойной шум появляется вследствие антероградного тока крови. Напротив, при аортальной регургитации один шум возникает вследствие антероградного тока, а второй — ретроградного. Эти два состояния можно дифференцировать, если сначала приложить давление фонендоскопом краниалыю, а затем более каудально. Шум антероградного тока крови усиливается при краниальном положении головки фонендоскопа, а шум ретроградного тока крови усиливается при сдавливании каудального отдела артерии. Эта техника позволяет диагностировать не только аортальную регургитацию, но и открытый артериальный проток — единственное гиперкинетическое состояние, которое характеризуется обратным током крови в течение сердечного цикла.
Следует помнить, что пульс, типичный для аортальной регургитации, может исчезнуть, если у больного развивается дисфункция левого желудочка.
32. Дайте определение расщепленного пульса.
Это классический пульс гипертрофической обструктивной кардиомиопатии. При графической записи эта форма пульсовой волны представляется типичной формой «шпиля и купола», правда, эту форму пульса трудно определить паль-наторно. Действительно, у большинства больных с гипертрофической обструктивной кардиомиопатией пульс на сонной артерии нормальный. Расщепленный пульс, обнаруженный при физикальном обследовании, обычно свидетельствует о тяжелой обструктивной кардиомиопатии. Механизм появления такого пульса заключается в быстром раннем изгнании крови из желудочка (первый, заостренный пик), затем в последующем снижении выброса вследствие обструкции, и втором закругленном пике изгнания.
33. Дайте определение дикротического пульса.
Это тоже двугорбый пульс (от греч. di — два и krotos — удар), отличающийся тем, что второй пик появляется в диастолу, увеличивая амплитуду дикротической волны. Дикротический пульс наименее распространен из всех двугорбых пульсов. Его можно дифференцировать от расщепленного и двойного пульса по более длинному интервалу между пиками. Он бывает при низком сердечном выбросе, например, при тампонаде сердца на вдохе или при тяжелой застойной кардиомиопатии. Публиковались данные о дикротическом пульсе у молодых здоровых людей при лихорадке. Для возникновения такого пульса необходимы эластичные артерии и, следовательно, он практически не встречается в возрасте старше 45 лет.