Общая характеристика гормонов.
Паратгормон (паратирин) — синтезируется в основных клетках околощитовидных желез и является главным фактором, поддерживающим в нормальных пределах концентрацию Са2+ во внеклеточной жидкости.
Это полипептидный гормон, состоящий из 84 аминокислот линейной последовательности с молекулярной массой около 9500. Аминокислотные последовательности бычьего, свиного и человеческого паратгормона (ПТГ) иммунологически неидентичны, что объясняется различием в 5—10 аминокислотах этих гормонов. Синтез ПТГ происходит по общему для всех пептидных гормонов пути.
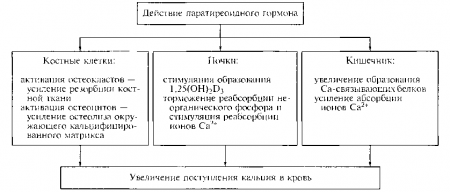
Физиологическая функция ПТГ состоит в предотвращении резких колебаний кальция во внеклеточной жидкости. Стимулом к секреции служит понижение концентрации ионов кальция, причем имеет значение как ве личина изменения концентрации, так и темп этих изменений. Гормон оказывает прямое влияние на костную ткань и почки, а также опосредованно, через стимуляцию синтеза кальцитриола, воздействует на кишечник. Любая тенденция к гипокальииемии в организме приводит к повышению скорости секреции ПТГ, основной физиологический эффект которого заключается в повышении концентрации кальция (рис. 15.2). Этот эффект осуществляется за счет следующих процессов:
- стимуляции резорбции, т.е. повышения скорости растворения минерального компонента костной ткани и увеличения потока кальция во внеклеточную жидкость;
- усиления реабсорбции кальция в почках, т.е. снижения почечного клирейса кальция и возвращения большего количества кальция из первичной мочи во внеклеточную жидкость;
- повышения эффективности абсорбции кальция в кишечнике вследствие усиления стимуляции синтеза кальцитриола в почке.
Быстрое изменение содержания кальция в крови обусловлено влиянием гормона на костную ткань и в меньшей степени — на экскрецию кальция почкой.
В свою очередь содержание кальция в сыворотке регулирует образование ПТГ. Эта схема отрицательной обратной связи представляет собой один из наиболее важных гомеостатических механизмов тонкой регуляции концентрации кальция во внеклеточной жидкости, в силу которой повышение содержания ионов Са2+ угнетает секрецию ПТГ, а также усиливает превращение его в биологически инертные продукты деградации. При палении уровня кальция ниже нормы секреция гормона резко увеличивается, максимально до 5 раз в сравнении с исходным уровнем. Существует прямое, не связанное с уровнем сывороточного кальция, влияние диоксипроизводных витамина D на секрецию ПТГ, а именно угнетение его синтеза под влиянием кальцитриола по принципу обратной связи.
Секреция ПТГ носит импульсивный характер. Блокаторы кальциевых каналов при воздействии на паращитовидные железы снижают уровень ПТГ в условиях как in vivo, так и in vitro. Высокий уровень внеклеточного кальция ведет к угнетению секреции ПТГ.
В первые минуты после введения гормона происходит снижение уровня кальция в крови и увеличение в клетках, т.е. кальций может играть роль вторичного посредника в действии гормона. Последний увеличивает проницаемость клеточных мембран для кальция. Возрастание концентрации кальция в клетках не зависит от увеличения цАМФ, стимулирует синтез РНК и освобождение лизосомальных ферментов, обусловливающих резорбцию. В свою очередь секреция ферментов может быть обусловлена связыванием внутриклеточного кальция с контрактильными белками типа тропой ина С. Тот же кальциевый механизм запускает деление клеток. Важна также роль кальмодулина, который увеличивает активность фосфодиэстеразы, поэтому повышение внутриклеточной концентрации кальция под влиянием ПТГ регулирует содержание цАМФ.
На скелет паратгормон оказывает многостороннее влияние и действует на несколько типов клеток. Он увеличивает активность и количество остеокластов, осуществляющих резорб-тивную функцию, и удлиняет их жизнь. Воздействуя на остеобласты, гормон уменьшает их количество, тормозит синтез РНК и коллагена, образуемого этими клетками. Быстрее всего на действие ПТГ отвечают остеоциты: они реагируют даже на очень малые количества гормона, что завершается резорбцией окружающего клетки кальцифицированного матрикса. Резорбирующий эффект ПТГ качественно аналогичен действию других агентов: l,25(OH)2D3, простагландина ПГЕ и остеокластактивирующего фактора.
Следовательно, в отношении костной ткани ПТГ обладает тремя разными функциями: 1) контролирует гомеостаз кальция в плазме путем удаления кальция из кости с помощью остеоцитов; 2) воздействует на число и активность остеокластов; 3) стимулирует образование костной ткани, благодаря увеличению числа остеобластов.
Таким образом, эффекты ПТГ в основном направлены на увеличение или поддержание концентрации кальция в плазме путем повышения его поступления в кровь из костей, почек и кишечника. Важное значение при этом имеет адекватное потребление солей кальция. Уменьшение поступления в организм кальция в присутствии ПТГ стимулирует образование в почках l,25(OH)2D3. Низкое содержание фосфата в сыворотке оказывает аналогичный эффект, т.е. увеличивает содержание в крови l,25(OH)2D3 независимо от ПТГ. Тот же эффект оказывает и высокое содержание фосфата в сыворотке. Таким образом, низкое содержание как кальция, так и фосфора в сыворотке усиливает продукцию l,25(OH)2D3, который способствует абсорбции этих веществ в кишечнике.
По большинству физиологических эффектов и влиянию на органы-мишени кальцитонин является антагонистом паратиреоидного гормона и, частично, кальцитриола.
Гипопаратиреоз.
Заболевание является следствием уменьшения продукции паратгормона в результате удаления части околощитовидных желез или ослабления их деятельности при инфекции и интоксикации. Возникающая гипокальциемия может привести к тетании. Удаление околощитовидных желез бывает случайным при операции на щитовидной железе. Опасность удаления околощитовидных желез увеличивается при повторных операциях по поводу рецидива тиреотоксикоза или злокачественных новообразований.
Стойкие формы гипопаратиреоза развиваются в результате удаления желез, что сопровождается признаками тетании. Травматизация части желез, а также отек и кровоизлияние в область желез приводят к транзиторному гипопаратиреозу, и со временем он проходит.
Склонность к тетаническим судорогам вследствие повышения возбудимости мышц увеличивается параллельно с уменьшением концентрации ионизированного кальция в плазме крови.
Различают острую, хроническую и стертую формы гипопаратиреоза, проявляющиеся в развитии паратиреопривной тетании. Врожденная недостаточность околощитовидных желез проявляется в виде идиопатической формы тетании, т.е. хронической формы с чередованием скрытой стадии с обострением.
Острая форма возникает в результате удаления железы. Она характеризуется развитием судорог уже через несколько часов после операции. Судороги носят тонический характер и сопровождаются сильными болями. В результате тонического спазма мускулатура лица придает больному характерное выражение — появляются сардоническая улыбка, тризм жевательных мышц, угол рта опускается, брови сдвинуты, полуопущены веки.
Наиболее опасными являются судороги диафрагмы и ларингоспазм, приводящий к асфиксии.
Гиперпаратиреоз.
Заболевание (син.: генерализованная фиброзная остеодистрофия, болезнь Реклингаузена) возникает вследствие избыточной продукции паратиреоидного гормона.
Гиперпаратиреоз бывает первичный и вторичный. Первичный гиперпаратиреоз обусловлен аденомой или гипертрофией околощитовидных желез, вторичный — нарушением фосфорно-кальциевого обмена: усилением выделения через почки минеральных солей приводит к компенсаторной гиперфункции околощитовидных желез. Заболевание проявляется в двух формах: костной и висцеральной.
При костной форме ранним признаком являются боли в костях, слабость, утомляемость. Затем постепенно развивается остеопороз, который диагностируется, если содержание кальция увеличивается более чем на 30 %. Уменьшается высота позвонков, увеличивается их порозность. Фаланги пальцев на рентгенограммах становятся «воздушными», в костях черепа видны многочисленные очаги просветления.
Весьма характерны для гиперпаратиреоза гигантоклеточные опухоли (кисты), чаще вблизи эпифизов длинных трубчатых костей.
Поражения костей сочетаются с изменениями в почках, от локализованного кальциноза нефронов до тяжелого диффузного нефрокальциноза, и развитием картины почечнокаменной болезни. В тяжелых случаях это приводит к азотемии и уремии. Иногда изменения в почках являются основным проявлением гиперпаратиреоза.
Стоматологические проявления заболеваний околощитовидных желез.
Гипопаратиреоз.
Экспериментальный хронический гипопаратиреоз приводит к нарушению белкового и фосфорно-кальциевого обмена в минерализованных тканях, в том числе зубных. Отмечается появление шероховатых пятен на резцах у десневого края и спонтанные переломы резцов в гипоплазированных участках. Наблюдается задержка развития костей скелета: истончение росткового диска, подавление пролиферации остеобластов, задержка энхондрального окостенения и репаративных процессов в костной ткани.
Челюстные кости и особенно альвеолярные части менее чувствительны к недостаточности околощитовидных желез, чем кости опорного скелета. В некоторых случаях развивается очаговый остеосклероз вследствие угнетения резорбции костной ткани. Гипопаратиреоз в детском возрасте может привести к системной гипоплазии постоянных зубов. При послеоперационном гипопаратиреозе возможно развитие парестезии слизистой оболочки и зубов, а также одонталгии, что может быть причиной неоправданного удаления зубов.
Псевдогипопаратиреоз.
При этой патологии больные имеют типичное округлое лицо с короткими, широкими челюстями, эмаль зубов истончена, гипоплазирована. Часто развивается множественный кариес, ретенция премоляров, иногда — адентия или уменьшение размеров коронок, корни зубов укорочены с тупыми верхушками, при этом отмечается отставание в развитии отдельных зубов и задержка прорезывания других.
Изменения в зубах при гшиопатической форме гипопаратиреоза и псевдогипопаратиреозе сходны, что объясняется идентичными механизмами развития этой патологии.
Первичный гиперпаратиреоз.
Болезнь может проявляться развитием остеодистрофических изменений в области лицевого черепа. При латентном течении гиперпаратиреоза наиболее ранние проявления заболевания возможны в области нижней и верхней челюстей, височной кости. Характерны поражения верхней и нижней челюстей, а также височной кости гигантоклеточной опухолью (остеобластокластома), которая является первым проявлением гиперпаратиреоза. При первичном гиперпаратиреозе наблюдается деформация лицевого черепа, вызванная увеличением челюстей на фоне остеопороза лицевого скелета, наличия кистевидных полостей. Наблюдается рассасывание межальвеолярных перегородок, истончение кортикального слоя кости. При этом заболевании возможно появление локальных симптомов: артрит височно-нижнечелюстного сустава, невралгические боли, многочисленные эпулиды.