Циррозы печени являются конечными стадиями диффузных хронических воспалительных и дистрофических заболеваний печени, ведущих к изменениям паренхимы и стромы органа, желчных капилляров и сосудистой системы.
Главными патолого-анатомическими признаками циррозов следует считать:
- Характерные нарушения строения паренхимы печени, когда наряду с признаками атрофии, дегенерации и некрозов печеночных клеток одновременно отмечаются выраженные явления их регенерации.
- Разрастание интерстициальной соединительной ткани, которая в зависимости от вида цирроза может охватить печеночные дольки, сдавливая их (анулярный тип), или прорасти внутрь этих долек (инсулярный тип).
- Изменения со стороны сосудов и мелких капилляров, вызванные разрастанием соединительной ткани.
Характер патолого-анатомических изменений во многом зависит от причин, вызвавших развитие цирроза, вида самого цирроза, а также от появления тех или иных осложнений, сопровождающих циррозы печени. Лечение больных с циррозом печени в основном консервативное и направлено на замедление развития печеночной недостаточности.
В хирургическую клинику больные с циррозом печени попадают, как правило, в тех случаях, когда консервативное лечение оказывается неэффективным или развиваются осложнения цирроза, наиболее серьезным из которых является кровотечение из варикозно расширенных вен пищевода и кардиального отдела желудка. Подробно о хирургической тактике при развитии этого осложнения будет сказано в разделе, посвященном заболеваниям пищевода.
Что касается хирургического лечения цирроза печени, то оно направлено на улучшение функционального состояния печеночной ткани и ликвидацию условий для развития осложнений цирроза.
В настоящее время доказано, что резекция участка печени является стимулятором регрессии цирротических изменений печени и улучшает функциональное состояние этого органа. Может быть резецирован любой участок печени. Обычно предпочтение отдается резекции дистальных отделов левой доли печени (II и III сегменты).
Операция резекции печени достаточно травматична и в условиях хронической печеночной недостаточности бывает сопряжена с большим операционным риском. Поэтому в последнее время получила распространение операция на вегетативной нервной системе печени -резекция переднего солнечного сплетения, осуществляемая путем удаления участка нервонесущей оболочки печеночной артерии (денервация печеночной артерии). Эта операция способствует улучшению портального кровотока и стимулирует процесс регенерации печени.
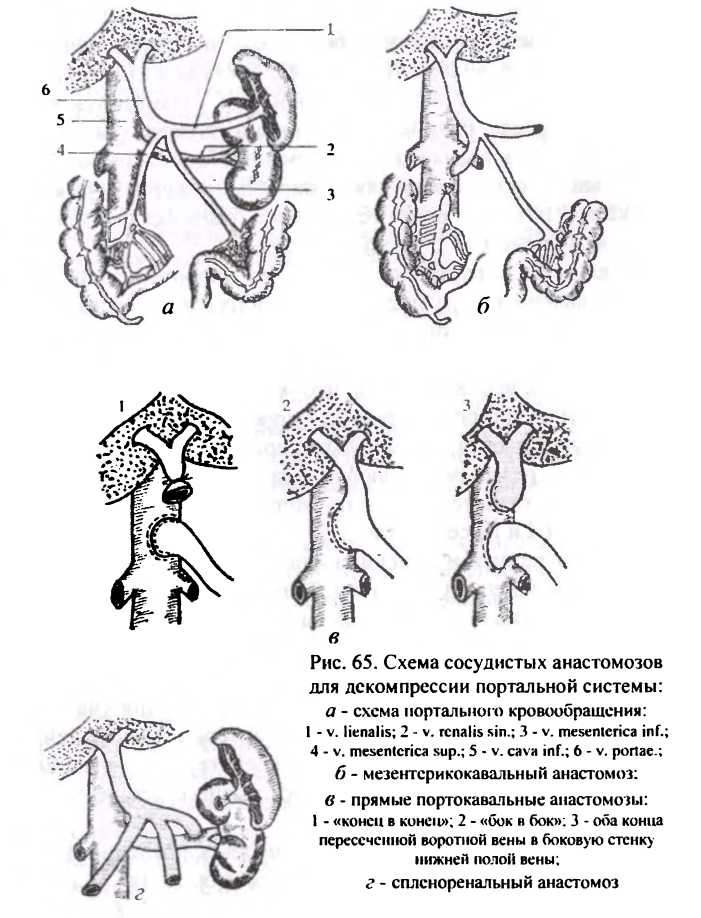
Поскольку основной причиной развития осложнений цирроза печени является портальная гипертензия, то для ее ликвидации выполняют операцию формирования обходных портокавальных анастомозов, обеспечивающих разгрузку системы воротной вены путем сброса крови в венозное русло большого круга кровообращения. В зависимости от места блокады воротного кровообращения могут быть созданы:
- соустье воротной вены с нижней полой веной — портокавальное соустье;
- соустье верхней брыжеечной вены с нижней полой веной — мезентерикокавальный анастомоз;
- соустье селезеночной вены с почечной веной — спленоренальный анастомоз (рис.65).
Однако эти операции технически достаточно сложны, плохо переносятся больными с портальной гипертензией и сопровождаются высокой летальностью (до 20-30%).
В тех случаях, когда цирроз печени сопровождается развитием асцита, вызывающего нарушение функции органов брюшной полости и грудной клетки, применяют различные варианты операций, направленных на устранение асцита. Среди них наибольшее распространение получила операция оментопексии — подшивание большого сальника к передней брюшной стенке — Talma (рис.66), к печени (оментогепатопексия — Н.Н.Бурденко, А.Т.Лидский).
Прогноз при циррозах печени неблагоприятен, особенно если заболевание неуклонно прогрессирует и сопровождается развитием печеночной недостаточности и портальной гипертензии. При выраженной картине заболевания срок жизни больных редко превышает 2-3 года. Обычно они погибают от внутреннего кровотечения или печеночной недостаточности.