Тесты натяжения
Седалищный нерв берет свое начало из LIV—SIII сегментов. Далее он проходит по задней поверхности бедра, в подколенной ямке разделяется на п. peroneus communis (следует по наружной части стопы) и п. tibialis (переходит на ахиллово сухожилие и внутреннюю часть стопы).
Гест натяжения пояснично-крестцового сплетения
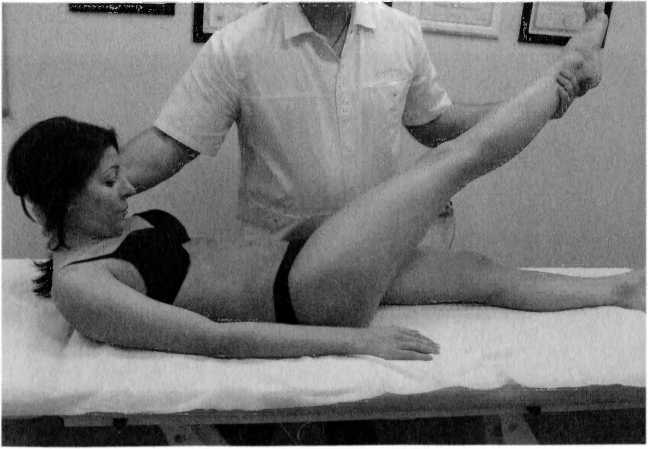
(LIV-SIII) Iзадняя поверхность бедра)
- Флексия прямой ноги в тазобедренном суставе.
- Приведение в тазобедренном суставе.
- Внутренняя ротация бедра.
- Сгибание шеи (рис. 90).
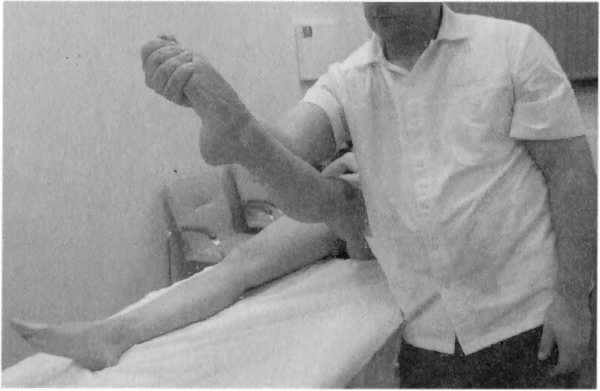
Тест натяжения п. peroneus communis (наружная часть стопы)
- Подошвенная флексия.
- Инверсия (супинация) стопы.
- Поднятие выпрямленной ноги (рис. 91).
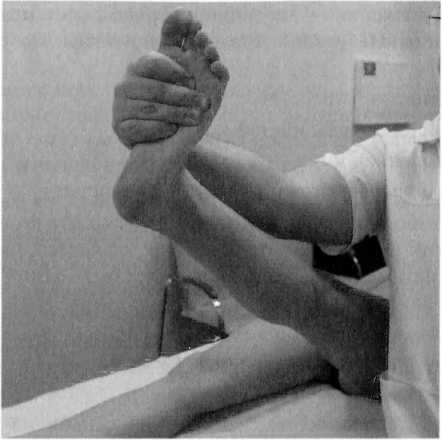
Тест натяжения л. tibialis (внутренняя часть стопы)
- Тыльная флексия.
- Эверсия (пронация) стопы.
- Поднятие выпрямленной ноги (рис. 92).
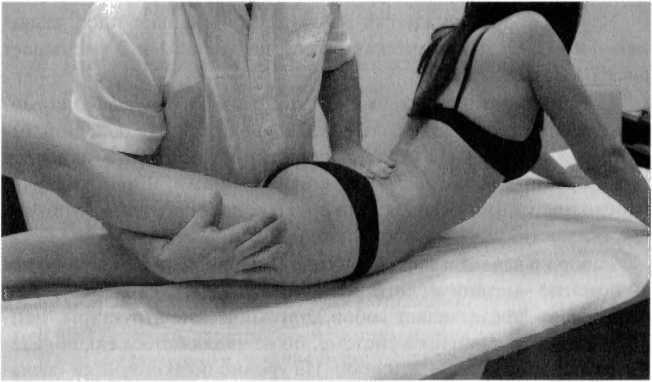
Тест натяжения поясничного сплетения
- Разгибание в тазобедренном суставе.
- «Сфинкс» на локтях.
- «Сфинкс» на руках.
- Приведение в тазобедренном суставе (later, cutaneus femoral nerve проходит по наружной поверхности бедра, часто дает овальной формы парестезии) — рис. 93.
Точки натяжения — это точки в нервной системе, в которых нет движения. На уровне нижней конечности это следующие зоны:
- Седалищное отверстие.
- Бугристость седалищной кости.
- Подколенная ямка.
- Зона большеберцового нерва в зоне вилки.
При люмбоишиалгиях эти точки нередко вовлекаются в патологический процесс. Длительно сохраняющееся, часто безболезненное натяжение в этих точках может быть одной из причин рецидивов люмбоишиалгии.
Этапы патологического процесса в результате нарушения кровоснабжения:
- Гипоксия.
- Отек, воспаление, высвобождение белков из кровяного русла, фиброз.
- Фиброз, рубец, потеря нервной системой своей эластичности и подвижности.
При выполнении техники мы добиваемся насоса — обратного тока крови в кровяное русло. Улучшение подвижности на этапе 1 уменьшает риск развития этапа 2. Остеопатическая работа на этапах 1 и 2 уменьшает риск развития этапа 3.
Следует отметить, что этапы 1 и 2 связаны с патофизиологическими процессами. Здесь необходимо движение с большой амплитудой и отдых (II уровень подвижности). Этап 3 наиболее тесно связан с биомеханическими нарушениями, и в этом случае необходим минимум движения с целью растяжения (IV уровень подвижности). Здесь также хороши техники SLR.
Говоря о лечении периферической нервной системы, вводится понятие «механического интерфейса» (МИ). «Механический интерфейс» представляет собой анатомические структуры, наиболее близкие к нервной системе, но не являющиеся ею, обладают независимой подвижностью. На уровне позвоночника «механический интерфейс» представлен межпозвонковыми отверстиями.
В норме нервная система скользит по отношению к окружающей ткани; собственное движение нервной ткани — растяжение. Если нарушаются оба типа подвижности, то это свидетельствует об экстраневральной патологии; нарушение же растяжимости нервной системы указывает на интраневральную патологию. Нужно обязательно дифференцировать, что доминирует.
Особенности клинических проявлений невральной патологии:
- Локальность симптоматики.
- Боль глубокая, жгучая. Часто отмечается онемение, парестезии или покалывание. Чем страннее выглядит описание боли, тем вероятнее, что она невральная.
- Ощущение пациентом отека (задействована симпатическая вегетативная нервная система). Данный симптом свидетельствует о длительном течении заболевания.
- Ощущение пациентом слабости в конечностях (ответ на боль либо нет проходимости электрического импульса).
- Часто невральная боль усиливается ночью, но 100% невральной боли усиливается к вечеру.
- Анамнестические данные, указывающие на невральную боль: все травмы, травмы шеи.
- Чем дольше существует симптом, тем больше вероятность, что это невральная боль.
- При осмотре нам помогает выявить невральную боль:
- девиация при наклоне вперед;
- трофические нарушения на коже (симпатическая нервная система);
- вынужденная поза (сгибание ноги в колене, тазобедренном суставе и наружная ротация во сне);
- неврологический осмотр, который нужно считать положительным, если есть адекватные симптомы или нарушение подвижности без симптомов.
- Положительные тесты точек натяжения.
NB! Если есть перекрестный симптом Ласега, то имеется серьезное повреждение и лечение будет длительным.
В начале лечения может быть реакция адаптации в течение 1—2 дней.
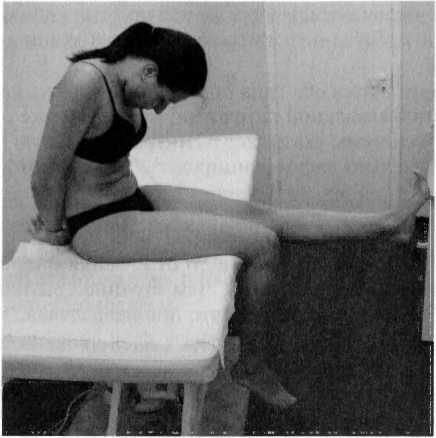
Рис. 94. Положение пациента для выполнения s/ump-теста и техники. Неврального движения нет на уровне подколенной ямки, CVI, ThVI, L|V (точки натяжения)
Slump-тест (техника)
- Скругление спины (slump).
- Осевая компрессия.
- Флексия головы.
- Экстензия одной ноги в колене.
- Тыльная флексия стопы (рис. 94).
- То же (пункты 1—5) другой ногой.
- То же (пункты Г-5) двумя ногами.
Дифференциация при тесте — латерофлексия головы в конце теста в противоположную сторону.
Лечение в остром периоде. Чаще это патофизиология = боль+воспаление. Уровень подвижности I и II. Найти соотношение между нагрузкой и отдыхом.
Лечение в подостром периоде. Уровни подвижности переходят до III и IV.
Лечение хронического состояния. Работаем в рамках R. Уровни движения IV, IV+, IV++.
Два основных этапа работы:
- Работа с «механическим интерфейсом».
- Мобилизация нервной системы.
NB! «Выбор техники должен находиться в рамках клинического мышления. Если это так, то техникам нет предела» (G. Nelinger, 2006).