Работа посвящена актуальной проблеме часто встречающихся в клинической практике больных с сочетанием тревожной и депрессивной симптоматики. Рассматриваются вопросы эпидемиологии, клиники, диагностики, патогенеза и терапии, а также теоретические аспекты проблемы коморбидности тревожных расстройств и депрессии. Отдельно приведены наиболее сложные для дифференциальной диагностики и терапии состояния — тревожная депрессия, атипичные депрессии, генерализованное тревожное расстройство и смешанное тревожно- депрессивное расстройство. Детально излагаются общие принципы терапии и современные фармакотерапевтические подходы при лечении отдельных диагностических категорий тревожно-депрессивных состояний.
Тревога и депрессия являются самыми распространенными (первичными) и нормальными человеческими эмоциональными реакциями на стрессовые события, разочарования и утраты в жизни. Неудивительно поэтому, что они часто встречаются вместе, хотя в феноменологическом и филогенетическом отношениях представляют собой совершенно разные явления. Тревога отражает состояние повышенной готовности организма (hyperarousal) к быстрому ответу на возможные внешние стрессовые факторы; депрессия — состояние подавленности, угнетения, часто вследствие осознания безвыходности ситуации. Нередко депрессия развивается вторично, после длительного состояния тревоги, поддерживаемой не разрешающейся стрессовой ситуацией.
Эти простые (первичные) аффекты следует отличать от тяжелых патологических состояний (заболеваний): депрессии и тревожных расстройств. Патологически измененные аффекты: угнетенное настроение (депрессия) и чувство постоянного беспокойства и напряжения (тревога) — являются основными психопатологическими феноменами при развитии хронических заболеваний рецидивирующего характера, не связанных прямо со стрессовыми факторами — рекуррентной депрессии и тревожных (невротических) расстройств. Тревожные расстройства как пограничная психическая патология, также как и депрессии, большей частью наблюдаются в общемедицинской практике, где распознаются далеко не всегда (Cohen-Cole S. A., Stoudemize А., 1987; Lobo A., Campos R., 1997; Смулевич А. Б., 2000, 2003; Краснов В. Н., 2002; Оганов Р. Г. с соавт., 2004). Кроме того, тревога и депрессия принимают участие в патогенезе многих соматических расстройств (например, гипертонической болезни, стенокардии, инфаркте миокарда, бронхиальной астмы и др.) и существенно осложняют их течение и прогноз (Koenig Н. G. с соавт., 1991 и др.). Считается, что в своей обычной практике терапевт хотя бы раз в день сталкивается с больным депрессией или тревожным расстройством.
Современные эпидемиологические исследования неизменно демонстрируют самые высокие цифры распространенности тревожных расстройств и депрессии среди всех нервно-психических заболеваний. Так, риск развития в течение жизни Большого депрессивного эпизода в американской популяции составляет 17,3%, а тревожных расстройств — 24,5%, в том числе социальной фобии (СФ) — 13%, посттравматического стрессового расстройства (ПТСР) — 8%, генерализованного тревожного расстройства (ГТР) -5%, панического расстройства (ПР) — 3,5 %, обсессивно-компульсивного расстройства (ОКР) — 2,5% (Kessler R.C., 1994; DSM-IV, 2000). Данные широкомасштабного Европейского исследования (ESEMeD) показали цифры в 14,4 % для депрессии и 16 % для тревожных расстройств (Haro J. М, 2002). При этом почти у 60% больных тревожными расстройствами выявляется депрессия (Greenberg Р. Е. с соавт., 1999; Lepine J. Р, 2000). Наиболее свежие Европейские данные, охватывающие популяцию более чем 450 миллионов человек в 28 странах, показали заболеваемость в течение 12 месяцев депрессией около 7 %, изолированными фобиями (ИФ) — 6%, соматоформными расстройствами (СР) — 6%, СФ — 2%, ПР — 4,5%, ГТР — 1,3%, агорафобией — 1 % и ОКР — 0,5% (Andlin-Sobocki Р. с соавт., 2005). Общие затраты (прямые + непрямые расходы) на больных депрессией составили более 100 миллиардов евро, а на больных тревожными расстройствами — около 40 миллиардов евро за год (Wittchen H.-U. с соавт., 2006).
Проблема правильной диагностики и адекватной терапии состояний с ведущим депрессивным или тревожным аффектом приобрела особое значение в последние годы. Это объясняется как широкой распространенностью этих расстройств в общей популяции (до 10-20%), так и тем, что наметились принципиально новые подходы к систематике, патогенезу и лечению подобных нарушений.
Известно, что среди всего разнообразия психопатологических феноменов тревога и депрессия являются наиболее частыми. Диапазон их проявлений весьма широк и простирается от легких, едва заметных реакций в структуре личности до развернутых психотических состояний, требующих лечения в условиях стационара. Если принять во внимание частое наличие тревожно-депрессивного аффекта и в рамках непсихотических состояний, реакций, психогений, соматогений, а также в структуре эндогенных психозов, то данный психопатологический феномен правомерно рассматривать как наиболее универсальный. Универсальный и, следовательно, неспецифический характер тревожного и депрессивного аффектов обуславливает, в свою очередь, трудности дифференциально-диагностического плана и требует от врача тонкого психопатологического разграничения, в том числе проникновения в их феноменологическую сущность.
В классическом описании депрессия характеризуется замедлением или угнетением практически всех сторон психической жизни: эмоциональной, интеллектуальной и поведенческой. Е. Крепелин одним из первых обратил на это внимание и описал так называемую меланхолическую триаду признаков: снижение настроения, идеаторную и моторную заторможенность. Клинически это проявляется в замедлении процессов мышления и речи, снижении общей двигательной активности и энергичности, недостаточной инициативности, угнетении влечений (в том числе, полового и пищевого инстинктов), подавлении или утрате инстинкта самосохранения (обесценивание жизни, утрата страха перед смертью и аутоагрессивные, суицидальные тенденции) и ангедонии, т. е. неспособности получать удовольствие. Выраженность депрессивной симптоматики может в значительной степени меняться от легкого замедления психомоторной активности до появления ступора, бреда, галлюцинаций и расстройств сознания, т. е. существенных нарушений в сферах мышления и восприятия.
В отечественной патопсихологии депрессия определяется как аффективное состояние, характеризующееся отрицательным эмоциональным фоном, изменением мотивационной сферы, когнитивных представлений и общей пассивностью поведения, т. е. снижением влечений, мотивов и волевой активности (Петровский А. В., Ярошевский М.Г., 1998).
Структурные элементы любой депрессии включают в себя:
- тягостное (угнетенное, тоскливое, тревожное) настроение;
- ослабление витальных стимулов (влечений, побуждений),
- расстройство чувства эмоционального участия и реагирования (апатия, ангедония. депрессивная дезактуализация);
- поляризацию сознания больного на телесном и психическом состоянии;
- пессимистическую направленность мышления (негативная оценка прошлого опыта с проекцией на будущее и утратой жизненной перспективы);
- обеднение личностной самооценки;
- снижение представления о ценности жизни;
- нарушение восприятия течения времени (замедление) и способности к адекватному прогнозированию событий;
- снижение продуктивности и уровня социальной адаптации.
Клиническая динамика и проявления депрессии на разных этапах отражают базисные расстройства вегетативной регуляции, витальных побуждений и аффекта (настроения). Аффект может выступать в виде уныния, печали, тоски, тревоги, бесчувствия или их сочетаний. Дефицит витальных побуждений проявляется множеством симптомов — от простой вялости, снижения влечений (аппетита, либидо и др.) и жизненного тонуса до состояния разбитости, потери энергии, окаменелости и полного бессилия.
Сомато-вегетативные расстройства характеризуются бессонницей, чаще ранними пробуждениями, головными болями, нарушениями периферического кровообращения (цианоз, холодные конечности), явлениями артериальной гипертензии, потерей аппетита со снижением веса тела, пониженным слюноотделением, сухостью языка (симптом В. П. Осипова) и других слизистых оболочек, а также кожных покровов, повышенной ломкостью ногтей и волос, задержкой месячных у женщин. Нередко встречается триада В. П. Протопопова: расширение зрачков (мидриаз), тахикардия и спастические запоры. К витальным симптомам относятся также физические проявления тоски с тягостными ощущениями стеснения, дискомфорта или тяжести в области сердца, за грудиной или во всем теле, наиболее выраженные обычно в утренние часы. Типичным нарушением сна при депрессиях являются ранние пробуждения, хотя нередко могут наблюдаться и трудности при засыпании. При полисомнографии обычно обнаруживаются укорочение латентного периода наступления парадоксальной фазы сна, уменьшение представленности медленноволнового сна в первые часы и ультрадианное перераспределение большей части парадоксальной фазы сна в первую половину ночи.
В сфере мышления, помимо общей идеаторной заторможенности, трудностей в сосредоточении и крайней нерешительности, депрессию также характеризует негативный или эгодистонический характер аффекта, в том числе пессимистическая или критическая (отрицательная) оценка собственной личности (идеи самоуничижения, малоценности), окружающего мира (все вокруг представляется в мрачном свете, люди преследуют только свои личные, корыстные интересы и т.д.) и будущего (ситуация кажется перманентно безнадежной без всяких проблесков на улучшение). Во многих случаях больные полностью лишены возможности проецирования себя в будущее, утрачивается жизненная перспектива. Вследствие измененного ощущения времени у них отсутствует чувство ожидания и способность прогнозировать события.
Под тревогой понимается симптоматика внутреннего напряжения и беспокойства с предчувствием угрозы и пессимистическими опасениями. В отечественной патопсихологической литературе тревога определяется как отрицательное (т. е. неприятное по своей окраске) эмоциональное состояние, возникающее в ситуациях неопределенности и ожидания с дефицитом информации и непрогнозируемым исходом, которое проявляется в ожидании неблагополучного развития событий. При этом тревога обычно связана с ожиданием неудач в социальном взаимодействии и часто бывает обусловлена неосознаваемостью источника опасности (Петровский А. В., Ярошевский М.Г., 1998). Главной особенностью тревоги является ее обращенность в будущее (тревожное ожидание), в противоположность таким эмоциям, как чувство вины, раскаяния и сожаления при депрессии, а также диффузный и беспредметный характер. В этом состоит ее отличие от страха, который, хотя также направлен в будущее, но всегда наполнен конкретным содержанием и предметом, т. е. возникает по отношению к определенной угрозе, и фактически запускает механизм самосохранения, т. е. в широком плане является частью защитного адаптационного процесса. Тревога в отличие от страха представляет собой не столько форму психической адаптации, сколько сигнал, свидетельствующий о ее нарушении и активирующий интрапсихические механизмы адаптации; причем уменьшение интенсивности тревоги воспринимается как свидетельство достаточности и адекватности реализуемых форм поведения, т. е. как восстановление ранее нарушенной адаптации (Березин Ф.Б., 1988). Страх обычно рассматривается как реакция на реальную или воспринимаемую как реальную (вследствие, например, обманов восприятия) опасность, ситуацию угрозы извне, тогда как тревога понимается как эмоциональное состояние, менее связанное с конкретным стимулом, или если стимул не представляет реальной угрозы, а только преувеличенно расценивается как таковой. Другими словами тревога является более идиосинкратической реакцией. Например, многие люди, сознавая определенный риск, волнуются перед предстоящим полетом на самолете, однако отказ от запланированного полета будет именно такой тревожной, идиосинкратической реакцией, которая имеет болезненный, дезадаптирующий характер.
По-видимому, страх представляет собой более четкую дифференцированную аффективную реакцию и в онтогенезе появляется на более поздних этапах. Кроме того, тревога является базовой, первичной реакцией организма на угрозу для „ядра», сущности личности, в то время как страх не затрагивает сущность личности и личность сохраняет свои внутренние ресурсы. В зарубежной литературе подобные различия не представляются полностью убедительными и эти два термина часто используются как синонимы.
В общебиологическом плане тревогу характеризует повышенная поисковая активность индивида, и готовность к действиям, которые сопровождаются определенными физиологическими сдвигами в организме и, в частности, активацией вегетативной нервной системы (тахикардия, тахипноэ, сухость во рту, гипергидроз, тремор и т.д.). Эта физиологическая реакций (hyperarousal), по-видимому, связана с феноменом неврологической гиперчувствйтельности лимбических структур, а именно со снижением вследствие киндлингпроцесса порога их возбуждения. В качестве подпороговых стимулов, запускающих процесс киндлинга, могут выступать средовые стрессовые события, когнитивно-аффективные факторы или личностные характеристики (Everly G. S., 1983; Beck A. T. с соавт., 1985). Как и при депрессии, при тревожных расстройствах также часто наблюдаются нарушения сна, однако здесь прежде всего страдает процесс засыпания и непрерывность сна (в течение ночи больные несколько раз просыпаются).
В психологическом плане тревогу также характеризует негативный характер аффекта, постоянное внутреннее напряжение, неадекватная (преувеличенная) оценка своих переживаний, страхов и ощущений, чувство неопределенной угрозы (тревога ожидания), навязчивые мысли или образы и фобическая симптоматика, т. е. избегание ситуаций, вызывающих тревогу, или компульсивное поведение, временно ослабляющее тревожный аффект. Когнитивная составляющая играет основную роль в оценке степени угрозы и мобилизации физиологических эмоциональных, мотивационных и поведенческих личностных ресурсов. Систематические ошибки в процессе обработки информации, схематическое, дихотомическое или катастрофическое мышление, постоянный скрининг стимулов, представляющих угрозу, повторяющиеся помимо воли (автоматизированные) мысли, базирующиеся на архаических страхах, по-видимому, являются главным дискриминирующим фактором в когнитивной сфере, отличающим тревожные расстройства от депрессии, при которой преобладают темы самоуничижения, утраты, вины и пессимистической перспективы. Согласно когнитивной модели тревоги (Beck А.Т. с соавт., 1985) существуют 5 наиболее общих предрасполагающих факторов развития тревожных расстройств:
- наследственная предрасположенность,
- соматические заболевания,
- повторяющиеся психотравмирующие ситуации,
- недостаточная способность к преодолению кризисных ситуаций (дефицит механизмов копинга),
- иррациональное мышление, предубеждения, верования, мнительность, тонкие когнитивные нарушения. Существуют и преципитирующие факторы, такие как различные соматические нарушения (симптомы), употребление токсических и наркотических веществ, стрессовые события и т.д.
Тревога часто предопределяет и облегчает развитие других негативных эмоциональных состояний, прежде всего депрессии. Под влиянием интенсивного тревожного аффекта нередко наблюдается дезорганизация когнитивной сферы деятельности, так называемая „аффективная загруженность», которая проявляется в виде острой интеллектуально-мнестической недостаточности (снижение концентрации внимания, оперативной памяти, аналитико-систематической деятельности — Соловьева С. Л., 2002), исчезающей параллельно ослаблению тревожного аффекта. При выраженной тревоге также могут отмечаться нарушения перцепции, растерянность, снижение волевых импульсов, психотические расстройства и др.
Таким образом, в структуре тревоги как синдрома можно выделить три основных компонента:
- субъективные ощущения (чувство диффузного опасения и тревожного ожидания), обусловленные ситуацией, вызывающей тревогу, т. е. собственно тревожный аффект или симптом тревоги;
- поведение избегания (ограничительное поведение), под которым понимают действия или систему действий, направленных на устранение ситуации, вызывающей тревогу;
- вегетативную и соматоформную симптоматику.
Выраженность этих составляющих в целостном синдроме может быть различной, что, в конечном счете, и предопределяет все многообразие тревожных состояний. Врач-психиатр должен не только правильно квалифицировать тревожное состояние, но также определить уровень расстройств, поскольку это диктует дальнейшую терапевтическую тактику. Традиционно принято выделять следующие 3 уровня тревожных расстройств: конституционально-личностный, невротический и психотический. Этот уровень обычно соответствует определенным нозологическим координатам, в которых тревожнофобическое состояние развивается (психопатия, невроз, аффективный психоз или шизофрения). Вместе с тем, нозологический подход в последние годы за рубежом подвергся существенной ревизии, что внесло значительные изменения в современную систематику тревожных и тревожно-фобических расстройств.
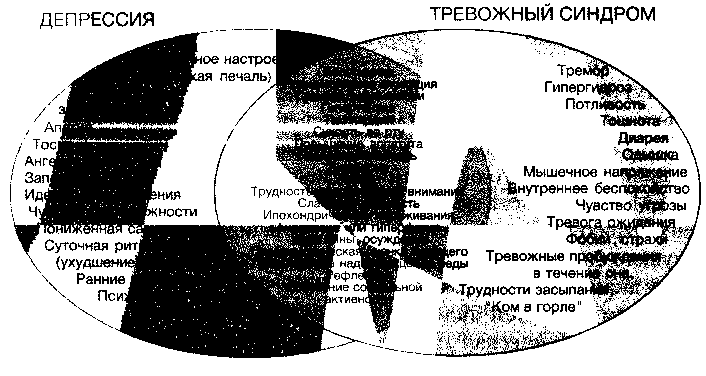
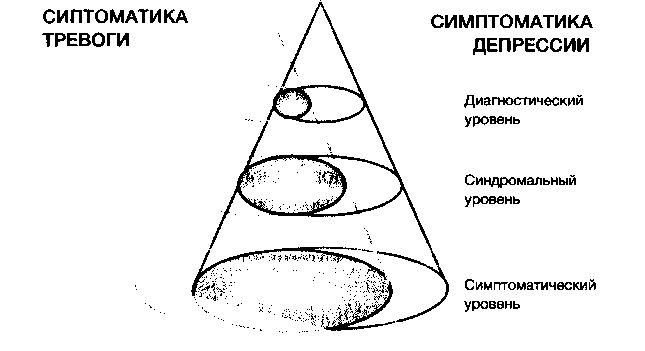
Исходя из перечисленной выше симптоматологии очевидно, что многие из симптомов могут формально наблюдаться как при тревожном синдроме, так и при депрессии (см. рис. 1), что затрудняет диагностику и выделение ведущего аффекта. Более того, такое пересечение психопатологической и сомато-вегетативной симптоматики прослеживается также на синдромологическом и на диагностическом (нозологическом) уровнях, хотя частота сопроявляемости тревожных и депрессивных синдромов и диагностических категорий (коморбидность тревожных расстройств и рекуррентной депрессии) уменьшается (см. рис. 2). Другими словами, чем выше и точнее уровень квалификации состояния, тем меньше степень перекрытия и ниже как вероятность, так и необходимость постановки смешанного или двойного диагноза. В отличие от прежних нозоспецифи-ческих классификаций, новые диагностические системы опираются на операциональные критерии и фактически являются синдромологическими, что предопределяет более значительный уровень перекрытия диагнозов или так называемую коморбидность.
В связи с введением в практику новых диагностических систем DSM-IV и МКБ-10 классификация депрессивных, тревожных и тревожно-фобических (невротических) состояний подверглась значительной модификации. Тревога и депрессия выступают уже не просто как синдромы, а как диагностические категории, определяемые устойчивостью состояния и стереотипом развития симптоматики. Так, например, согласно этим системам, может быть выделено несколько относительно самостоятельных диагностических единиц с ведущим тревожным аффектом, что не является привычным для отечественной психиатрии, которая остается на принципах нозологического подхода к диагностике психических заболеваний. В этой связи допускается наличие и переход различных синдромов от одного к другому в рамках одной нозологической формы, равно как и возможность возникновения однотипных синдромов в рамках различных диагностических единиц (проблема коморбидности).
Тревожные синдромы одновременно рассматриваются как в рамках конституционально-личностного, так и невротического уровня, поскольку первый часто переходит во второй. Более того, в структуре некоторых расстройств невротического уровня можно выделить переживания, отражающие скорее собственно психотические переживания (острая деперсонализация, лиссофобия, танатофобия), что говорит об относительности границ трех традиционных уровней, хотя, конечно, тревога психотического уровня по ряду параметров отличается от невротической тревоги. С точки зрения классического нозологического подхода и правила иерархии уровней поражения психики, тревожные (невротические) расстройства не могут быть диагностированы при наличии клинически очерченного аффективного заболевания (маниакально-депрессивного психоза), поэтому концепция коморбидности лишена смысла. Исходя из этого, становится ясно, что основные диагностические рубрики МКБ-10 и DSM-IV не могут механически переноситься в отечественную психиатрию и в лучшем случае должны использоваться в качестве ведущего синдрома. Все это в значительной степени усложняет проблему диагностики тревожных состояний.
Другим отличием является признание в МКБ-10 de juro того факта, что фобическая тревога часто сосуществует с депрессией и подчас бывает довольно сложно выявить какой аффект первичен, особенно когда тревожный и депрессивный аффекты флюктуируют или меняют свою интенсивность под воздействием фармакотерапии. В случае, если не удается выявить, что депрессивные эпизоды или эпизод в период болезни предшествовали фобической тревоге или наоборот, ставится диагноз смешанного тревожно-депрессивного расстройства (СТДР). В классификации DSM-IV такая рубрика отсутствует, хотя и предложены экспериментальные критерии, которые, однако, делают акцент на обязательном присутствии в течение месяца настроения с дисфорическим оттенком. Вместе с тем, во многих клинических случаях при тщательном выяснении анамнеза удается правильно определить последовательность развития и причинно-следственные отношения синдромов. Например, если нелеченное невротическое тревожное расстройство привело к деморализации, слому компенсаторных механизмов и развитию вторичной депрессии, или к затяжной, терапевтически резистентной депрессии присоединилась тревожно-фобическая симптоматика.
Таким образом, можно выделить несколько вариантов или уровней сочетания депрессивного и тревожного расстройств: коморбидность, преобладание тревожного расстройства в сочетании с депрессивной симптоматикой, преобладание депрессии в сочетании с тревожной симптоматикой, смешанное тревожно-депрессивное состояние и сочетание отдельных тревожных и депрессивных симптомов на субсиндромальном уровне. Более того, некоторые авторы представляют эти варианты как некий континуум переходных форм с прогрессированием от субсиндромального уровня до очерченного клинического (невротического или даже психотического), при этом основным патогенетическим звеном выступает длительность воздействия стрессовых факторов (Angst J., Dobler-Mikola А., 1985; Stahl S. М., 1993; Wheatley D., 1997 и др.).
Эта модель отчасти подтверждается нейробиологическими данными, в частности, общей заинтересованностью гипоталамо-гипофизарноадреналовой оси и серотонинергических структур мозга (Paul S. М., 1988; Westenberg H.G.M., Den Boer J. A., 1994; Heim C.C. с соавт., 1997; Stein D.J., Stahl S., 2000; Dinan T., 2001), и клиническими фактами: более ранней манифестацией тревожных расстройств по сравнению с депрессией и достаточно частым наложением депрессии на существующее тревожное расстройство. Так, средний возраст развития тревожных расстройств составляет 16,4 года, а депрессий — 23,2 года (Reigier D. А. с соавт., 1998); в общей практике депрессия развивалась в 9 раз чаще у больных с тревожными расстройствами но сравнению с группой, в которой они отсутствовали (Lecrubier Y., 2001). В эпидемиологическом исследовании Wittchen H.-U. с соавт. (2000) было показано, что тревожные расстройства манифестируют обычно в молодом возрасте (как правило, до 19 лет), в то время как первая депрессия обычно развивается позже и риск ее появления увеличивается с возрастом (см. рис. 3). Риск развития коморбидной или вторичной депрессии у больных с существующим диагнозом тревожное расстройство значительно выше, чем у больных с другими психическими расстройствами. По отдельным диагностическим категориям тревожных расстройств частота развития депрессии выше в 2-4 раза и наиболее высока (32,5 % случаев) при ГТР (см. рис. 4) (Wittchen H.-U. et al., 2000).
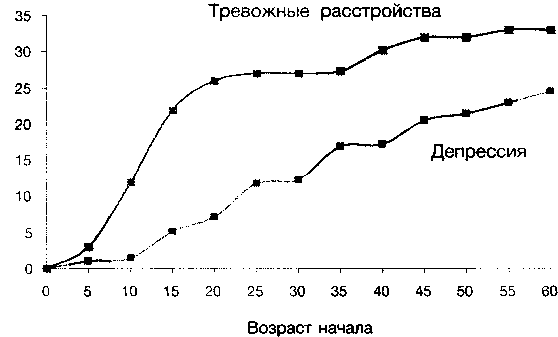
Рис. 3. Тревожные расстройства начинаются в более раннем возрасте по сравнению с депрессивными (Wittchen H.-U. с соавт., 1999)
Высокий уровень коморбидности тревожных и депрессивных расстройств показан во многих исследованиях (Angst J., Dobler-Mikola A., 1985; Stavrakaki C., Vargo B., 1986; Coryell W. в соавт. 1988; Me Clynn T.J., Metcalf H. L., 1989; Wittchen H.-U., Essau C. A., 1993; Sartorius N. с соавт., 1996; Regier D. А. с соавт., 1998 и др.). Так, по данным М. Hamilton (1988), развернутая депрессивная симптоматика сопровождает тревожные расстройства в 83 % случаев, а частота встречаемости тревоги при рекуррентной депрессии составляет 96 %. В общей практике распространность и коморбидность различных тревожных расстройств и депрессии, диагностируемых по критериям МКБ-10, также оказалась достаточно высокой. С учетом субсиндромальных форм она составляла около 6 %, в то время как депрессивные состояния встречались у 13,6 % обращающихся за медицинской помощью, а тревожные — в 10,6 %. При этом у 39 % больных с текущей депрессией было диагностировано тревожное расстройство, и у 44 % больных с актуальным тревожным расстройством была обнаружена коморбидная депрессия (Sartorius N. с соавт., 1996). По данным более свежих эпидемиологических исследований, коморбидность была еще выше (Wittchen H.-U. с соавт., 2006). Так, при развернутой депрессии в 60 % случаев одновременно наблюдались тревожные расстройства, соматоформные расстройства (СР) или расстройства зависимости, а у 54 % больных тревожными расстройствами имели место депрессия, расстройства зависимости или СР.
Эти факты свидетельствуют о неспецифическом (универсальном) характере тревожного и депрессивного аффектов, отражающих способ личностной реакции на стрессовое воздействие. Вместе с тем, имеются исследования, свидетельствующие о более высокой наследственной отягощенности аффективными расстройствами у больных с тревожными синдромами (Clayton P.J. с соавт., 1991; Roy М. А. с соавт., 1995). Кроме того, некоторые генетические исследования поддерживают частое совместное развитие тревоги и депрессии. Так, была показана связь по аллельным вариациям функциональной экспрессии гена-транспортера серотонина (ГТС) как у больных с тревожными расстройствами и депрессией, так и у их сиблингов. Короткий вариант биаллельного полиморфизма в обоих случаях ассоциировался со снижением транскрипционной эффективности промотера ГТС, его экспрессии и, в конечном итоге, обратного захвата серотонина (Kendler К. S., 1996; Lesch К. Р. с соавт., 1996). Полиморфизм ГТС оказался также связан с личностными тревожными чертами, включая негативную эмоциональность и нейротизм (Lesch К. Р., Mossner R., 1998). Так, сиблинги с короткой формой аллели имели более высокий уровень нейротизма, чем сиблинги с длинной версией (Lesch К. Р. с соавт., 2002). Более того, не так давно были опубликованы результаты генетических исследований, подтверждающих наличие особой наследственной уязвимости к стрессовым воздействиям у лиц, заболевающих в последствии тревожно-депрессивными расстройствами. Так, процент заболевших депрессией после 4 и более стрессовых эпизодов, был почти в 2,5 раза выше у лиц с так называемой стресс-чувствительной (,,S/S“) или короткой аллельной версией ГТС, чем у лиц со стресс-протективной (,,L/L“) или длинной версией этого гена (Caspi А. с соавт., 2003). Известно также, что высокий уровень глюкокортикоидов при хроническом стрессе изменяет экспрессию 5-НТ1А-рецепторов в гиппокампе, однако при применении антидепрессантов этого не происходит (Westenberg H.G.M., Den Boer J. А., 1994; Dinan T, 2001).

Рис. 4. Риск развития вторичной депрессии через 5 лет после установления диагноза «тревожное расстройство» (Wittchen H.-U. с соавт., 1999)
В теоретическом плане частое сочетание тревожной и депрессивной симптоматики может быть объяснено не столько генетическими факторами, сколько следствием нескольких возможностей, которые можно сгруппировать в виде 4 основных вариантов.
- Тревога и депрессия представляют своего рода континуум, отражающий „фактор общего дистресса», который лежит в основе этих двух аффективных феноменов. Из этого следует, что попытки разграничения этих групп расстройств упираются в противодействие их общих характеристик, а возможно и этиопатогенеза, и поэтому так называемая коморбидность отражает не более, чем искусственную дихотомию сложного синдрома на более простые компоненты.
- Второй механизм предполагает наличие коморбидности двух дискретных синдромов (т. е. собственно тревожного и собственно депрессивного).
- Третий вариант исходит из возможности предиспозиции одного синдрома для другого. Так, тревожная симптоматика часто предшествует собственно депрессивной, чему могут соответствовать и биохимические изменения (например, тревоге соответствует повышение активности нейротрансмиттеров, вслед за чем развивается обратное состояние по механизму снижения нейрорецепторной регуляции).
- Четвертая возможная причина, объясняющая коморбидность, заключается в искусственном перекрытии этих феноменов в силу несовершенства используемых дефиниций по их разграничению, т. е. отражает ограниченные возможности как феноменологического метода, так и современных операциональных диагностических критериев.
Наибольший теоретический интерес представляет первое объяснение, получившее в последнее время распространение в зарубежной научной литературе. С психологической точки зрения, между депрессией и тревожными расстройствами существует некий „общий невротический фактор» (Tyrer Р., 1989) или „фактор общего дистресса», базирующийся на некоторых единых психологических и социально-личностных характеристиках, таких как чувство неполноценности и отверженности, повышенная чувствительность к критике, застенчивость, неспецифический социальный дистресс, в том числе уязвимость к бытовому стрессу и др. (см. рис. 5). Близкие по смыслу общие психологические факторы и личностные черты описывали многие авторы, в частности, „негативный аффект» (в смысле эгодистонического характера эмоциональных переживаний) (Watson D., с соавт., 1988; Clark L. A., Watson D., 1991), нейротизм (Andrews G., 1996), недостаточность самооценки и контроля (Beck А.Т. с соавт., 1985). Так, чтобы оценить различные психологические характеристики эффективности больных с депрессией и тревогой Clark L. A., Watson D. (1991) провели многомерный анализ психометрических данных, полученных с использованием различных самооиросников. В соответствии с предложенной авторами трехкомпонентной (дименсиональной) моделью (негативный аффект, позитивный аффект и hyperarousal) в качестве наиболее отличительных черт были обнаружены недостаток позитивной эмоциональности при депрессии (отрицательная корреляция) и состояние повышенного напряжения, включая вегетативную симптоматику (hyperarousal) при тревоге (позитивный аффект с тревогой не коррелировал). Негативный аффект являлся общим фактором риска (рис. 5), что может свидетельствовать в пользу феноменологического перекрытия симптоматики обоих расстройств, связанного с определенными личностными характеристиками больных и особой реакцией на стресс.
Помимо частой коморбидности, в пользу гипотезы единого этиопатогенеза тревожных и депрессивных расстройств, проявляющихся в виде разных эндофенотипов, говорит и то, что смешанное тревожно-депрессивное расстройство является фактором риска для обоих заболеваний (Wittchen H.-U., Essau С. А., 1993), а также генетические исследования (см. выше), включая близнецовые (Kendler К. S., 1996) и сиблинговые (Piccinelli М., 1998).
Таким образом, в последние годы все больше фактов свидетельствуют о том, что такие личностные черты как нейротизм или негативная эмоциональность, являющиеся следствием генетического диатеза, во многом могут объяснить коморбидность расстройств аффективного спектра (Kendler К. S. с соавт., 1996; Livesley W. J. с соавт., 1998; Nutt D., Ballenger J., 2003). Генетические исследования показывают, что фенотипические различия между тревогой и депрессией, несмотря на общий генетический базис, связаны с влиянием факторов окружающей среды. Более того, общий генетический фактор, определяющий личностные черты нейротизма (как, например, S/S аллель ГТС), определяет также предрасположенность к развитию депрессии или тревоги. Поэтому тревожные расстройства и депрессии фактически представляют собой крайние варианты негативной эмоциональности (Eley Т.С., Plomin R., 1997; Eley Т.С., Stevenson J., 1999), различающиеся лишь количественной представленностью симптоматики разных сфер психической деятельности.
Кроме того, в пользу данной модели свидетельствует и примерно равная эффективность при тревожных расстройствах и депрессии антидепрессантов, особенно селективных ингибиторов обратного захвата серотонина (СИОЗС), которые как у нас в стране, так и за рубежом по показаниям к применению зарегистрированы при большинстве тревожных расстройств. По-видимому, тревожные расстройства имеют общее с депрессией звено нейрохимического патогенеза, заключающееся в недостаточности функции центральных серотонинергических систем.
Это, в частности, подтверждают экспериментальные исследования Delgado Р. L. с соавт. (1999), показавших, что специальная безбелковая диета с низким содержанием L-триптофана (ДНСТ), аминокислоты — предшественника серотонина, при нагрузке другими нейтральными аминокислотами уже через сутки приводит к резкому истощению на 4-5 часов запасов центрального серотонина, что у больных депрессией, находящихся на эффективной терапии СИОЗС, приводило к временной экзацербации депрессивной симптоматики (см. рис. 6). Аналогичные результаты были получены у больных с паническим расстройством и при большинстве других тревожных расстройств, за исключением ОКР (Barr L. С. с соавт., 1994; Smeraldi Е с соавт., 1996; Forshall S. с соавт., 2000; Nutt D., Ballenger J., 2003; Argyropoulos S. V. с соавт., 2004). Реакция на ДНСТ зависит также от полиморфизма ГТС, что позволяет выделить группу риска и прогнозировать эффект серотонинергических антидепрессантов (Neumeister А. с соавт., 2004). Эти факты, отчасти, объясняют, что общий психологический феномен негативного аффекта при депрессии и при тревожных расстройствах может быть вызван относительным дефицитом серотонина в некоторых частях головного мозга. Причем современные техники прижизненной визулизации деятельности мозга позволяют связать развитие той или иной клинической патологии с дефицитом серотонинергической активности в различных мозговых структурах в соответствии с проекцией восходящих путей из ядра шва. Существенное значение при этом имеют афферентные проекции из медиального или дорсального ядра шва. Например, согласно данным Grove с соавт. (1997), проекция из медиального ядра отвечает за развитие страха и тревоги ожидания, а из дорсального — за когнитивные процессы при тревоге. С недостаточностью одной из этих подсистем могут быть связаны феноменологические различия клинической манифестации тревоги или депрессии.
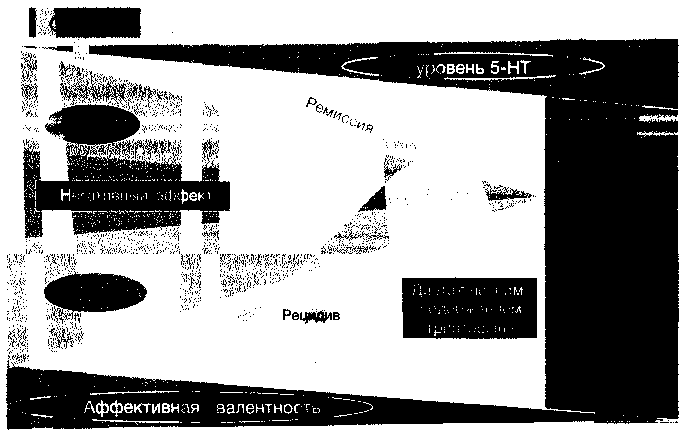
Применение СИОЗС усиливает серотониновую нейропередачу и уменьшает выраженность клинической симптоматики. Резкое снижение синтеза серотонина вследствие диеты с низким содержанием триптофана приводит к экзацербации симптоматики (рецидиву) и усилению аффективной валентности с возвращением негативного аффекта (см. рис. 7). Интересно, что с увеличением длительности терапии и ремиссии вероятность рецидива симптоматики на безтриптофановой диете постепенно снижается (Nutt D., 2006). Клинический опыт также свидетельствует, что рецидив чаще развивается на ранних стадиях лечения, например, вследствие преждевременной отмены антидепрессанта, следствием которой является резкое падение центральной серотонинергической активности. По-видимому, при становлении ремиссии в большей степени начинают включаться другие, так называемые поздние механизмы, связанные со стимуляцией процессов нейропластичности мозга, в частности, нейрогенеза и роста дендритов.
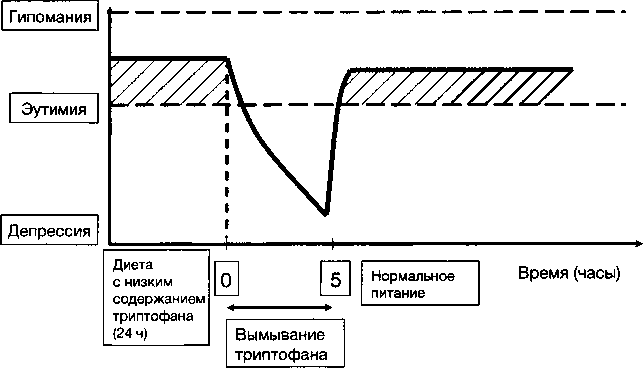
Рис. 6. Дефицит триптофана у больных с эффектом СИОЗС вызывает рецидив депрессии (Delgado P.L. с соавт., 1999)
Какими бы не были причины высокой коморбидности депрессивных и тревожных расстройств, с практической точки зрения, эти смешанные формы являются серьезной проблемой не только в связи с трудностями их диагностики и лечения, но и в связи с тем, что такие больные представляют более тяжелый контингент в социальном и клиническом отношениях. В частности, по данным исследования Wittchen H.-U. с соавт. (1989,2006), у них отмечаются более высокий уровень снижения трудоспособности и инвалидизации, более низкое качество жизни, увеличение суицидального риска и числа эпизодов депрессии со снижением качества ремиссии, резистентность к терапии и требуются большие финансовые затраты на лечение.
Наконец, нельзя не отметить и терапевтического аспекта проблемы. В последние годы здесь был достигнут существенный прогресс и разработаны принципиально новые подходы к терапии тревожных состояний. Однако, при этом остается много нерешенных вопросов. Так, для лечения тревожных расстройств используются практически препараты всех основных классов психотропных соединений, но в основном транквилизаторы и все чаще антидепрессанты. Каждая из этих групп препаратов имеет своеобразный механизм действия, но глобальный эффект их применения примерно равный. Это позволяет поставить вопрос о гетерогенности тревожных состояний и поиске критериев, имеющих избирательное прогностическое значение.
Более того, прогресс и определенная мода в применении той или иной группы лекарственных средств всегда оказывали заметное влияние на диагностические предпочтения. Так, высокая эффективность бензодиазепинов при тревожных (невротических) расстройствах, но не при депрессии, в 70-е годы прошлого века фактически закрепила клиническую дихотомию неврозов и аффективных психозов (эндогенных депрессий), имеющую свои корни в классической европейской психиатрии (Roth М. с соавт., 1972; Russoff В.А., Klerman G. L., 1974). Это на долгие годы предопределило и ригидные терапевтические установки о назначении антидепрессантов исключительно при депрессиях, а накапливающиеся данные об их эффективности при тревожных и соматоформных расстройствах интерпретировались в основном как воздействие на гипотетическую (маскированную, ларвированую, вегетативную и др.) депрессию с последующей редукцией ее фасадных проявлений — неврозоподобной, соматоформной и другой симптоматики. Лишь введение в практику СИОЗС с широким диапазоном антидепрессивного, анксиолитического и антифобического эффектов изменило эту ситуацию и позволило снова говорить о континуальной модели расстройств тревожно-депрессивного спектра. Более того, тщательный анализ динамики развития заболевания у больных с коморбидными расстройствами нередко обнаруживает, что развитию депрессии предшествует неразвернутая тревожная симптоматика и именно присоединение депрессии модифицирует и маскирует течение тревожного расстройства.
Из сказанного вытекает важность клинического подхода с тщательным психопатологическим и психофармакологическим анализом тревожно-депрессивных состояний. Более того, очевидно, что необходимо проводить точную оценку симптомов, составляющих ту или иную клиническую разновидность, с целью выявления наиболее прогностически значимых для фармакотерапии.
Очевидно, что, с практической точки зрения, существуют несколько наиболее важных диагностических категорий, в рамках которых часто встречается тревожно-депрессивная симптоматика:
- депрессии (при доминировании депрессивного аффекта);
- тревожные расстройства (при доминировании тревожного аффекта;
- смешанные тревожно-депрессивные состояния. Последние могут быть представлены в виде коморбидных расстройств (развернутых синдромов) либо в виде подпороговых (субсиндромальных) смешанных форм.
Тревожная депрессия — преобладание тревоги, мало определенного чувства надвигающейся беды, угрозы, неясного беспокойства, неуверенности в будущем, отчаяния, опасений по поводу различных событий, людей, действий, поступков, которые приобретают навязчивый характер. В поведении доминирует суетливость или психомоторная ажитация (в тяжелых случаях) вплоть до меланхолического раптуса. К вечеру симптоматика может усиливаться. Больные долго не могут усидеть на одном месте, перебирают пальцами рук или заламывают их, кусают ногти, взгляд беспокойный. Тревожный синдром сопровождается характерными сомато-вегетативными симптомами, связанными с повышением тонуса симпатической нервной системы (повышение артериального давления, тахикардия, мидриаз, увеличение мышечного тонуса, тремор, мышечные спазмы, запоры, одышка, чувство нехватки воздуха, разнообразные алгические и другие неприятные ощущения, особенно в области сердца и др.). Часто наблюдаются идеи вины, осуждения, наказания, а также ипохондрические переживания или фобии. При тревоге высок риск совершения суицида. Тревожная депрессия более характерна для лиц пожилого возраста.
Клиническая практика показывает, что тревожный аффект довольно часто встречается при депрессиях и сопровождает различные ее проявления, в том числе тоску. Если оба компонента имеют примерно равную выраженность, говорят о смешанном тревожнотоскливом аффекте. При этом больные сами с трудом могут дифференцировать эти феномены. Тревога может обнаруживаться в виде легкого беспокойства, внутреннего напряжения, особенно выраженных при необходимости принятия решений, опасений о своей несостоятельности или даже развернутой ажитации. Соотношение и интенсивность тревожного и тоскливого компонентов значительно колеблется в зависимости от состояния больного. Иногда можно выделить более очерченные синдромы анксиозной заторможенности и ажитированной меланхолии, а также другие более редкие смешанные синдромальные варианты — тревожно-дисфорический,
тревожно-деперсонализационный, с ипохондрической симптоматикой и др. При этом часто невозможно определить какой именно аффект доминирует. Более того, в процессе терапии и в течении заболевания интенсивность аффекта может меняться, и в клинической картине преобладают то тревога, то депрессия. По данным некоторых авторов, тревогу можно обнаружить у 42-100% депрессивных больных (Hamilton М., 1988; Tollefson G. D. с соавт., 1993) и она является лишь эпифеноменом, имеющим неблагоприятное прогностическое значение, а не каким-либо особым вариантом депрессии (Clayton P.J. с соавт., 1991; Coryell N. С. с соавт., 1992). Тревожные депрессии более тяжело субъективно переносятся, более суицидоопасны, чаще ведут к госпитализации и хронифицируются, более резистентны к терапии и имеют худший по сравнению с меланхолической депрессией прогноз (Zajecka J. М, Ross J.S. 1998; Tylee А. с соавт., 1999). Другие исследователи считают, что это особая подгруппа депрессивных больных с относительно более ранним возрастом начала заболевания, склонного к частому рецидивированию, затяжному течению, более высоким суицидальным риском и менее благоприятным терапевтическим и социальным прогнозом (Cassano G. В. с соавт., 1983; Fawcett J., Kravitz Н. М., 1988; Clayton P.J. с соавт., 1991). С практической точки зрения, наиболее важен тот факт, что при присоединении тревоги и ажитации резко возрастает суицидальный риск, что необходимо учитывать при выборе терапии, особенно в первые дни лечения (Fawcett J., 1997).
Успех терапии зависит от правильной диагностики и выбора адекватной терапевтической тактики. В соответствии со схемой П. Кильхольца при тревожных депрессиях следует избегать применения антидепрессантов со стимулирующим компонентом действия, поскольку они могут усиливать тревогу и провоцировать суицидальную активность, и предпочитать препараты с седативными или сбалансированными свойствами. Если тревога является частью депрессивного синдрома и тесно спаяна с ним, основной акцент следует делать на применении антидепрессантов с мощным тимоаналептическим и седативным действием. В тяжелых случаях терапию сразу можно начинать с парентерального, лучше капельного введения 25-50 мг амитриптилина, постепенно наращивая дозу до 150-200 мг/сут. Уже в первые дни терапии отмечается седативный эффект в виде редукции психомоторной ажитации, снижения уровня тревожности, эмоциональной насыщенности переживаний и улучшения сна. Через 1-2 недели проявляется собственно анксиолитическое и тимоаналептическое действие препарата, т.е. вместе с повышением настроения полностью редуцируются и тревожные переживания, хотя у некоторых больных фобическая и паническая симптоматика могут персистировать более длительное время. При отчетливой выраженности депрессивного аффекта очень хорошо помогает и другой большой антидепрессант — кломипрамин (анафранил), особенно при парентеральном введении. Постепенно парентеральное введение заменяют приемом таблеток (при этом дозы должны быть в 1,5-2 раза выше) и переходят к проведению долечивающей (стабилизирующей) терапии, которая может продолжаться несколько месяцев. Отчетливый и стабильный анксиолитический эффект у депрессивных больных оказывают СИОЗС — флувоксамин (феварин), сертралин (золофт), пароксетин (паксил), циталопрам (ципрамил) и эсциталопрам (ципралекс). В ряде рандомизированных контролируемых исследований были продемонстрированы преимущества СИОЗС над плацебо, имипрамином и некоторыми другими трициклическими антидепрессантами по темпу редукции тревожной симптоматики у больных с депрессией (Laws D., с соавт., 1990; Dunbar G. С. с соавт., 1991; Feighner J.P., Boyer W.F., 1992; Tollefson G. D. с соавт., 1994; Berti C., 1995 с соавт. и др.). В более легких случаях тревожной депрессии прекрасные результаты наблюдаются при применении миртазапина (ремерон), а также некоторых старых препаратов (доксепин, миансерин, азафен и тразодон). В целом, эффективность тимоаналептической терапии при адекватном применении при тревожных депрессиях составляет около 60-70 %.
При этом нужно помнить, что в отличие от непосредственного седативного эффекта анксиолитическое, тимоаналептическое и антифобическое действия антидепрессантов развиваются в разные сроки и прямо не связаны друг с другом. На рисунке 8 представлены полученные в наших исследованиях данные по сравнительному соотношению эффектов СИОЗС в динамике терапии. Видно, что анксиолитическое действие всех СИОЗС обнаруживается через 2 недели терапии. В течение первой недели терапии флувоксамин может оказывать неспецифический седативный эффект, а флуоксетин — психостимулирующий. Пароксетин, циталопрам и сертралин обладают более сбалансированным спектром действия (К находится в районе 1).
Другой терапевтический подход требуется при преобладании в статусе психотической тревоги с фобическими и деперсонализационно-дереализационными переживаниями высокой интенсивности, в частности, танатофобией и диспсихофобией. Как правило, эти переживания связаны с идеями вины, наказания и угрозой жизни больного, что может привести к развитию тревожного раптуса. В этих случаях терапию следует сразу начинать с парентерального введения высоких доз мощных транквилизаторов — феназепам (5-10 мг/сут), лоразепам (2-4 мг/сут), диазепам (10-40 мг/сут) или седативных нейролептиков — хлорпротиксен (труксал) — 50-150 мг/сут, левомепромазин (тизерцин) — 50-100 мг/сут, клозапин (лепонекс) -50-150 мг/сут. В более легких случаях мягкий седативный эффект при минимальной выраженности побочных явлений оказывают тиоридазин (сонапакс, меллерил) и алимемазин (терален). В виду своей более высокой переносимости средством выбора являются также атипичные антипсихотики: рисперидон (2-4 мг/сут), олан-запин (5-10 мг/сут) и особенно кветиапин (300-600 мг/сут), обладающий наибольшим седативным влиянием. После смягчения ажитации в течение 1-2 дней к схеме присоединяют амитриптилин. Возможны и одновременные внутривенные капельные вливания с транквилизаторами. Седативное и анксиолитическое действие нейролептиков и транквилизаторов позволяют достичь быстрого облегчения в состоянии больного и дождаться отставленного тимоаналептического и анксиолитического эффектов антидепрессантов, которые обычно развиваются через 2-3 недели терапии. После этого их применение, по-видимому, нецелесообразно. При отсутствии эффекта желательно быстрое проведение ЭСТ.

Рис. 8. Сравнительное соотношение анксиолитического и психостимулирующего эффектов СИОЗС в динамике терапии
Еще одним синдромальным вариантом депрессии, при котором часто обнаруживаются своеобразные тревожные переживания, является атипичная депрессия. В англо-американской литературе под атипичными депрессиями понимают более четко очерченный синдром, а именно длительно существующие, своеобразные тревожные состояния, сопровождающиеся сомато-вегетативными и неврозоподобными (преимущественно обсессивно-фобическими или ипохондрическими) расстройствами, при отсутствии типичных симптомов меланхолической депрессии (Pies R., 1988; Liebowitz М. R. с соавт., 1988 и др.). У таких больных нередко наблюдаются повышение аппетита (гиперфагия) и веса, гиперсомния, астенические жалобы, раздражительность, повышенная чувствительность к ситуациям фрустрации (особенно к межличностным конфликтам) и обратный характер суточных колебаний настроения (к вечеру состояние хуже, чем утром). При этом к вечеру происходит некоторое усиление тревоги, обсессивно-фобических нарушений и заострение психастенических или истерических личностных черт. В отличие от меланхолической триады J. Angst с соавт. (2006) для атипичной депрессии также выделяет 3 наиболее характерных симптома: усталость (астения), переедание (булимия) и сонливость (увеличенное время сна в течение суток). Кластерный анализ симптоматики больных атипичной депрессией позволил выделить 3 ее клинических варианта: 1) тревожная депрессия (доминирует тревога); 2) энергическая депрессия (доминируют психомоторная заторможенность и астенические жалобы) и 3) депрессия с обратным характером вегетативной симптоматики (гиперсомния, повышение аппетита и веса тела, усиление депрессивной симптоматики к вечеру) (Stewart J.W., с соавт., 1993; Parker G., с соавт., 2002).
Более узкая подгруппа больных атипичной депрессией была обозначена как „истероидная дисфагия» (Akiskal Н. S., 1990). Чаще всего она наблюдается у женщин с истерическими чертами личности, депрессивное состояние начинается, как правило, с потери романтической привязанности и характеризуется повышенной сонливостью, перееданием (в том числе сладостей), повышенным весом и лабильностью настроения, которое временно улучшается при повышенном внимании к жалобам больной. Часть этих больных ранее рассматривалась также в рамках истероидной дисфории (Klein D. F., Davis J.M., 1968; Liebowitz M.R., Klein D.F., 1979; Klein D.F., 1993), малопрогредиентной шизофрении (Дубницкая Э. Б., 1979) или как эндогенные заболевания (депрессия, малопрогредиентная шизофрения) с более оформленными истерическими расстройствами (Семке В. Я., 1988; Пантелеева Г. П. с соавт., 1992). В поведении таких больных бросается в глаза явный оттенок демонстративности, театральности, стремление вызвать сочувствие окружающих, характерный драматизм переживаний. При внимательном расспросе нередко оказывается, что „стрелка вины“ направлена на окружающих, а соматические жалобы („комок» в горле, затруднения речи, головные боли в виде обруча и т.д.) носят конверсионный характер. На всем облике больного, поведении, манере разговаривать лежит отпечаток истерической преувеличенности. Как правило, это женщины, склонные идеализировать „романтические» отношения и при их отвергании реагирующие понижением настроения с дисфорическим оттенком, перееданием и повышенной сонливостью. В отличие от типичной меланхолической депрессии, характеризующейся тотальной ангедонией, при атипичных депрессиях сохраняется ограниченная возможность получения удовольствия от удовлетворения элементарных потребностей, и тяжесть депрессии, в целом, меньше (Henkel V. С соавт., 2004).
В последние годы атипичная депрессия в американской классификации DSM-IV выделена в самостоятельный вариант (см. рис. 9). Распространенность атипичной депрессии в популяции, по данным разных авторов, составляет от 0,7 % до 4,8 %, средний возраст ее манифестации — 35 лет, т. е. раньше, чем при обычной униполярной депрессии, и она чаще наблюдается у женщин (44 %), чем у мужчин (17 %), а также чаще встречается при депрессии в рамках БАР II типа (40%), чем при рекуррентной депрессии (28%) (Akiskal H.S. с соавт., 2005; Angst J. с соавт., 2006). Частота атипичных черт при униполярной депрессии колеблется от 22 до 40 % (Angst J. с соавт., 2002; Henkel V. с соавт., 2004). По сравнению с последней при атипичной депрессии значительно чаще отмечается коморбидность с ПР (14,4%) и токсикоманическими зависимостями (28,8%) (Horwath E. с соавт., 1992). По данным Liebowitz М. R. с соавт. (1988), уровень синдромальной коморбидности с ПР еще выше и составляет около 50 %, т. е. примерно у половины больных атипичной депрессией наблюдаются периодические панические атаки. На диагностическую обособленность атипичной депрессии указывают также отсутствие заметного сокращения латентного периода наступления парадоксальной фазы сна и незначительное количество положительных реакций на дексаметазоновый тест (Klein D. Е, 1993 и др.). Черты атипичной депрессии наблюдаются у 40% больных рекуррентной депрессией, 60 % больных дистимией и 50 % больных биполярным аффективным психозом (Klein D.F., 1993).
Уточнение делается, если эти черты доминируют в течение последних 2 недель Большого депрессивного эпизода или в течение последних 2 лет течения Дистимического расстройства и присутствуют следующие признаки:
- Реактивность настроения (напр., настроение улучшается в ответ на действительные или потенциальные события).
- Два или более симптомов из следующих:
- Значительное увеличение веса тела или повышение аппетита.
- Гиперсомния.
- „Свинцовый паралич» (т. е. ощущение тяжести в конечностях).
- Устойчивый модус повышенной чувствительности к межперсональному отрицанию (не ограничивается только периодами сниженного настроения), что приводит к значительному нарушению социальной и трудовой активности.
- Состояние не удовлетворяет одновременно критериям Большого депрессивного эпизода с преобладанием меланхолических или кататонических черт.
В биологическом плане обоснованность этого выделения также подтверждает высокая эффективность при атипичных депрессиях ингибиторов МАО. Хороший результат в этих случаях достигается у 70-80% больных, в то время как трициклические антидепрессанты оказываются эффективными у 40-50 % (Zisook В. с соавт., 1985; Liebowitz M.R. с соавт., 1988; Klein D. Е, 1993; Paykel Е. S. с соавт., 1994). Более эффективным считается применение необратимых ингибиторов МАО (фенелзин, транилципромин, ниаламид, L-депренил — селегелин), обратимые ингибиторы МАО (пиразидол, моклобемид) несколько уступают им и лучше действуют при депрессивных состояниях невротического уровня (дистимиях).
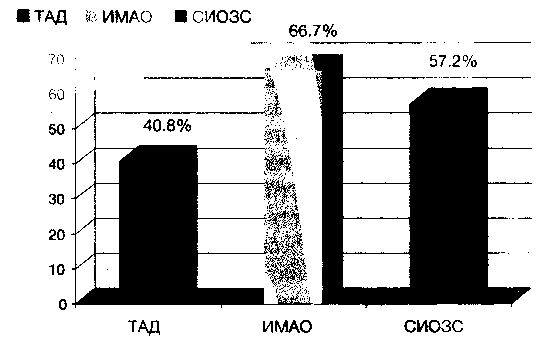
В резистентных случаях эти препараты можно комбинировать с трициклическими антидепрессантами (кломипрамин, имипрамин, дезипрамин) или СИОЗС (флуоксетин, пароксетин, флувоксамин, сертралин, циталопрам, эсциталопрам). При нетяжелых вариантах атипичных депрессий последние могут быть эффективны и при изолированном применении (Quitkin ЕМ., 1992; Liebowitz М.R., 1993 и др.). Курс терапии в этом случае продолжается до 3-4 месяцев и более. Особенно хороший результат СИОЗС наблюдается при присутствии в клинической картине атипичной депрессии булимических нарушений (повышение аппетита и массы тела, гиперфагия, тяга к сладкому) (Wood А., 1993 и др.). Результаты наших собственных исследований в целом совпадают с данными зарубежной литературы (см. рис. 10). ИМАО (пирлиндол и моклобемид) оказались наиболее эффективны и почти на 25 % превосходили трициклические антидепрессанты и лишь на 10 % — СИОЗС (Мосолов С. Н., 1997).
Тревожные (невротические) расстройства также очень часто сопровождает депрессия, выраженность которой нередко удовлетворяет критериям большого депрессивного эпизода по МКБ-10. По данным эпидемиологического исследования ВОЗ, в общей практике 40 % больных с текущим тревожным расстройством одновременно соответствуют диагностическим критериям депрессивного эпизода по МКБ-10 (Sartorius N. et al., 1996). Данные, полученные на американской популяции по критериям DSM-IV, показали еще более высокую цифру — более 50% (Regier D. А. с соавт., 1998). Хотя высокая коморбидность отмечается при большинстве тревожных расстройств (ПР, СФ, ПТСР, ОКР и в меньшей степени при ИФ), наиболее часто депрессивная симптоматика встречается при ГТР, что вызывает серьезные диагностические затруднения и даже сомнения в самостоятельности этой клинической категории как собственно тревожного расстройства (Nutt D. с соавт., 1998). Выдвигается даже предположение, что ГТР является лишь продромом депрессии. В частности, по данным эпидемиологического исследования Fava R. с соавт. (2000), депрессия развивалась у 22 % больных с ПР, у 63 % больных СФ и у 65 % больных ГТР (цит. по Stein D.J. Hollander Е., 2002). В другом исследовании 64,2% больных ГТР перенесли в течение жизни хотя бы один депрессивный эпизод, и 17,2% больных с депрессией отвечали также критериям ГТР (Kessler R.C. с соавт., 1994). При этом вероятность сочетания депрессии и ГТР (отношение рисков — odds ratio) была выше, чем у всех других тревожных расстройств (ГТР — 6,0, ПР -4,0, агорафобия — 3,4, ИФ — 3,1, СФ — 2,9) (Kessler R. С соавт., 1996). Некоторые авторы считают, что коморбидность депрессии и ГТР достигает 80 % (Goisman R. М. et al., 1995). Имеются и определенные генетические доказательства тесной взаимосвязи ГТР и депрессии, полученные с помощью метода изучения близнецовых пар и родственников больных. В частности, у больных с коморбидностью в 2 раза чаще отмечалась наследственная отягощенность депрессией у ближайших родственников (Piccinelli М., 1998). А в классической работе Kendler К. S. (1996) на материале почти 1000 близнецовых пар было показано, что ГТР и депрессия имеют общий генетический диатез, который в зависимости от индивидуального опыта (например, факторов семейного окружения, различных стрессовых событий и др.) может реализоваться в виде того или другого клинического эндофенотипа. Поэтому в рамках настоящей работы наиболее целесообразным представляется остановиться на вопросах диагностики и терапии ГТР.
Диагностические критерии DSM-IV-TR для генерализованного тревожного расстройства (ГТР)
- Чрезмерная тревога или беспокойство (тревожное ожидание), наблюдающееся большую часть времени в течение 6 месяцев по поводу нескольких событий или занятий (таких как работа или занятия в школе).
- Больной с трудом контролирует это беспокойство.
- Тревога или беспокойство сочетаются с 3 или более из следующих 6 симптомов (если они присутствуют большую часть времени в течение прошедших 6 месяцев). Примечание: для детей требуется наличие хотя бы одного симптома.
- неусидчивость, чувство „заведенности“ или пребывания „на грани»;
- быстрая утомляемость;
- трудности в сосредоточении внимания или ощущение пустоты в голове;
- раздражительность;
- мышечное напряжение;
- нарушение сна (трудности при засыпании или бессонница, или беспокойный, неосвежающий сон).
- Тревога и беспокойство не являются следствием других расстройств по оси I; например, тревога или беспокойство не связаны с ожиданием панической атаки (как при Паническом расстройстве); перед публикой (как при Социальной фобии); страхом загрязнения (как при Обсессивно-компульсивном расстройстве); ожиданием разлуки с домом или близкими родственниками (как при Тревожном расстройстве разлуки); снижением веса тела (как при Нервной анорексии); разнообразными физическими жалобами (как при Соматизированном расстройстве) или серьезным заболеванием (как при Ипохондрии); тревога и беспокойство не связаны также с Посттравматическим стрессовым расстройством.
- Тревога и беспокойство или физические симптомы вызывают клинически значимый дискомфорт (страдание) и нарушение социального функционирования или обычного уклада жизни.
- Расстройство не является следствием прямого физиологического действия вещества (например, наркотического или лекарственного).
Диагностические критерии ГТР в классификациях DSM-IV и МКБ-10 менее четкие, чем, например, ПР или ОКР и скорее построены по принципу исключения (рис. 11). Симптоматика ГТР несет черты диффузной, генерализованной и размытой тревоги средней или слабой интенсивности, для которой характерно неопределенное беспокойство, постоянное во времени. В этом состоит основное отличие от ПР, при котором возникают пароксизмы тревожного аффекта чрезмерной интенсивности. Не менее сложно по современным диагностическим критериям различить ГТР и депрессию, особенно, если у больного одновременно имеются симптомы дисфории и беспокойства. Единственным дифференцирующим критерием у таких больных часто является лишь длительность существования симптоматики -6 месяцев для ГТР и 2 недели для депрессивного эпизода.
После работ 3. Фрейда за этим феноменологическим вариантом тревожного состояния закрепилось название „свободно плавающей тревоги». Большинство авторов подчеркивает, что неопределенное беспокойство при ГТР выражается в состоянии внутреннего напряжения, предчувствия несчастья и угрозы, которые часто провоцируются реальными незначительными конфликтами и фрустрирующими ситуациями. Вместе с тем, в системе личностных координат больного, подобные ситуации разрастаются до огромных проблем и представляются для больного неразрешимыми. Часто тревогу при этом сопровождает повышенная агрессивность. Непрерывное внутреннее напряжение приводит к сбоям в деятельности вегетативно-эндокринной системы, которая находится в постоянном возбуждении и готовности к борьбе и бегству, что в свою очередь (по принципу порочного круга) увеличивает состояние внутреннего напряжения. Это же относится и к опорно-двигательной системе организма. Постепенно увеличивается мышечное напряжение и повышаются сухожильные рефлексы, что лежит в основе чувства усталости и миалгий.
Риск развития ГТР в течение жизни составляет 5 %, в общей практике ГТР встречается у 8 % больных и часто сочетается с различными соматическими заболеваниями. При этом первичная диагностика ГТР, как правило, задерживается на несколько лет. Больные долгое время безуспешно лечатся от бессонницы, головных болей напряжения, синдрома усталости, астении, вегетативных нарушений и т.д.
Более чем у половины больных ГТР развивается в детском и подростковом возрасте, хотя может манифестировать и после 30 лет. Течение, как правило, носит хронический флюктуирующий характер с экзацербацией в стрессовые периоды жизни. Среди заболевших преобладают женщины (около 60-70%), уровень социальной дезадаптации при ГТР сопоставим с таковым при рекуррентной депрессии (Kessler R. С. с соавт., 1994; Roy-Byrne Р. Р, 1996; Wittchen H.-U. с соавт., 2002).
Большинство исследователей подчеркивает, что ГТР не представляет единой диагностической категории, а отражает скорее особый тревожный феномен, возникающий при разных диагнозах (Den Boer J. с соавт., 1987; Holmberg G., 1989; Piccinelli M., 1998; Gorman J. M., 2000). Так, по некоторым своим феноменологическим проявлениям она близка к тревоге ожидания, характерной для ПР. В то же время, в отличие от последней, генерализованные тревожные реакции характеризуются меньшим участием вегетативных проявлений, более ранним и более постепенным началом заболевания и более благоприятным прогнозом. При этом тревожная симптоматика носит тонический, а не клонический, как при панике, характер. Следует также иметь в виду, что у части больных с ПР в дальнейшем может развиться ГТР и наоборот. В целом коморбидность ГТР с другими тревожными расстройствами велика: с паническими атаками (56%), обсессивно-компульсивным расстройством (35%) и социальной фобией (32-42 %) (Rouillon Е, Chignon J. М., 1992). Отсутствуют также четкие границы между генерализованной диффузной тревогой, тревожной депрессией, дистимией и личностными расстройствами с тревожными чертами, включая крайний вариант так называемого „генерализованного тревожного темперамента» (Akiskal Н. S., 1998). Последний, например, подразумевает лиц, постоянно находящихся настороже в плане поиска и избегания неприятных или потенциально опасных с их точки зрения ситуаций, и представляет собой более узкую концепцию по сравнению с „нейротизмом» (Tyrer R, 1989; Andrews G., 1996) или „негативной эффективностью» (Watson D. С соавт., 1988). У таких больных нередко развиваются депрессия, злоупотребление психоактивными средствами или более очерченная фобическая симптоматика. На фоне существующей характерологической тревожности (хроническое чувство общего беспокойства, напряжения, подташнивания и другая вегетативная симптоматика), что, по мнению Н. Akiskal, собственно и представляет генерализованный тревожный темперамент, могут развиваться более тяжелые и типичные эпизоды ГТР. Поэтому принципиальных различий между этими клиническими вариантами нет.
С точки зрения отечественной психиатрии, диагноз ГТР вообще не имеет смысла, поскольку подобные состояния в силу нсспецифичности проявлений могут встречаться как в рамках неврозов, психогенных реакций, декомпенсаций акцентуаций характера, психопатий тревожно-мнительного типа и т.д.
Развитие депрессии при ГТР значительно осложняет течение и прогноз заболевания как в социальном, так и в медицинском плане. Такие больные в 2 раза чаще обращаются к врачу, чаще госпитализируются, у них выше уровень суицидов, хуже эффективность терапии (Piccinelli М., 1998; Gorman J.M., 2002). Депрессия обычно развивается на фоне уже существующего ГТР и может либо полностью перекрывать его симптоматику, либо выступать в виде смешанного тревожно-депрессивного синдрома, в рамках которого бывает крайне затруднительно выделить ведущий аффект.
Лечение тревоги при состояниях, укладывающихся в дефиниции ГТР, преимущественно проводится транквилизаторами бензодиазепиновой группы (в последнее время также и другой структуры и механизма действия, например, буспирон) в сочетании с психотерапией, преимущественно когнитивно-поведенческой (Boulenger J.-P., 1995; Stein D.J., Hollander Е., 2002; Gorman J.M., 2002). При выборе конкретного анксиолитика следует руководствоваться, с одной стороны, выраженностью тревожного аффекта и связями тревоги с другими психопатологическими переживаниями, и, с другой, силой и спектром действия имеющихся в наличии транквилизаторов. В плацебо контролируемых исследованиях была показана эффективность применения алпразолама (Enkelmann R., 1991; Lydiard R. В. с соавт., 1997; Moller H.-J. с соавт., 2001), диазепама (Ansseau М. с соавт., 1991; Boyer, W. Е, Feighner J. Р., 1993; Rickels К. с соавт., 1993,1997, 2000) и лоразепама (Felther D. Е. с соавт., 2003). Эффект бензодиазепинов развивается быстро у 60-75 % больных, однако у большинства из них симптоматика возвращается после отмены препарата. Кроме того, для поддержания клинического эффекта необходимо постепенное увеличение дозы (феномен тахифилаксии). Основные проблемы применения бензодиазепиновых транквилизаторов заключаются в развитии зависимости, излишней седации и миорелаксации, поведенческой токсичности, нарушений памяти, а также синдрома отнятия и рецидива тревоги в случае их отмены. Среди транквилизаторов небензодиазепиновой структуры при ГТР хорошо себя зарекомендовали частичный агонист 5-НТ1рецепторов — буспирон (буспар) в дозах до 60 мг/сут (Davidson с соавт., 1999; Pollack с соавт., 1997 и др.) и старое анти-гистаминное средство — блокатор Н1-рецепторов — гидроксизин (атаракс) в дозах 50 мг/сут (Lader М., ScottoJ. С., 1998; Llorca Р.М. с соавт., 2002), а также отечественный препарат — афобазол в дозах 30-60 мг/сут, который связывается с сигма-рецепторами 1 типа и обладает некоторой способностью обратимо ингибировать моно-аминооксидазу типа А (Серединин С. Б., Воронин М. В., 2009). Эти препараты не вызывают зависимости и лишены многих других недостатков бензодиазепинов, но значительно менее эффективны. Действие буспирона развивается не ранее, чем через 2-3 недели терапии. Препарат также не предотвращает экзацербации тревожной симптоматики и развития синдрома отмены после прекращения применения бензодиазепинов (Nutt D. с соавт., 1998; Ballenger J.C., 1999 и др.). Афобазол практически не изучен в рандомизированных клинических исследованиях и применяется в основном вне рамок психиатрической практики. Открытое сравнительное изучение препарата у больных ГТР показало его эффективность как при краткосрочной терапии, так и в условиях длительного применения (Аведисова А. С. с соавт., 2006,2008).
Антидепрессантам при лечении этого расстройства в историческом плане уделялось значительно меньше внимания. Ситуация коренным образом изменилась в последние 10-15 лет, после того, как R.J. Kahn с соавт. (1986) в мультицентровом плацебо-контролируемом исследовании показал, что имипрамин в дозах 150-300 мг/сут может быть столь же эффективен в устранении генерализованной тревоги, как и хлордиазепоксид (элениум). В других слепых контролируемых исследованиях имипрамин превосходил алпразолам по скорости купирования психической тревоги, но уступал ему в отношении редукции симптоматики соматической тревоги (Hoehn-Saric R. с соавт., 1988), и был равен диазепаму начиная с 3-й недели терапии (Rickels К. с соавт., 1993). На наш взгляд, эти данные говорят о том, что у части больных с ГТР правомернее было бы говорить о диагнозе эндогенной депрессии тревожной структуры.
Можно использовать и седативные антидепрессанты в небольших или средних дозах — доксепин — 50-100 мг/сут, амитриптилин — до 50-100 мг/сут, миансерин — 30-60 мг/сут и тразодон — 200-400 мг/сут. Последние, по-видимому, обладают более патогенетическим по отношению к тревоге действием, поскольку оказывают собственный анксиолитический эффект, связанный с блокадой 5-НТ2-серотониновых рецепторов. Все седативные антидепрессанты обычно назначаются однократно перед сном. Следует помнить, что несмотря на отчетливое седативное действие уже в первые дни терапии, которое ослабляется по мере адаптации к препарату, устойчивый анксиолитический эффект развивается не ранее 4-6 недель лечения. Трициклические препараты и другие седативные антидепрессанты могут вызывать значительное число побочных эффектов, включая антихолинергические, кардиотоксические, ортостатическую гипотензию, явления поведенческой токсичности, повышение веса тела, и опасны при передозировке.
Хотя некоторые СИОЗС (например, флуоксетин) могут обострять тревогу, другие препараты (пароксетин, сертралин, эсциталопрам) оказывают отчетливый анксиолитический эффект уже с первых недель терапии. Их эффективность была продемонстрирована в нескольких плацебо контролируемых исследованиях (Rickels К. с соавт., 2003; Davidson М. с соавт., 2004; Goodman W. с соавт., 2005; Baldwin D. S. с соавт., 2006; Bose А. с соавт., 2006; Ball S.G. с соавт., 2005). Не менее тщательно были изучены СИОЗСН — вен-лафаксин (Lenox-Smith A.J., Reynolds А., 2003; Nimatoudis I. с соавт., 2004; Rickels К. с соавт., 2000; Rose S. с соавт., 2007; Gelenberg A.J. с соавт., 2000; Allgulander С. с соавт., 2001) и дулоксетин (Коропеп Н. с соавт., 2007; Rynn М. с соавт., 2007; Hartford J. с соавт., 2007; Nicolini Н. с соавт., 2008; Allgulunder С. с соав., 2008). Имеются данные об эффективности при ГТР нового мелатонинергического антидепрессанта — агомелатина (вальдоксан) в дозах 25-50 мг однократно на ночь (Stein D.J. с соавт., 2007, 2008). В отличие от бензодиазепиновых транквилизаторов антидепрессанты в случае их эффективности можно использовать для проведения длительной поддерживающей терапии (Davidson J.R.T. с соавт., 1998; Nutt D. с соавт., 1998; Pollack M.N., с соавт., 2001; Davidson J. с соавт., 2002, 2007; Steiner М., с соавт., 2003; Allgulander С. с соавт., 2006; Montgomery S. с соавт., 2005; Bielski R.J. с соавт., 2005). Главной особенностью методики применения антидепрессантов при ГТР является их крайне медленный темп наращивания (титрование дозы) и не менее медленный темп отмены. Это связано с особой чувствительностью тревожных больных к вегетативным побочным эффектам.
В последник годы для терапии ГТР был зарегистрирован модулятор кальциевых каналов, антиконвульсант прегабалин, анксилитическое действие которого связано с блокированием а2-сигмасубъединицы белка — потенциал зависимых кальциевых каналов в ЦНС, что снижает приток кальция в нервных окончаниях и модулирует высвобождение нейромедиаторов (глутамата, норадреналина и др.) из патологически возбужденных нейронов (Bandelow В. с соавт., 2007). В ряде двойных слепых плацебо контролируемых и сравнительных исследованиях прегабалин в дозах 300-600 мг/сут показал высокую эффективность (Pohl R. В. с соавт., 2005; Felther D. с соавт., 2003; Pande А. С. с соавт.,, 2003; Montgomery S. с соавт., 2006; Rickels К. с соавт., 2005), причем эффект препарата развивался быстрее, чем у венлафаксина. При продолженной терапии в течение 24 недель прегабалин предотвращал развитие рецидивов тревоги (Feltner D. с соавт., 2008).
В одном плацебо контролируемом исследовании хорошие результаты при ГТР были достигнуты при применении небольших доз антипсихотика кветиапина (50-300 мг/сут), при этом эффект развивался в течение 1 недели терапии (Joyce М. С. соавт., 2008; Bandelow В. с соавт, 2010).
В настоящее время активно изучаются и другие новые методы фармакологического лечения ГТР: различные нейропептиды (субстанция Р, нейропептид Y, кортикотропин реализинг фактор, вазопрессин, галанин), селективные ингибиторы реаптейка ГАМК (тиагабин), антиэметические средства (блокатор 5-НТ3-рецепторов — ондасетрон), антиконвульсанты (габапентин), модуляторы ГАМКА-рецепторов, агонисты 5-НТ2А-рецепторов, лиганды (модуляторы кальциевых каналов), атипичные антипсихотики и др.
При смешанных тревожно-депрессивных состояниях, для которых в МКБ-10 отведена специальная рубрика (F41.2), терапевтическое значение антидепрессантов существенно возрастает. Эта смешанная категория была введена исходя из прагматических соображений сначала в МКБ-10 как дань очевидному факту высокой распространенности подобных состояний в общей медицинской практике. В соответствии с МКБ-10 это субсиндромальные (т.е. не достигшие степени удовлетворения определенным диагностическим критериям) состояния при отсутствии доминирования какого-либо аффектов, сопровождающиеся вегетативной симптоматикой (тремор, сердцебиения, дискомфорт в желудке и др.) и встречающиеся преимущественно в первичной медицинской практике. Данные широкомасштабного эпидемиологического изучения этих состояний ВОЗ в общей практике обнаружили их распространенность около 1,3% от числа всех обратившихся за медицинской помощью. При этом 80 % этих больных были женщины и риск суицида в течение жизни составлял 17,1 % (Lecrubier Y. с соавт., 1995; Sartorius N., Ustun В., 1995; Sartorius N. с соавт., 1996). По данным другого исследования, среди всех пациентов, обращающихся в учреждения первичной медицинской помощи и обнаруживающих психические нарушения, у 42,3% (2% всей популяции) выявляются смешанное тревожно-депрессивное расстройство по критериям МКБ-10, у 19,2% -коморбидные тревожные расстройства и депрессия и только у 19,2 % и у 10,3% больных — изолированные тревожные расстройства или депрессия соответственно (Stein М. В. с соавт., 1995). Данные популяционного эпидемиологического исследования (Munich Follow -Up Study) обнаружили распространенность СТДР в соответствии с критериями МКБ-10 в 0,8%, что было значительно меньше, чем для чистых субсиндромальных форм тревожных расстройств (21,9%) или депрессий (2,4%) (Wittchen H.-U., Essau С. А., 1993). При этом больные со смешанными формами по сравнению с чистыми расстройствами имели более выраженную симптоматику дисстреса, более низкий уровень социального функционирования и чаще обращались за медицинской помощью. В целом, распространенность СТДР оценивается от 0,8% до 2,5% в общих эпидемиологических исследованиях иот5%до15%в первичной медицинской сети (Boulenger J.-P. с соавт., 1997). При этом СТДР является фактором риска для развития в последующем полномасштабной депрессии или тревожного расстройства.
Диагностические критерии DSM-IV-TR для смешанного тревожно-депрессивного расстройства (СТДР)
- Постоянное или периодически повторяющееся дисфорическое настроение длительностью более 1 месяца.
- Дисфорическое настроение в течение менее 1 месяца сопровождается 4 или более из следующих симптомов:
- трудности в сосредоточении внимания или пустота в голове;
- нарушения сна (трудности засыпания, просыпания в течение ночи, беспокойный, не освежающий сон);
- усталость или снижение энергичности;
- раздражительность;
- озабоченность, беспокойство;
- повышенная плаксивость;
- настороженность (гипервигилитет);
- ожидание худшего;
- чувство безнадежности (тотальная пессимистическая оценка будущего);
- понижение самооценки или идеи малоценности.
- Симптомы вызывают клинически значимый дистресс или нарушение социального, трудового функционирования или других сфер адаптации.
- Симптомы не являются следствием прямого физиологического воздействия веществ (например, токсических или наркотических веществ или медикаментов) или общего медицинского заболевания.
- Все нижеперечисленное:
- состояние больного никогда не удовлетворяло диагностическим критериям Большого депрессивного расстройства, Дистимии, Панического расстройства, Генерализованного тревожного расстройства;
- настоящее состояние больного не удовлетворяет диагностическим критериям Другого тревожного расстройства или Расстройства настроения (включая состояние частичной ремиссии);
- симптомы не соответствуют лучшим образом никакому другому психическому расстройству.
В соответствии с исследовательскими диагностическими критериями DSM-IV СТДР характеризуется дисфорией с отдельными симптомами депрессии или тревоги, которые не достигают полностью критериев диагностики первичного аффективного или тревожного расстройства (рис. 12). Результаты полевых испытаний DSM-IV исследовательских критериев СТДР показали, что распространенность смешанных субсиндромальных форм депрессии и тревоги с нарушением социального функционирования в общей медицинской сети составляет 5,1 % (Roy-Byrne Р. с соавт., 1994; Zinbarg R. Е. с соавт., 1994). Эта цифра примерно соответствовала распространенности развернутой депрессии и составляла четверть от всех тревожных расстройств. Анализ главных компонент выраженности симптоматики по шкалам Гамильтона для тревоги и депрессии обнаружил 3 основных фактора, которые авторы обозначили как „тревога» (например, такие симптомы, как напряжение, опасения), физиологическая (вегетативная) активация (тахикардия, нехватка воздуха) и депрессия (беспомощность, уменьшение полового влечения и др.). Четвертый кластер симптомов (раздражительность, утомляемость, усталость) был связан как с тревожной, так и с депрессивной компонентами и обозначен авторами как „негативный аффект». И хотя он не имел ничего общего с концепцией негативного аффекта Clark L. А., Watson D. (1991), построенной на эгодистоническом характере субъективных переживаний больных тревогой и депрессией, авторы сочли, что полученные результаты корреспондируют с этой моделью, поскольку кластер „негативного аффекта» в наилучшей степени дискриминировал субсиндромальные смешанные тревожно-депрессивные формы от других более очерченных тревожных расстройств (ПР, ГТР, агорафобия) и депрессии. Это подтвердило валидность диагностических критериев СТДР, по крайней мере, у больных в общей практике. В эту категорию попадало значительное число пациентов с недостаточно специфической смешанной тревожнодепрессивной симптоматикой субсиндромальной выраженности с дисфорическими проявлениями и заметным снижением функциональной активности. Большая часть из них ранее диагностировалась как тревожное или депрессивное расстройства, нигде более неклассифицируемые. Дальнейшие исследования этой когорты больных продемонстрировали, что, несмотря на кажущуюся легкость состояния, СТДР часто приводят к существенному снижению уровня социальной адаптации и качества жизни пациентов (Roy-Byrne Р. R, 1996). Катамнестическое наблюдение показало, что полноценная ремиссия формируется только у половины больных, и такие неполные ремиссии сопровождаются остаточными нарушениями адаптации (Ormel J. с соавт., 1993).
Конечно, выделение даже валидизированной и имеющей клинический смысл новой диагностической категории, еще не означает решение проблемы коморбидности, т. е. не отвечает на вопрос являются ли тревога и депрессия независимыми или перекрывающимися синдромами? Остается не ясным также вклад различных факторов риска в развитие расстройства, влияние пола, возраста, начало и прогноз течения заболевания (стабильность диагноза), совершенно не разработаны и терапевтические подходы. Фактически имеющиеся диагностические критерии СТДР дают лишь возможность определить и привлечь внимание исследователей к особой подгруппе больных общей практики, подверженных серьезному дистрессу и испытывающих значительные сложности социальной адаптации. Кроме того, СТДР у многих больных может являться продромальной фазой более серьезного психического заболевания (более очерченного тревожного расстройства или депрессии) и, следовательно, позволяет врачу определить группу риска и назначить превентивную терапию.
Вместе с тем, всегда нужно стараться установить ведущее (первичное) расстройство, поскольку именно этим определяются акценты терапии и, в конечном счете, ее эффективность. В аффективной сфере у депрессивных больных часто можно уловить элементы тоски или отчаяния, при тревожных расстройствах доминируют страх, боязнь чего-либо, тревога ожидания и т.д. В переживаниях больных депрессией всегда можно найти оттенок вины, малоценности, безнадежности, самоупреки, снижение интереса к окружающей жизни и отсутствие радостей в ней (ангедонию), для них также характерна четкая суточная динамика симптоматики с ухудшением с утра, ранние пробуждения, в соматической сфере преобладают алгические симптомы и различные необычные ощущения с оттенком витальности, протопатичности, или, наоборот, снижение чувствительности — анестезия. Для тревожных больных более характерны нарушения засыпания, а в соматической сфере симпатикотонические явления (тахикардия, повышение артериального давления, сердцебиение, тремор, потливость, ощущения жара или холода, головокружения, предобморочные состояния) и нарушения функции дыхания (нехватка воздуха, одышка и др.). (см. рис. 1). Нельзя также забывать о возможности развития вторичной депрессии в ответ на тревожные переживания.
Лечебная тактика при СТДР, исходя из критериев доказательной медицины, представляется совершенно неразработанной. Большинство исследователей рекомендует различные психотерапевтические методики. Фармакотерапия таких смешанных тревожнодепрессивных состояний может быть комплексной, однако упор, по-видимому, следует сделать на тимоаналептическую терапию, которую желательно проводить в течение нескольких месяцев (Boulenger J.-P. с соавт., 1997; ZajeckaJ. М., RossJ.S., 1998 и др.). Монотерапия бензодиазепинами оказывает лишь симптоматический эффект. Более предпочтительным является применение небензодиазепинового анксиолитика — буспирона, который, по некоторым данным, в высоких дозах может оказывать определенное антидепрессивное действие (Boulenger J.-P. с соавт., 1997). При выборе антидепрессанта необходимо руководствоваться теми же принципами, которые описаны в отношении лечения тревожной депрессии. Единственной особенностью является более редкое использование антидепрессантов с выраженным седативным эффектом, поскольку речь идет преимущественно об амбулаторной терапии субсиндромальных форм тревоги. Кроме того, в силу наличия у большинства больных разнообразной соматовегетативной симптоматики не следует применять трициклические антидепрессанты. Для поддержания ремиссии рекомендуется проведение длительной (не менее 12 месяцев) терапии антидепрессантами с хорошей переносимостью, прежде всего СИОЗС в полных терапевтических дозах (Ballenger J. С. с соавт., 1998; Bjorling G. с соавт., 1998; Ballenger J. С., 1999). Важную роль в лечении таких больных играют и психотерапевтические методы (Moras К. с соавт., 1993; De Gruy Е, 1994; Goisman R. с соавт., 1999; Stein D., Hollander E., 2002), включая когнитивно-поведенческую психотерапию, психосоциальные и психообразовательные программы.
Таким образом, проблема сочетания тревоги и депрессии далека от разрешения и имеет несколько уровней рассмотрения. Наиболее сложными остаются вопросы феноменологии, дифференциальной диагностики, прогноза и терапии этих расстройств. Существует несколько современных моделей соотношения тревоги и депрессии. Авторы унитарной позиции полагают, что синдромы представляют собой лишь разные аспекты одного расстройства и различаются лишь количественно по выраженности симптомов и их длительности или по последовательности развития в течении заболевания. В соответствии с плюралистической моделью тревога и депрессия — совершенно различные расстройства. Авторы третьей позиции утверждают, что смешанные тревожно-депрессивные состояния являются самостоятельным расстройством, отличным как от первичной депрессии, так и от первичного тревожного расстройства. Основной проблемой для острых дискуссий между исследователями является частая коморбидность депрессии и тревожных расстройств. В теоретическом плане остается не ясным, какой подход — категориальный, который рассматривает тревогу и депрессию как синдромы, характеризующие различные группы больных, и является доминирующим в современных классификациях (DSM-IV и МКБ-10), или дименсиональный (континуальный), который рассматривает тревогу и депрессию как независимые составляющие единого континуума, лучше соответствует описанию и классификации всего многообразия клинических форм тревожно-депрессивных состояний. Концепция коморбидности также лишь частично объясняет частое сосуществование тревоги и депрессии. Речь, по-видимому, идет о недостаточной чувствительности вследствие операционального редукционизма современных диагностических критериев, которые используют одни и те же симптомы. С другой стороны, у некоторых больных тревожно-депрессивная феноменология может быть проявлением более широкого патогенетически единого синдрома (например, негативного аффекта или невротического фактора), либо является фактором риска для последовательного развития другого расстройства (континуальная модель), либо быть независимыми расстройствами (синдромами), развившимися по общей схеме диатеза. Скорее всего, причины коморбидности имеют комплексный характер и связаны со сложным индивидуальным взаимодействием генетических, биологических и средовых факторов, том числе стрессовых.
Совершенно особую и неразработанную проблему как с теоретических (патогенетических), так с практических (терапевтических) позиций представляет собой сочетание тревожных расстройств с так называемой биполярной депрессией, т. е. при депрессивной фазе биполярного аффективного расстройства (БАР). Новые эпидемиологические исследования показывают, что уровень коморбидности большинства тревожных расстройств (за исключением СФ и ПТРС) при БАР выше, чем при рекуррентной депрессии (Simon N. М. с соавт., 2003). При этом депрессивные фазы имеют тенденцию к затяжному течению (Feske V. с соавт., 2000), и резко возрастает суицидальный риск (Simon N. М. с соавт,. 2004). Недостаточно ясна роль смешанных субсиндромальных форм тревожно-депрессивных расстройств. Четкие критерии диагностики и интерпретации подобных состояний в современных классификациях отсутствуют.
Данные современных популяционных исследований убедительно показывают, что при сочетании тревоги и депрессии значительно ухудшается социальный и терапевтический прогноз течения заболевания, возрастает риск развития суицида, повторных эпизодов и др. Современная психофармакотерапия и психотерапия также оказываются менее эффективными, чем при мономорфных клинически очерченных депрессиях или тревожных расстройствах. Бензодиазепиновые производные быстро купируют тревогу и могут вводиться парентерально, но бесполезны в лечении гипотимии. Кроме того, они мало пригодны для длительного применения, поскольку обладают поведенческой токсичностью, вызывают зависимость и мнестические нарушения. Трициклические антидепрессанты (кломипрамин, имипрамин, амитриптилин, доксепин и др.) вызывают большое количество побочных эффектов (прежде всего антихолинергических и со стороны сердечно-сосудистой системы), они потенциально опасны при передозировке препарата, дают быструю (особенно при парентеральном введении), но излишнюю седацию без истинного анксиолитического эффекта и в некоторых случаях в начале лечения могут обострять симптомы тревоги, хотя хорошо и относительно быстро купируют депрессивный аффект. Существенный прорыв в фармакотерапии тревожно-депрессивных состояний произошёл в связи появлением СИОЗС (пароксетин, флуоксетин, флувоксамин, сертралин, циталопрам, эсциталопрам), поскольку они оказались способными воздействовать сразу на оба компонента статуса и обладают высокой переносимостью, в том числе при длительном применении. Вместе с тем, анксиолитический эффект СИОЗС развивается крайне постепенно (через 2-4 недели терапии), а в первую неделю может обнаруживаться нежелательное психостимулирующее влияние (прежде всего у флуоксетина). Кроме того, СИОЗС часто вызывают сексуальную дисфункцию, желудочно-кишечные расстройства и лекарственные взаимодействия. Новое поколение антидепрессантов (миртазапин, венлафаксин, дулоксетин) и транквилизаторов (буспирон), во многом лишены указанных недостатков и потенциально более приемлемы для адекватной терапии тревожно-депрессивных расстройств, что, однако, нуждается в дальнейшем подтверждении данными рандомизированных контролируемых исследований.
Не менее интересные перспективы открывает использование анксиолитических препаратов с новым механизмом действия, например, селективных частичных или полных агонистов ГАМКА-рецепторов (пагоклон), селективных ингибиторов обратного захвата ГАМК, модуляторов кальциевых каналов, антагонистов кортикотропин релизинг фактора (CRF), антагонистов NK1-рецепторов, NMDA антагонистов или M-GLU1агонистов.
К сожалению, разработанных клинических рекомендаций или верифицированных алгоритмов лечения больных с коморбидными или смешанными тревожно-депрессивными состояниями не существует, что связано с недостатком серьезных исследований, отвечающих требованиям доказательной медицины. В большинстве рандомизированных контролируемых исследований больные с коморбидностью сознательно исключаются, а регистрация новых препаратов проводится исключительно по показаниям „чистых» диагностических категорий.
В качестве наиболее общих принципов терапии тревожно-депрессивных состояний можно предложить следующие:
- одновременное воздействие на тревожный и депрессивный компоненты статуса;
- дифференцированный (тщательное выделение ведущего тревожного или депрессивного аффекта, а также социально-личностной составляющей) и динамичный подходы к терапии;
- достижение уровня ремиссии как в отношении депрессивной, так и тревожной симптоматики;
- долечивание преобладающей резидуальной тревожной или депрессивной симптоматики как соответствующих резистентных состояний;
- индивидуальный подбор фармакотерапии в соответствии с особенностями соматического состояния пациента и снижением риска возможных лекарственных взаимодействий;
- проведение длительной противорецидивной фармакотерапии (минимум 12 месяцев) в сочетании с психообразовательными и психотерапевтическими мероприятиями.
Для более точной диагностики соотношения тревожной и депрессивной симптоматики и для оценки терапевтической динамики состояния полезно также пользоваться короткими самоопросниками типа Госпитальной шкалы тревоги и депрессии (ГШТД). Шкала оказалась пригодной и была валидизирована для краткой оценки выраженности тревоги и депрессии как в амбулаторной и госпитальной психиатрической практике, так и в общей популяции и в первичной медицинской сети при различных возрастных категориях (A. S. Zigmond с соавт., 1983; Hermann С., 1997; White D.c соавт., 1999; Snaith R.P., 2003; Alesi А.с соавт., 2005).
В целом, коморбидные тревожные расстройства и депрессия, а также смешанные тревожно-депрессивные формы представляют собой значительную часть больных как психиатрической, так и общей практики, хотя в научных исследованиях и при проведении клинического изучения новых лекарственных препаратов им уделяется незаслуженно мало внимания. Современные категориальные диагностические системы, также как и некоторые произвольные операциональные критерии могут мешать правильной диагностике и более тонкому пониманию нюансов взаимоотношений между этими двумя самыми распространенными и феноменологически разнообразными клиническими синдромами. Современные исследования в существенной степени расширили наши представления о коморбидности, генетике, аффективных характеристиках, течении и лекарственной терапии этих состояний, однако многие теоретические (классификационные, клинико-феноменологические, патогенетические), а также практические (диагностические и особенно терапевтические) вопросы для своего решения нуждаются в проведении новых, тщательно спланированных исследований.
Литература
- Аведисова А. С., Чахава В. О., Лесс Э. Ю., Малыгин Я. В. Новый анксиолитик „Афобазол» при терапии генерализованного тревожного расстройства (результаты сравнительного исследования с диазепамом)//Псих. и психофармакотераиия, 2006, Т. 8, № 3, с. 16-19.
- Аведисова А.С, Чахава В. О., Борукаев Р. R Эффективность афобазола при генерализованном тревожном расстройстве в условиях длительной терапии//Псих. и психофармакотерапия, 2008, Том 10, № 5, с. 3-6.
- Березин Ф. Б. Психическая и психофизическая адаптация человека. М., 1988, 270 с.
- Дубницкая Э. Б. Малопрогредиентная шизофрения с преобладанием истерических расстройств. Дисс. канд. мед. наук, М., 1979.
- Краснов В. Н. Психиатрические расстройства в общемедицинской практике//Русский медицинский журнал, 2002, Т. 25, № 144, с. 1187-1191.
- Международная классификация болезней. Классификация психических и поведенчен-ских расстройств. 10-й пересмотр, ВОЗ, C.-П., АДИС, 1994, с. 303.
- Мосолов С. Н. Клиническое применение современных антидепрессантов/Медицинское информационное агенство, С.-П., 1995, с. 566.
- Мосолов С. Н. Атипичные депрессии//Медицина для всех, 1997, Том 2, № 4, с. 19-21.
- Оганов Р. Г., Ольбинская Л. И., Смулевич А. Б. с соавт. Депрессия и расстройства депрессивного спектра в общемедицинской практике. Результаты программы КОМПАС// Кардиология, 2004, № 1, с. 48-55.
- Пантелеева Г.П., Беляев Б. С., Раюшкин В. А. и др. Клиническая диагностика, прогноз и лечение эндогенных аффективных психозов. — Метод, рекомендации. — М., 1992, с. 37.
- Семке В.Я. Истерические состояния. — М., „Медицина», 1978, с. 222.
- Серединин С. Б., Воронин М. В. Фармакология нового анксиолитика афобазола. Нейрорецепторные механизмы действия афобазола//Экспериментальная и клиническая фармакология, 2009, том 72, № 1, с. 3-11.
- Смулевич А. Б. Депрессия в общемедицинской практике — М.: Издательство „Берег», 2000, с. 65-72.
- Смулевич А. Б., Дубницкая Э. Б., Тхостов А. Ш. и др. Психопатология депрессий (к построению типологической модели). Депрессии и коморбидные расстройства. — М., 1997, с. 28-53.
- Смулевич А. Б. Депрессии при соматических и психических заболеваниях, М., Медицинское информационное агенство, 2003, с. 425.
- Соловьева С. Л. Феноменология эмоционально-негативных состояний. В кн. Менделевич В. Д., Соловьева С. Л. Неврология и психосоматическая медицина/М., „Медпресс-информ», 2002, с. 406-413.
- Петровский А. В., Ярошевский М. Г. Основы теоретической психологии. М., Инфра-М, 1998, с. 528.
- Akiskal Н. S. Toward a clinical understanding of the relationship of anxiety and depressive disorders//Comorbidity of Mood and Anxiety Disorders. — Maser J. D., Cloninger C. R. (eds.), Washington, APP, 1990, p. 597-607.
- Akiskal H. S. Toward a definition of generalized anxiety disoder as an anxions temperament type//Acta Psychiatr. Scand., 1998, (Suppl. 393), p. 66-73.
- Akiskal H. S., Benazzi F. Atypical depression: a variant of bipolar II or a between unipolar and bipolar II?//J. Affect. Disord., 2005, № 84, p.209-217.
- Alesii A., Damiani C, Pernice D. The Physical Therapist-Patient Relationship. Does Physical Therapists Occupational Stress Affect Patients Quality of Life?//Funct. Neurol., 2005, Vol. 20, №3, p.121-126.
- Allgulander C, Hackett D, Salinas E. 2001. Venlafaxine extended release (ER) in the treatment of generalised anxiety disorder: Twenty-four-week placebo-controlled dose-ranging study//Br. J. Psychiatry, 2001, Vol. 179, p. 15-22.
- Allgulander C, Nutt D, Detke M, Erickson J, Spann M, Walker D, et al. A non-inferiority comparison of duloxctinc and venlafaxine in the treatment of adult patients with generalized anxiety disorder//J Psychopharmacol, 2008, Vol. 22, p. 417-425.
- Allgulander C, Florea I, Huusom AK. Prevention of relapse in generalized anxiety disorder by escitalopram treatment//Int J Neuropsychopharmacol, 2006, Vol. 9, p. 495-505.
- Angst J., Gamma A., Bennazi E, Atypical depressive syndromes in varying definitions//Fur. Arch/Psychiatry. Clin. Neurosci., 2006, № 256, p. 44-54.
- Angst J., Gamma A., Sellaro R. et al. Toward validation of atypical depression in the community: results of the Zurich cohort study//J. Affect. Disord., 2002, № 72, p. 125-138.
- Andlin-Sobocki P, Jonsson B., Wittchen H.-V., Olesen J. Cost of disorders of the brain in Europe//Europ.J. Neurologu, 2005, Vol. 12, Suppl. 1., № 6, p. 1-90.
- Andrews G. Comorbidity in neurotic disoders: the similarities are more important than the differences//Current controversies in the anxiety disorders. — Rapee R. M. (ed.), N.Y. Guilford, 1996, p. 3-20.
- Angst J., Dobler-Mikola A. The Zurich study: A continuum from depression to anxiety disorders?//Eur.Arch. Psychiat. Neurol. Sci., 1985, Vol. 235, № 3, p. 179-186.
- Argyropoulos S. V, Hood S.D., Adrover M. et al. Tryptophan depletion reverses the therapeutic effect of selective serotonin reuptake inhibitors in social anxiety disoder//Biol. Psychiatry, 2004, Vol. 56, № 7, p. 503-509.
- Ansseau M, Olie JP, von Frenckell R, Jourdain G et al. Controlled comparison of the efficacy and safety of four doses of suriclone, diazepam, and placebo in generalized anxiety disorder// Psychopharmacology, 1991, Vol. 104, p. 439.
- Ball SG, Kuhn A, Wall D, Shekhar A, Goddard AW. Selective serotonin reuptake inhibitor treatment for generalized anxiety disorder: a double-blind, prospective comparison between paroxetine and sertraline//J. Clin. Psychiatry, 2005, Vol. 66, p. 94-99.
- Ballenger J. C. Current treatment of anxiety disorders in adults//Biol. Psychiatry, 1999, Vol. 46, p. 1579-1594.
- Ballenger J.C., Davidson J. R., Lecrubier Y. et al. Consensus statement on Social anxiety disorder from the International Consensus Group on Depression and Anxiety//J. Clin. Psychiatry, 1998, Vol. 59 (Suppl. 17), p. 54-60.
- Bandelow B, Wedekind D, Leon T. Pregabalin for the treatment of generalized anxiety disorder: a novel pharmacologic intervention//Expert Rev Neurother, 2007, Vol. 7, p. 769-781.
- Barr L. C., Goodman W. K., McDougle C. J. et al. Tryptophan depletion in patients with obsessive-compulsive disorder who respond to serotonin reuptake inhibitors//Arch. Gen. Psychiat., 1994, Vol. 51, p. 309-317.
- Beck A. T, Emery G., Greenberg R. L. Anxiety disorders and phobias: a cognitive perspective. NY., Basic Books, 1985.
- Berk M. Selective serotonin reuptake inhibitors in mixed anxiety — depression//Inter. Clin. Psychopharmacology, 2000, Vol. 15, Suppl. 2, № 8, p. 44-46.
- Berti C., Doogan D.P., Scott N. R., Dinan T.G. Sertraline in the treatment of depressive disorders associated with anxiety//J. Serotonin res., 1995, № 2, p. 151-170.
- Bielski RJ, Bose A, Chang CC. A double-blind comparison of escitalopram and paroxetine in the long-term treatment of generalized anxiety disorder//Ann Clin Psychiatry, 2005, Vol. 17, p. 65-69.
- Bjorling G., Gribomont B., Massana J., Vita A. Management of mixed anxiety and depressive disorder. A physician’s guide//Report of the 3rd meeting of the European CNS Advisory Board, Amsterdam, 1998, p. 1-22.
- Baldwin DS, Huusom AK, Maehlum E. Escitalopram and paroxetine in the treatment of generalised anxiety disorder: randomised, placebo-controlled, double-blind study//Br. T. Psychiatry, 2006, Vol. 189, p. 264-272.
- Bandelow B, Wedekind D, Leon T. Pregabalin for the treatment of generalized anxiety disorder: a novel pharmacologic intervention//Expcrt Rev Neurother, 2007, Vol. 7, p. 769-781.
- Bandelow B, Chouinard G, Bobes J et al. Extended-release quetiapine fumarate (quetiapine XR): a once-daily monotherapy effective in generalized anxiety disorder. Data from a randomized, double-blind, placebo- and active-controlled study//Int.J. Neuropsychopharmacol., 2010,Vol. 13 №3, p. 305-20.
- Bose A, Korotzer A, Gommoll C, Li D. Randomized placebo-controlled trial of escitalopram and venlafaxine XR in the treatment of generalized anxiety disorder//Depress Anxiety, Epub date: 2007/12/01.
- Boulenger J.-P. Le traitement de l’anxiete: approaches pharmacologiques nouvelles// L’Encephale, 1995, Vol. 21, p. 459-466.
- Boulenger J. P, Fournier M., Rosales D. et al. Mixed anxiety and depression: from theory to practice//J. Clin. Psychiatry, 1997, Vol. 58, № 8, p. 27-34.
- Boyer WF, Feighner JP. A placebo-controlled double-blind multicenter trial of two doses of ipsapirone versus diazepam in generalized anxiety disorder//Int Clin Psychopharmacol, 1993, Vol. 8, p. 173-176.
- Brawman-Mintzer O, Knapp RG, Rynn M, Carter RE, Rickels K. Sertraline treatment for generalized anxiety disorder: a randomized, double-blind, placebo-controlled study//J. Clin. Psychiatry, 2006, Vol. 67, p. 874-881.
- Caspi A., Sugden K., Hoffitt T. E. et al. Influence of life stress on depression: moderation by a polymorphism in the 5-HTT gene//Science, 2003, Vol. 301, p. 386-389.
- Cassano G. B., Musetti L., Perugi G. et al. A proposed new approach to the clinical subclassification of depressive illness//Pharmacopsychiat., 1983, Vol. 21, p. 19-23.
- Clark L. A., Watson D. Tripartite model of anxiety and depression: psychometric evidence and taxonomic implications//}. Abnorm. Psychol., 1991, Vol. 100, p. 316-36.
- Clayton P. J., Growe W. M., Coryell W. et al. Follow — up and family study of anxious depression//Amer.J. Psychiat., 1991, Vol. 148, p. 1512-1517.
- Cohen-Cole S. A., Stoudemire A. Major depression and physical illness. Special considerations in diagnosis and biologic treatment//Psychiatr. Clin. North. Am., 1987, Vol. 10, №3, p. 1-17.
- Coryell W., Endicott J., Andreasen N. C. et al. Depression and panic attacks: The significance of overlap as reflected in follow-up and family study data//Amer.J. Psychiatry, 1988, Vol. 145, № 3, p. 293-300.
- Coryell W., Endicott J., Winokur G. Anxiety syndromes as epiphenomena of primary major depression: outcome and familiar psychopatology//Am.J. Psychiatry, 1992, № 149, p.100-107.
- Davidson J., Bose A., Su G. Escitalopram in the treatment of generalized anxiety disorder// Inter. J. Psychopharmacology, 2002, № 5 (Suppl.l), p.214.
- Davidson J. R. T, DuPont R. L., Hedges D. et al. Efficacy, safety, and tolerability of venlafaxine extended release and buspiron in outpatients with generalized anxiety disorder// Psychopharmacology, 1998, Vol. 139, p.402-406.
- Davidson JR, DuPont RL, Hedges D, Haskins JT. Efficacy, safety, and tolerability of venlafaxine extended release and buspirone in outpatients with generalized anxiety disorder//J. Clin. Psychiatry, 1999,60:528-535.
- Davidson JR, Bose A, Korotzer A, Zheng H. Escitalopram in the treatment of generalized anxiety disorder: double-blind, placebo controlled, flexible-dose study//Depress Anxiety, 2004, Vol. 19, p. 234-240.
- Davidson JRT, Wittchen HU, Llorca PM et al. Duloxetine 60 to 120 mg once daily for the prevention of relapse in adults with generalized anxiety disorder: a double-blind placebo-controlled trial//Poster, ACNP, Boca Raton, 2007,9-13 December.
- DeGruy F. Management of mixed anxiety and depression//Am. Fain. Physician., 1994, Vol. 49, p.860-866.
- Delgado P. L., Miller H. L., Salomom R. M. et al. Tryptophan-depletion challenge in depressed patients treated with desipramine or fluoxetine: implications for the role of serotonin in the mechanism of antidepressant action//Biol. Psychiatry, 1999, Vol. 46, p. 212-220.
- Den Boer J., Westenberg H., Kamerbeek W. et al. Effect of serotonin uptake inhibitors in anxiety disorders//Int. Clin. Psychiat., 1987, Vol. 2, № 2, p. 21-32.
- Diagnostic and statistical manual of mental disorders — DSM-IV-TM. Forth edition, American Psychiatric Association, Washington, D. C, 1994, p. 886.
- Dinan T. Novel approaches to the treatment of depression by modulating the hypothalamic -pituitary — adrenal axis//Hum. Psychopharmacol., 2001, Vol. 16, № 1, p. 89-93.
- Dunbar G. C. et al. A comparison of paroxetine, imipramine and placebo in depressed out patients//Brit.J. Psychiat., 1991, Vol. 159, p. 394-398.
- Eley T. C., Plomin R. Genetic analyses of emotionality//Curr. Opin. Neurobiol., 1997, № 7, p. 279-284.
- Eley T. C., Stevenson J. Exploring the covariation between anxiety and depression symptoms: a genetic analysis of the effects of age and sex//J. Child. Psychol. Psychiatry, 1999, № 40, p.1273-1282.
- Enkelmann R. 1991. Alprazolam versus buspirone in the treatment of outpatients with generalized anxiety disorder//Psychopharmacology, Vol. 105, p. 428-432.
- Evans D. L., StaabJ., Ward H. et al. Depression in the medically ill: management considerations//Depress. Anxiety, 1996, Vol. 97, № 4,p. 199-208.
- Everly G. S. A clinical guide to the treatment of the human stress response. N. Y., Plenum, 1993.
- Fawcett J. The detection and consequences of anxiety in clinical depression//J. Clin. Psychiatry, 1997, № 57 (Suppl.8), p. 35-40.
- Fawcett J., Kravitz H. M. Treatment refractory depression//Common treatment problems in depression. — Schatzberg A.F. (Ed). — Washington, D.C., APP, 1985, p. 2-27.
- Feighner J. P, Boyer W. F. Paroxetine in the treatment of depression: a comparison with imipramine and placebo//J. Clin. Psychiat., 1992, Vol. 53, № 2, p. 44-47.
- Feltner DE, Crockatt JG, Dubovsky SJ et al. A randomized, double-blind, placebo-controlled, fixed-dose, multicenter study of pregabalin in patients with generalized anxiety disorder//J. Clin. Psychopharmacol, 2003, Vol. 23, p. 240-249.
- Feltner D, Wittchen HU, Kavoussi R et al. Long-term efficacy of pregabalin in generalized anxiety disorder//Int Clin Psychopharmacol, 2008, Vol. 23, p. 18-28.
- Feske V, Frank E., Mallinger A. G. et al. Anxiety as a correlate of response to the acute treatment of Bipolar-II Disorder//Am. J.. Psychiatry, 2000, № 157, p. 956-962.
- 79.Forshall S., Bell C., Nutt D. Relapse of panic symptoms after rapid depletion of tryptopha//J. Psychopharmacol., 2000, Vol. 14, № 3 (Suppl.), p. 30-33.
- 80.Gelenberg AJ, Lydiard RB, Rudolph RL et al. Efficacy of venlafaxinc extended-release capsules in nondepressed outpatients with generalized anxiety disorder: A 6-month randomized controlled trial//J Am Med Assoc, 2000, Vol. 283, p. 3082—3088.
- Gorman J. M. Treatment of Generalized Anxiety Disorder//J. Clin. Psychiatry, 2002, Vol. 63, № 8 (suppl.), p.17-23.
- Goisman R. M., Goldenberg I., Vasile R. G., Keller M. B. Comorbidity of anxiety disorders in a multicenter anxiety study//Compr. Psychiatry, 1995, № 36, p. 303-311.
- Goisman R. M., Warshaw M. G., Keller M. B. Psychosocial treatment prescriptions for generalized anxiety disorder, panic disorder, social phobia in 1991-96//Am.J. Psychiatry, 1999, № 156, p. 1819-1821.
- Goodman WK, Bose A, Wang Q. Treatment of generalized anxiety disorder with escitalopram: pooled results from doubleblind, placebo-controlled trials//J Affect Disord, 2005, Vol. 87, p. 161-167.
- Greenberg R. E., Sisitsky T, Kessler R. C. et al. The economic burden of anxiety disorders in the 1990 s//J. Clin. Psychiatry, 1999, Vol. 60, p. 427-435.
- Grove G., Coplan J.D., Hollader E. The neuroanatomy of 5-HT dysregulation and panic disorder//J. Neuropsychiatry Clin. Neurosci., 1997, № 9, p. 198-207.
- Hamilton M. The distinction between anxiety and depression//The borderline between anxiety and depression. — Medidact., Leusden, Netherland, 1988, p. 11-21.
- Haro J. M. Defining the score of the problem: the prevalence of psychiatric disorders in Europe//Poster presented at the 15th ECNP Congress, October 2002, Barcelona, Spain.
- Hartford J, Kornstein S, Liebowitz M, Pigott T, Russell J, Detke M, et al. Duloxetine as an SNRI treatment for generalized anxiety disorder: results from a placebo and activecontrolled trial// Int Clin Psychopharmacol, 2007, Vol. 22, p. 167-174.
- Heim C., Owens M.J., Plotsky PM. Nemeroff C.B. Persistent changes in corticotrophin-releasing factor system due to early life stress: relationship to the pathophysiology of major depression and post-traumatic stress disorder//Psychopharmacol. Bull., 1997, Vol. 33, № 2, p. 185-192.
- Henkel V, Mergl R., Coyne G.C. et al. Depression with atypical features in a sample of primary care outpatients: prevalence, specific characteristics and consequences//!. Affect. Disord., 2004, № 83, p. 237-242
- Hermann C. International Experience With the Hospital Anxiety and Depression Scale: A Review of Validation Data and Clinical Results//J. Psychosom. Res., 1997, № 42, p. 17-41.
- Hoehn-Saric R., McLeod D. R., ZimmerliW. D. Differential effects of alprazolam and imipramine in generalized anxiety disorder: somatic versus psychic symptoms//J. Clin. Psichiatry, 1988, Vol. 49, p. 293-301.
- Holmberg G. The nosologic specificity of panic disorder//Many faces of panic disorder. -K. Achte et al. (Eds.). — Psychiat. Fennica, 1989, p. 53-58.
- Horwath E., Johnson J., Weissman M. et al. The validity of major depression with atypical features based on a community study//J. Affect. Disord., 1992, Vol. 26, p. 117-126.
- Joyce M, Khan A, Atkinson S, et al. Efficacy and safety of extended release Quetiapine fumarate (quetiapine XR) monotherapy in patients with generalized anxiety disorder (GAD) [poster]. Presented at: The Annual Meeting of the American Psychiatric Association; May 3-8, 2008, Washington, D.C., USA.
- Kahn R. J., McNnair D. M., Lipman R. S. et al. Imipramine and Chlordiazepoxide in depression and anxiety disorders//Arch. Gen. Psychiat., 1986, Vol. 43, p. 79-85.
- Kendler K. S. Major depression apd generalized anxiety disorder. Same genes, (parley) different environments — revisited//Brit.J. Psychiatry, 1996, Vol. 30 (Suppl.), p. 68-75.
- Kessler R. C., McGonagle K. A., Zhao S. et al. Lifetime and 12-mouth prevalence of DSM-III-R psychiatric disorders in United states: results from the National Comorbidity Survey//Arch. Gen. Psychiatry, 1994, Vol. 51, p. 8-19.
- Kessler R. C., Nelson С. B., McGonagle K. A. et al. Comorbidity of DSM-III-R major depression disorder in general population: results from the US National Comorbidity Survey Study//Br.J. Psychiatry, 1996, Vol. 168, suppl. 30, p. 17-30.
- Klein D. F. The treatment of atypical depression//Eur. Psichiat., 1993, Vol. 8, № 5, p. 251— 255.
- Klein D.F., Davis J.M. Diagnosis and drug treatment of psychiatric disorders. — Williams and Wilkims and Wilkins Co., Baltimor, 1969, 480 p.
- Koenig H. G., Meador K. G., Shelp F. et al. Major depressive disorder in hospitalized medically ill patients: an examination of young and elderly male vctcrans//J. Am. Geriatr. Soc., 1991, Vol. 39, № 9, p. 881-890.
- Koponen H, Allgulander C, Erickson J, Dunayevich E, Pritchett Y, Detke MJ, et al. Efficacy of duloxetine for the treatment of generalized anxiety disorder: implications for primary care physicians.//J. Clin. Psychiatry, 2007, Vol. 9, p. 100-107.
- Lader M, ScottoJC. A multicentre double-blind comparison of hydroxyzine, buspirone and placebo in patients with generalized anxiety disorder//Psychopharmacology (Berlin), 1998, Vol. 139, p. 402-406.
- Laws D., Ashford J.J., AnsteeJ.A. A multicentre double blind comparative trial of Fluvoxamine vs Lorazepam in mixed anxiety and depression treated in general practice//Acta. Psychiat. Scand., 1990, Vol. 153, p. 2474-2480.
- Lecrubier Y. The burden of depression and anxiety in General Medicine//J. Clin. Psychiatry, 2001, Vol. 62, № 8 (Suppl.)., p. 4-9.
- Lecrubier Y., Weiller E., Boyer P. Mixed anxiety and depressive disorder (MADD)// Abstracts of C.I.N.P. Regional Conference, Vienna — Prague, 1995, p. 135-136.
- Lenox-Smith AJ, Reynolds A. A double-blind, randomised, placebo controlled study of venlafaxine XL in patients with generalised anxiety disorder in primary care//Br. J. Gen Pract, 2003, Vol. 53, p. 772-777.
- LepineJ.P. The epidemiology of anxiety disorders: prevalence and societal costs//J. Clin. Psychiatry, 2002, Vol. 63 (suppl.), p. 4-8.
- Lesch K. R., Bengel D., Heils A. et al. Association of anxiety related traits with a polymorphysm in the serotonin transporter gene regulatory region//Science, 1996, Vol. 274, p. 1483-1487.
- Lesch K. R., Greenberg B.D., Bennett A. et al. Serotonin transporter, personality and behaviour: toward dissection of gene-gene and gene-environment interaction/Molecular Geneties and Human Personality.- J. Benjamin, R. Ebstein, R.H. Belmaker (eds), APP, Washington, D.C., 2002, p. 109-135.
- Lesch K. R., Mossner P. Genetically driven variation of serotonin uptake: is there a link to affective spectrum, neurodevelopmental and neurodegenerative disorders?//Biol. Psychiatry, 1998, Vol. 44, p. 179-192.
- Liebowitz M. R. Depression with anxiety and atypical depression//J. Clin. Psychiatry, 1993, Vol. 52, suppl., №2, p. 10-14.
- Liebowitz M. R., Klein D. F. Hysteroid dysphoria//Psychiat.Clin. N. Amer., 1979, №2,p. 555-575.
- Liebowitz M.R., Quitkin F.M., Stewart J.W. et al. Antidepressant specificity in atypical depression//Arch. Gen. Psychiat., 1988, Vol. 45, p. 129-137.
- Livesley W.J., Jang K. L., Vernon P. A. Phenotypic and genetic structure of traits delineating personality disorder//Arch. Gen. Psychiatry, 1998, Vol. 55, p.941-948.
- Llorca PM, Spadone C, Sol O, Danniau A, Bougerol T, Corruble E, et al. Efficacy and safety of hydroxyzine in the treatment of generalized anxiety disorder: a 3-month doubleblind study//J. Clin. Psychiatry, 2002, Vol. 63, p. 1020-1027.
- Lodo A., Campos R. Managing the psychiatry/primary care interface//Depression and Physical Illness. — Robertson M., Katona C. (eds.), John Wiley & Sons, Chichester, 1997.
- Lydiard RB, Ballenger JC, Rickels K. A double-blind evaluation of the safety and efficacy of abecarnil, alprazolam, and placebo in outpatients with generalized anxiety disorder. Abecarnil Work Group//J. Clin. Psychiatry, 1997, Vol. 58, p. 11-18.
- Me Clynn T.J., Metcalf H. L. Diagnosis and treatment of anxiety disorders. — Physician’s Handbook; American Psychiatric Press, Inc., 1989, p. 118.
- Mӧller HJ, Volz HP, Reimann IW, Stoll KD. Opipramol for the treatment of generalized anxiety disorder: a placebocontrolled trial including an alprazolam-treated group//J. Clin. Psychopharmacol, 2001, Vol. 21, p. 59-65.
- Montgomery SA, Tobias K, Zornberg GL et al. Efficacy and safety of pregabalin in the treatment of generalized anxiety disorder: a 6-week, multicenter, randomized, double-blind, placebo-controlled comparison of pregabalin and venlafaxine//J. Clin. Psychiatry, 2006, Vol. 67, p. 771-782.
- Montgomery S.A., Nil R. et al. A 24-week randomized, double-blind, placebo-controlled study of escitalopram for the prevention of generalized social anxiety disorder//J. Clin. Psychiatry, 2005, Vol. 66, p. 1270-1278.
- Moras K., Telfer L. A., Barlow D. H. Efficacy and specific effects data on new treatments: a case study strategy with mixed anxiety dcprcssion//J. Consult. Clin. Psychol., 1993, № 61, p. 412-420.
- Neumeister A., Nugent A. C., Waldeck T. et al. Neural and behavioral responses to tryptophan depletion in unmedicated patients with remitted major depressive disorder and controls//Arch. Gen. Psychiatry, 2004, Vol. 61, p. 765-773.
- Nicolini H, Bakish D, Duenas H. et al. Improvement of psychic and somatic symptoms in adult patients with generalized anxiety disorder: examination from a duloxetine, venlafaxine extended-release and placebocontrolled trial//Psychol Med, 2008, p. 1-10.
- Nimatoudis I., Zissis N.P., Kogeorgos J. et al. Remission rates with venlafaxine extended release in Greek outpatients with generalized anxiety disorder. A double-blind, randomized, placebo controlled study//Int Clin Psychopharmacol, 2004, Vol. 19, p. 331-336.
- Nutt D. State of art in anxiety disorders: brain mechanisms and treatments//The Lundbeck Institute magazine, 2006, № 10, April, p. 4-11.
- Nutt D., Argyropoulos S., Forshall S. Generalized Anxiety Disorder: Diagnosis, Treatment and Relationship to Other Anxiety Disorders. — Martin Dunitz, London, 1998, p. 97.
- Nutt D. J., Ballenger J. C. Anxiety disorders. Blackwell Publishing, Oxford, 2003, p. 542.
- Nutt D., Bell C, Potokar J. Depression, Anxiety and the Mixed Conditions. — Martin Dunitz, London, 1997, p. 72.
- Nutt D., Feeney A., Argyropolous S. Anxiety Disorders cormorbid with Depression.-Martin Dunitz, London, 2002, p. 111.
- Ormel J., Oldehinkel T, Brilman E. et al. Outcome of depression and anxiety in primary care//Arch. Gen. Psychiatry, 1993, № 50, p. 759-766.
- Pande A.C., Crockatt J.G., Feltner D.E. et al. 2003. Pregabalin in generalized anxiety disorder: a placebo-controlled trial//Am. J. Psychiatry, 2003, Vol. 160, p. 533-540.
- Parker G., Roy K., Mitchell P. et al. Atypical depression: a reappraisal//Am Psychiatry, 2002, Vol. 159, No 9, p. 1470-1479.
- Paul S. M. Anxiety and depression: a common neurobiological substate?//J. Clin. Psychiatry, 1988, Vol. 49, Suppl., № 10, p. 13-16.
- Paykel E. S. Clinical treatment МАО I and RIM As in dysthymia//Spotlight. — Dysthymia in clinical practice. — Basel, Hoffman La Roche Ltd., 1994, p. 10-11.
- Piccinelli M. Comorbidity of depression and generalized anxiety: is there a distinct boundary?//Curr. Opin. Psychiatry, 1998, № 11, p. 57-60.
- Pies R. Atypical depression//Handbook of clinical psychopharmacology. — J. P. Tupin et al. (Eds.). — 2nd. Ed. — Northvale. N.J., Aronson, 1988, p. 329-356.
- Pohl RB, Feltner DE, Fieve RR, Pande AC. Efficacy of pregabalin in the treatment of generalized anxiety disorder: double-blind, placebo-controlled comparison of BID versus TID dosing//J. Clin. Psychopharmacol, 2005, Vol. 25, p. 151-158.
- 142.Poliak M. H., Zaninelli R., Goddard et al. Paroxetine in the treatment of generalized anxiety disorder: results of a placebo-controlled, flexible-dosage trial//J. Clin. Psychiatry, 2001, Vol. 62, № 5, p. 1-7.
- Pollack M.H, Worthington J.J., Manfro G.G. et al. Abecarnil for the treatment of generalized anxiety disorder: a placebo-controlled comparison of two dosage ranges of abecarnil and buspirone//J. Clin. Psychiatry, 1997, Vol. 58 (Suppl. 11), p. 19-23.
- Priest R., Baldwin D. Depression and Anxiety. — Martin Dunitz, London, 1992, p. 82.
- Prusoff B. A., Klerman G. L. Differentiating depressed from anxiety out-patients: use of discriminant function analysis for separation of neurotic affective states//Arch. Gen. Psychiatry, 1991, Vol. 48, p. 319-323.
- Quitkin F. M. SSRIs in atypical depression//Symposium on strategies in psychopharmacology./ Paris, 1992, p. 26-28.
- Regier D. A., Rae D.S., Narrow W. E. et al. Prevalence of anxiety disorders and their comorbidity with mood and addictive dosoders//Br.J. Psychiatry, 1998, Vol. 173, Suppl, № 34, p. 24-28.
- 148.Rickels K, Downing R, Schweizer E, Hassman H. Antidepressants for the treatment of generalized anxiety disorder. A placebo-controlled comparison of imipramine, trazodone, and diazepam//Arch. Gen. Psychiatry, 1993, Vol. 50, p. 884-895.
- Rickels K., Schweizer E., DeMartinis N. et al. Gepirone and diazepam in generalized anxiety disorder: a placebo-controlled trial//J. Clin. Psychopharmacol, 1997, Vol. 17, p. 272-277.
- Rickels K, DeMartinis N, Aufdembrinke B. A doubleblind, placebo-controlled trial of abecarnil and diazepam in the treatment of patients with generalized anxiety disorder//J. Clin. Psychopharmacol, 2000, Vol. 20, p. 12-18.
- Rickels K, Pollack MH, Sheehan DV, Haskins JT. Efficacy of extended-release venlafaxine in nondepressed outpatients with generalized anxiety disorder//Am. J. Psychiatry, 2000, Vol. 157, p. 968-974.
- Rickels K., Zaninelli R., McCafferty J. et al. Paroxetine treatment of generalized anxiety disorder: a double-blind, placebo-controlled study//Am. J. Psychiatry, 2003, Vol. 160, p. 749-756.
- Rickels K, Pollack MH, Feltner DE et al. Pregabalin for treatment of generalized anxiety disorder: a 4-week, multicenter, double-blind, placebo controlled trial of pregabalin and alprazolam// Arch. Gen. Psychiatry, 2005, Vol. 62, p. 1022-1030.
- Roth M., Gurney C., Garside R.F. et al. Studies in the classification of affective disorders: the relationship between anxiety states and depressive illness//Br.J. Psychiatry, 1972, Vol. 121, p.147-161.
- Rouillon E, Chignon J.M. Psychiatric comorbidity of anxiety disorders in the year 2000: Controversies and perspectives. — Proceedings of the meeting held in Paris 9, June 1992. — J. A. Costa-a-Silva (Ed), p. 26-34.
- Roy-Byrne P. P. Generalized anxiety and mixed anxiety-depression: association with disability and health care utilization//}. Clin. Psychiatry, 1996, № 57 (suppl.7), p. 86-91.
- Roy-Byrne P, Katon W., Broadhead W. E. et al. Subsyndromal («mixed”) anxiety-depression in primary care//J. Gen. Intern. Med., 1994, № 9, p.507-512.
- Roy M. A., Neale M. C., Pedersen N. L. et al. A twin study of generalized anxiety disorder and major depression//Psychol., Med., 1995, Vol. 25, p.1037-1049.
- Rynn M., Russell J., Erickson J. et al. Efficacy and safety of duloxetine in the treatment of generalized anxiety disorder: a flexible-dose, progressive-titration, placebo-controlled trial//Depress Anxiety, 2007, Vol. 25, p. 182-189.
- Sartorius N. Public health relevance of treating depression and anxiety//Reported in WPA International Congress in Florence, Italy, 11 november, 2004.
- 2. Sartorius N., Ustiin B. Mixed anxiety and depressive disorder//Psychopathology, 1995, №28 (suppl.l), p. 21-25.
- Sartorius N., Ustiin B., Lecrubier Y., Wittchen H.-U. Depression cormorbid with anxiety: results from the WHO study on psychological disorders in primary health care//Br.J. Psychiatry, 1996, Vol. 168, Suppl., p. 38-43.
- Simon N.M., Otto M.W., Wisniewski S.R. et al. Anxiety disorder comorbidity in bipolar disorder patients: data from the first 500 participants in the Systematic Enhancement Program for Bipolar Disorder (STEP-BD)//Am.J. Psychiatry, 2004, № 161, p. 2222-2229.
- Simon N. M., Smoller J. W., Fava H. et al. Comparing anxiety disorders and anxiety-related traits in bipolar disorder and unipolar depression//J. Psychiat. Res., 2003, Vol. 37, p. 187-192.
- Snaith R. P. The Hospital Anxiety and Depression Scale//Health and Quality of Life Outcomes, 2003, № 1, p. 29.
- Smeraldi E., Diaferia G., Erzegovosi S. et al. Tryptophan depletion in obsessive-compulsive patients//Biol. Psychiatry, 1996, Vol. 40, p. 398-402.
- Smith K. A., Fairburn C.G., Cowen PJ. Reapse of depression after rapid depletion of tryptophan//Lancet, 1997, Vol. 349, p. 915-919.
- Stahl S. M. Mixed anxiety and depression: clinical implications//J. Clin. Psychiatry, 1993, Vol. 54, suppl. 1, p. 33-38.
- Stavrakaki C., Vargo B. The relationship of anxiety and depression: a review of the literature//Brit.J. Psychiatry, 1986, № 149, p. 7-16.
- Stein D. J., Hollander E. Textbook of anxiety disorders. — Washington, DC, APP, 2002, p. 515.
- Stein M.B., Kirk P, Prablu V. et al. Mixed anxiety-depression in a primary-care clinic//J. Affect. Disord., 1995, № 34, p. 79-84.
- Stein D. J., Stahl S. Serotonin and anxiety: current models//Inter. Clin. Psychopharmecology, 2000, Vol. 15, Suppl, p.1-6.
- Stein DJ, Ahokas A, Fabiano A. Agomelatine in generalized anxiety disorder: a randomized, placebo-controlled study (Poster)//Eur Neuropsychophar, 2007, Vol. 17 (Suppl. 4), p. 509.
- Stein D.J., Anokas A. A., De Bodiant C. Efficacy of agomelatine in generalized anxiety disorder. A randomized, double blind, placebo-controlled study//J. Clin. Psychopharmacol., 2008, Vol. 28, p. 561-566.
- Steiner M., Allgulander C.H., Ravindran A., Burt T. Generalized Anxiety Disorder: Gender Differencers in Clinical Presentation and Response to Sertraline//Poster presented at the 16th European College of Neuropsychopharmacology Congress, September 20-24, 2003, Prague, Czech Republic.
- Stewart J. W., McGrath P. G., Rabkin J. G., Quitkin F. M. Atypical depression. A valid clinical entity?//Psychiatr Clin North Am, 1993, Vol. 16, № 3, p. 479-495.
- Tollefson G. D., Holman S.L., Sayler M.E., PotvinJ.H. Fluoxetine, placebo and tricyclic antidepressants in major depression with and without anxiety features//J. Clin. Psychiatry, 1994, Vol. 55, p. 50-59.
- Tollefson G. D., Souete E., ThomanderL., PotvinJ. H. Comorbid anxious signs and symptoms in major depression: Impact on functional work capacity and comparative treatment outcomes//Inter.Clin.Psychopharmacol.- 1993, Vol. 8, № 4, p. 281-292.
- Tylee A., Gastper M., Lepine J.-P., Mendliewicz J. Identification of depression patient types in the community and their treatment needs: findings from the DEPRES II (Depression Research in European Society II) survey//Int. Clin. Psychopharmacol, 1999, Vol. 14, p.153-165.
- Tyrer P. General neurotic syndrome and mixed anxiety-depression disorder//Classification of Neurosis. Tyrer P. (ed.) New York, Wiley, 1989, p. 132-64.
- Watson D., Clark L. A., Carey G. Positive and negative affectivity and their relation to anxiety and depressive disorders//J. Abnorm. Psychol., 1988, Vol 97, p. 346-353.
- Westenberg H. G. M., Den Boer J. A. The ncuropharmacology of anxiety: a review of the role of serotonin//Handbook of Depression and Anxiety: A Biological Approach. — den Boer J. A., Ad Sitsen J. M. (eds.), New York, Marcel Dekker, 1994, p. 405-446.
- Wittchen H.-U., Essau C. A. Comorbidity of anxiety disoders and depression. Does it affect conrse and outcome?//J. Psych. Psychobiol., 1989, № 4, p. 315-323.
- Wittchen H.-U., Essau C. A. Comorbidity and mixed anxiety-depression disorder: is there epidemiological evidence?//J. Clin. Psychiatry, 1993, Vol. 54, Suppl.l, p. 9-15.
- Wittchen H.-U., Hofler M., Merikandas K. Toward the identification of core psychopathological process? Arch. Gen. Psychiatry, 1999, Vol. 59, p. 929-931.
- Wittchen H.-U., Jacobi E, Jonsson B. et al. Size and burden of mental disorders in Europe -a critical review and appraisal of 27 studies//Eur. Neuropsychopharmacol., 2006, Vol. 24, p. 15-21.
- Wittchen H.-U., Kessler R.C., PfisLer H., Lieb R. Why do people with anxiety disorders become depressed? A prospective longitudinal community Study//Acta psychiatr. Scand., 2000, Vol. 102, № 406, p. 14-23.
- Wittchen H.-U., Kessler R. C., Beesdo K. et al. Generalized Anxiety and Depression in Primary Care: Prevalence, Recognition, and Management//J. Clin. Psychiatry, 2002, Vol. 63, № 8 (Suppl.), p. 24-34.
- White D., Leach C., Sims R. et al//Validation of the HADS in Adolescents//Brit J Psychiatr, 1999, № 175, p. 452-454.
- Wheatley D. Stress, anxiety and depression//Stress medicine, 1997, Vol. 13, p. 173-177.
- Wood A. Paharmacotherapy of bulimia nervosa — experience with Fluoxietine//Inter. Clin. Psycharmacol, 1993, Vol. 8, № 4, p. 295-299.
- Zajecka J. M., Ross J. S. A systematized approach to the management of the depressed and anxious patient//Int.J. Clin. Pract., 1998, № 2, p. 27-30.
- Zigmond A. S., Snaith R. P. The Hospital Anxiety and Depression Scale//Acta Psychiatr. Scand, 1983, № 67, p. 361-370.
- Zinbarg R. E., Barlow D. H., Liebovitz M. et al. The DSM-IV field criteria for mixed anxiety-depression//Am.J. Psychiatry, 1994, Vol. 151, p. 1153-62.
- Zisook S., Braff D. L., Click M. A. Monoamine oxidase inhibitors in the treatment of atypical depression//J. Clin. Psychopharmacol., 1985, № 5, p. 131-137.