Полного консенсуса в отношении выбора антипсихотиков для лечения беременных женщин нет (Webb et al., 2005).
В случае, если психотические симптомы развиваются во время беременности у женщины, ранее не получавшей лекарственные препараты, ей следует назначать достаточно хорошо изученные антипсихотики первого поколения, зарекомендовавшие себя относительно безопасными для плода и матери (Gentile et al., 2010).
Среди них большинство экспертов отдают предпочтение хлопрпромазину, трифлуоперазину или галоперидолу (Trixler et al., 2005; NICE clinical guideline, 2007).
Авторы недавно опубликованного систематического обзора рекомендуют в качестве препарата первого выбора у беременных, ранее не получавших фармакотерапию, хлорпромазин (Gentile et al., 2010). Их аргументами в пользу хлорпромазина являются его лучшая изученность по сравнению с другими препаратами этого класса и отсутствие доказанного тератогенного действия. Фенотиазины также являются практически единственной группой антипсихотиков, для которой получены (хотя предварительные и методологически небезупречные) данные об отсутствии негативного влияния на нейроповеденческое развитие детей в отдаленном периоде. Однако при выборе антипсихотиков, наряду с безопасностью, следует учитывать их эффективность. Низкопотентные производные фенотиазина во многих случаях могут не обеспечить адекватный контроль психотической симптоматики, поэтому многие эксперты в качестве препарата выбора рассматривают галоперидол (Trixler et al„ 2005).
Применение атипичных антипсихотиков во время беременности считается оправданным лишь у женщин с плохим терапевтическим ответом в анамнезе на препараты первого поколения, у которых при их применении существует значительный риск развития рецидива (Patton et al., 2002).
В период подготовки к беременности все эксперты рекомендуют рассмотреть возможность переключения женщины, получающей препараты второго поколения, на более безопасные лекарственные средства. В случае наступления беременности на фоне лекарственной терапии проводить смену препарата, позволявшего хорошо контролировать заболевание в прегравидарный период, обычно не рекомендуется (Gentile et al., 2010). Однако британские эксперты считают, что и в этом случае следует рассмотреть вопрос о переводе женщины, получающих атипичный антипсихотик, на препарат первого поколения (NICE, 2007).
Беременным не следует назначать препараты пролонгированного действия. Суточную дозу антипсихотика надо делить на несколько приемов. Следует избегать одновременного применения лекарственных средств с антихолинергическим действием, включая трициклические антидепрессанты и противопаркинсонические средства, так как есть данные о развитии тератогенных эффектов при их сочетании с антипсихотиками (Wisner et al., 1988).
Совместное применение антихолинергических средств с галоперидолом может привести к снижению уровня галоперидола в крови, ухудшению симптомов шизофрении и развитию поздней дискинезии, с фенотиазинами — к снижению терапевтичесекого эффекта антипсихотиков и повышению частоты антихолинергических побочных эффектов (Borison, 1985).
Фармакокинетика антипсихотиков и рекомендации по мониторингу во время беременности
Фармакокинетика антипсихотиков во время беременности изучена плохо. Все антипсихотические препараты проникают через плацентарный барьер. Высокая степень проникновения (в среднем 72,1 %) характерна для оланзапина, далее следуют галоперидол (65,5 %), рисперидон (49,1 %) и кветиапин (24,1 %) (Newport et al., 2007).
Помимо достаточно низкой степени проникновения через плаценту, к достоинствам кветиапина относится создание стабильных концентраций в сыворотке крови матери и отсутствие существенных изменений фармакокинетики на протяжении беременности (Klier et al., 2007).
Степень проникновения клозапина через плацентарный барьер также относительно невысокая, однако препарат способен кумулировать в крови плода, где его уровни превышают таковые в сыворотке крови матери (Barnas et al. 1994)
Концентрации антипсихотических препаратов в крови у беременных подвержены значительным индивидуальным вариациям, поэтому стандартные концентрации в крови в период гестации не установлены. Коррекция доз должна проводиться на основании клинической картины.
С целью подбора минимальной эффективной дозы антипсихотика и при необходимости ее коррекции в разные стадии гестации необходимо мониторировать эффективность лечения на протяжении всей беременности. Физиологические изменения, происходящие в период беременности, могут оказывать существенное влияние на фармакокинетику лекарственных средств. Эти изменения особенно выражены в третьем триместре, поэтому в этот период может возникнуть необходимость повышения дозы препарата.
При применении во время беременности всех антипсихотиков, но особенно тщательно, при применении атипичных, следует контролировать вес, уровень глюкозы в крови, липидный профиль крови и артериальное давление (Gentile et al., 2010). У женщин, получающих препараты первого поколения, рекомендуется тщательный мониторинг экстрапирамидных симптомов.
Для снижения риска развития синдрома отмены и других осложнений у плода можно рассмотреть вопрос о постепенном снижении дозы антипсихотиков примерно за 2 недели до предполагаемых родов. Однако при решении этого вопроса необходимо оценить риск развития рецидива у матери в послеродовом периоде. В случае, если дозу препарата снижали перед родами, прием эффективных доз необходимо восстановить в постнатальном периоде как можно быстрее. В связи с высоким риском рецидива в первые 6 недель после родов могут потребоваться более высокие, чем в прегравидарном периоде, дозы антипсихотиков (Seeman, 1996).
Безопасность антидепрессантов
Самыми хорошо изученными группами антидепрессантов в период беременности и лактации являются трициклические (ТЦА) и селективные ингибиторы обратного захвата серотонина (СИОЗС).
Трициклические антидепрессанты
Несмотря на то, что многие ТЦА отнесены FDA к категории безопасности D, накопленный клинический опыт и результаты эпидемиологических исследований позволяют считать их достаточно безопасными для плода. Повышения частоты пороков развития при их применении на ранних сроках беременности не выявлено как в отдельных, в том числе достаточно крупных, исследованиях (McElhatton et al., 1996; Nulman et al., 1997; 2002), так и в мета-анализе, включавшем данные 30000 родившихся живыми детей, в том числе 414 детей, подвергшихся воздействию ТЦА в первом триместре (Altshuler et al., 1996).
Исключением является проспективное исследование с участием 1029 беременных женщин, в котором применение кломипрамина ассоциировалось со статистически значимым повышением риска врожденной патологии сердца (ОШ 1.87,95% ДИ 1.16-2.99) (Kallen et al., 2007), однако, эти данные требуют дальнейшего подтверждения.
В ряде исследований применение ТЦА ассоциировалось с повышением риска невынашивания беременности (Einarson, 2009; Heraels et al., 2005). У детей, подвергшихся действию ТЦА в поздние сроки беременности, описаны симптомы отмены, проявляющиеся преимущественно раздражительностью, затруднением питания, нарушениями сна и судорогами (Nordeng et al, 2001; Simon et al., 2002).
В тяжелых случаях возможно развитие нарушений дыхания, задержки мочи, тахикардии, цианоза и повышения мышечного тонуса (Webster, 1973).
Повышенный риск синдрома отмены при применении ТЦА подтвержден результатами мета-анализа (Altshuler et al.,1996).
Несмотря на то, что симптомы отмены у новорожденного могут быть достаточно тяжелыми, они, как правило, носят транзиторный характер (Misri et al., 1991; Schimmell et al., 1991).
Повышения риска нарушений моторного развития и нейроповеденческих расстройств в неонатальном и отдаленном периоде у детей, подвергшихся внутриутробному воздействию ТЦА, в ретроспективных и проспективных исследованиях не отмечено (Nulman et al., 1997; Nulman et al., 2002; Simon et al., 2002). При использовании кломипрамина в поздние сроки беременности описано нарушение адаптации новорожденных (см. «Селективные ингибиторы обратного захвата серотонина»), но частота развития этого осложнения не известна (Schimmell et al., 1991).
Ингибиторы моноаминооксидазы
Применение ингибиторов МАО во время беременности не рекомендуется, так как в исследованиях на животных оно приводило к задержке внутриутробного роста, а информация об использовании препаратов этой группы у беременных женщин крайне ограничена (Altshuler et al., 1996; Gracious et al., 1997; Pavy et al., 1995).
В отдельных случаях лечения ингибиторами МАО беременных повышенного риска тератогенных эффектов не наблюдалось (Einarson, 2005). Ингибиторы МАО часто вызывают нежелательные эффекты у матери, в том числе обострение гипертензии (American Academy of Pediatrics, 2002). Они также могут провоцировать развитие гипертонического криза в послеродовом периоде у не кормящих грудью женщин.
Селективные ингибиторы обратного захвата серотонина
Данные о наличии тератогенного потенциала у СИОЗС и их влиянии на риск преждевременных родов, мертворождения или низкого веса ребенка при рождении противоречивы. В ранних исследованиях неблагоприятного влияния СИОЗС на исходы беременности не выявлено (McElhatton et al., 1996; Goldstein et al. 1997; Kulin et al. 1998). Однако в ряде последующих исследований, было показано повышение в 1,8 раза риска врожденных сердечно-сосудистых дефектов при применении во время беременности пароксетина (Tang et al., 2008). Достоверное повышение риска (отношение
шансов = 1,72) врожденной сердечно-сосудистой патологии при применении пароксетина в I триместре по сравнению с другими СИОЗС было подтверждено и результатами мета-анализа всех опубликованных случаев применения СИОЗС у беременных в период с 1985 по 2006 гг. (Bar-Oz et al., 2007).
В последующих исследованиях СИОЗС получены противоречивые результаты. В некоторых из них подтверждались данные о повышенном риске возникновения врожденных аномалий под влиянием пароксетина (Kallen et al. 2007; Louik et al., 2007; Malm et al., 2011), в других был выявлен повышенный риск их развития при применении на ранних сроках прочих препаратов СИОЗС (сертралина, циталопрама и флуоксетина), но не пароксетина (Diav-Citrin et al., 2008; Pedersen et al., 2009).
Анализ данных 9622 детей с врожденными дефектами и 4092 контрольных детей, включенных в исследование National Birth Defects Prevention Study в Канаде, не выявил при применении СИОЗС во время беременности повышения частоты врожденных дефектов в целом, но выявил повышенную частоту 3 специфических видов аномалий: анэнцефалии, краниосиностоза и омфалоцеле (Alwan et al., 2007).
Напротив, в других исследованиях и мета-анализах применение пароксетина и других СИОЗС во время беременности вообще не ассоциировалось с повышением риска тератогенности. Так, анализ данных 2201 женщины, принимавшей во время беременности ТЦА или СИОЗС, включая 182 женщины, получавших в I триместре пароксетин, не продемонстрировал связи между применением антидепрессантов (в том числе, пароксетина) и врожденными аномалиями (Andrews et al., 2007).Аналогичные результаты получены в мета-анализе 9 исследований (3 случай-контроль с участием 30247 женщин, 6 когортных — 66409 женщин), изучавшем ассоциацию между применением пароксетина в I триместре беременности и повышенным риском врожденных сердечных аномалий (O’Brien et al., 2008). Мета-анализ 15 исследований (7 проспективных когортных и 8 ретроспективных), опубликованных в 1966-2006 гг., также не продемонстрировал повышенного риска врожденных аномалий у новорожденных, внутриутробно подвершихся действию флуоксетина, сертралина, циталопрама или венлафаксина (Bellantuono et al., 2007). Аналогичные результаты получены еще в одном мета-анализе, оценивавшем риск врожденных аномалий при применении во время беременности пароксетина, циталопрама, флуоксетина, флувоксамина, и сертралина (Rahimi et al., 2006).
Мета-анализ Einarson et al.., обладающий достаточно высокой статистической мощностью (1774 случая применения в первом триместре беременности флуоксетина, флувоксамина, пароксетина, сертралина, венлафаксина, нефазодона, тразодона или бупропиона) также не позволил продемонстрировать повышенного по сравнению с населением в целом риска врожденных аномалий при применении СИОЗС или СИОЗНС как фармакологической группы (Einarson et al., 2005).
Сведения о применении эсциталопрама во время беременности крайне ограничены, однако считают, что на него можно экстраполировать данные, полученные в исследованиях циталопрама (Lusskin et al., 2001).
Опубликовано 1 сообщение о развитии некротизирующего энтероколита у ребенка, подвершегося воздействию этого препарата во время беременности и грудного вскармливания (Gentile, 2006). Таким образом, имеющиеся на сегодняшний день данные о тератогенном потенциале СИОЗС противоречивы как для всей группы в целом, так и для отдельных препаратов. Интерпретировать результаты выше процитированных исследований следует с осторожностью, так как на них могли повлиять их методологические недостатки. В любом случае абсолютный риск развития врожденных аномалий при применении СИОЗС во время беременности низкий (Pedersen et al. 2009; Merlob et al., 2009).
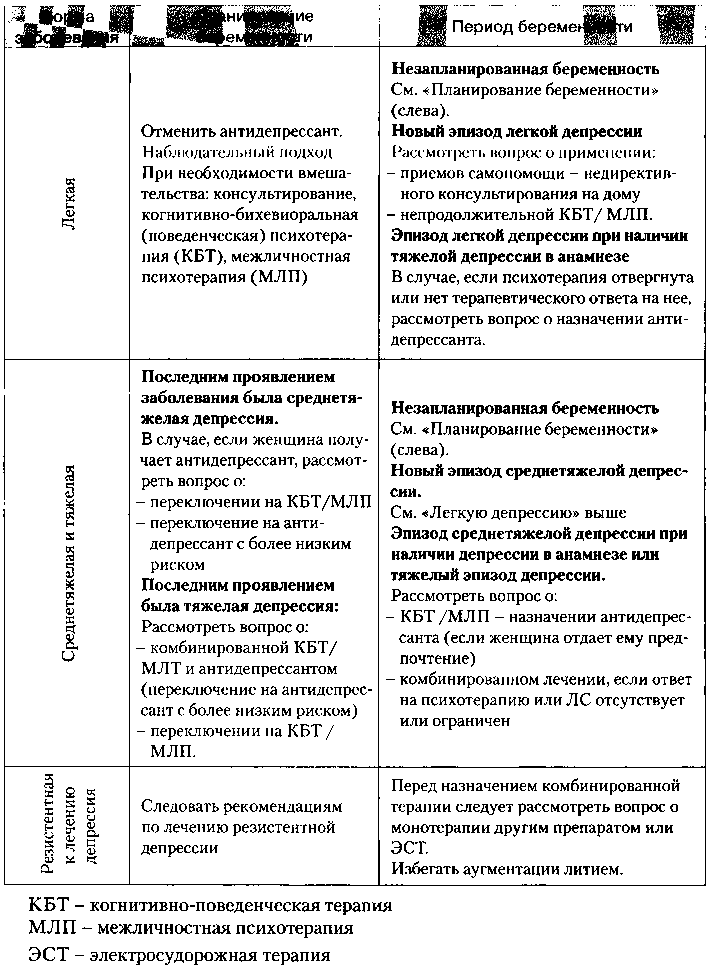
Таблица 4. Рекомендации по ведению больных депрессией во время беременности и в период подготовки к ней (NICE)
Несмотря на то, что производитель Паксила (пароксетина) в 2005 г. ввел в инструкцию по медицинскому применению предо стережение о повышенном риске развития врожденных аномалий, этот риск также окончательно не доказан (Gentile et al., 2009).
В совместном заявлении Американской психиатрической ассоциации и Американского колледжа акушеров и гинекологов указывается на то, что доказательства связи между использованием пароксетина во время беременности и проблемами сердечно-сосудистой патологии «не убедительны».
В ряде исследований и мета-анализе 6 когортных исследований (3567 женщин, в том числе 1534 получавших антидепрессанты) наблюдалась ассоциация между применением у беременных антидепрессантов, включая СИОЗС, и повышением риска спонтанных абортов и преждевременных родов (Simon, 2002; Wen et al. 2006; Suri et al. 2007; Nakhai-Pour et al., 2010).
Согласно результатам мета-анализа, частота самопроизвольных абортов при применении антидепрессантов составила 12.4% и была достоверно на 3,9 % выше, чем в контрольной группе. При этом разницы между применяемыми классами антидепрессантов не отмечено. Однако большинство исследований, в которых была заподозрена причинно-следственная связь между применением антидепрессантов и невынашиванием беременности, страдали методологическими погрешностями, которые могли оказать влияние на их результаты (Tuccori et al., 2009). Кроме того, самопроизвольные аборты и преждевременные роды могли быть обусловлены самими депрессивными расстройствами (Hemels et al., 2005).
В проспективном исследовании, изучавшем влияние депрессии и применения СИОЗС на исходы беременности, риск преждевременных родов превышал 20 % как в случае применения СИОЗС, так и в случае нелеченого заболевания (Wisner et al., 2009).
Возможно, что влияние антидепрессантов на риск преждевременных родов носит дозозависимый характер (Nakhai-Pour et al., 2010). Таким образом, повышение риска спонтанных абортов и преждевременных родов под влиянием антидепрессантов окончательно не доказано, однако беременные женщины должны быть проинформированы о возможности такого исхода.
При применении СИОЗС во время беременности также описаны замедление внутриутробного роста, низкий вес при рождении, уменьшение окружности головы новорожденного и снижение количества баллов по шкале Апгар, однако причинно-следственная связь между СИОЗС и этими исходами также не установлена (Simon et al., 2002). В недавно опубликованном фармакоэпидемиологическом исследовании с участием 5731 беременной женщины была выявлена ассоциация между применением СИОЗС и повышением риска преэклампсии (Gentile et al., 2009). Риск развития преэклампсии у женщин, прекративших прием СИОЗС до конца первого триместра беременности, по сравнению с не принимавшими препараты этой группы, повышался в 1,4 раза, а у женщин, продолжавших принимать СИОЗС после I триместра, — в 4,9 раз. Этот вопрос требует пристального внимания и дальнейшего изучения.
С точки зрения последствий для ребенка, наибольшее беспокойство вызывают нарушение адаптации в раннем неонатальном периоде и легочная гипертензия у новорожденных (Payne, 2009).
По данным обсервационных исследований, нарушение адаптации наблюдается у 10-30% детей, матери которых получали во время беременности СИОЗС (Kalra et al. 2005; Levinson-Castiel et al., 2006). Согласно результатам систематического обзора, риск развития синдрома плохой адаптации у новорожденных, матери которых принимали СИОЗС и СИОЗСН незадолго до родов, по сравнению с теми, матери которых принимали антидепрессанты этих групп в первые два триместра, повышается в 3 раза (Kalra et al., 2005). Напротив, в контролируемом когортном исследовании, дизайн которого был разработан специально для определения частоты ранних нежелательных эффектов у новорожденных, частота этого синдрома не отличалась у детей, подвергшихся внутриутробному воздействию СИОЗС, и детей, матери, которых не принимали СИОЗС (Maschi et al., 2008).
Причина развития синдрома плохой адаптации новорожденного точно не установлена, его связывают или с токсичностью антидепрессантов (возможно, повышенной чувствительностью новорожденных к серотонину), или с их отменой (Moses-Kolko et al.,2005).
Высказывается предположение, что основную роль в развитии данного синдрома может играть и само заболевание матери (Lusskin et al., 2001).
Частота развития персистирующей легочной гипертензии у детей, подвергшихся воздействию СИОЗС во второй половине беременности, в исследовании типа случай-контроль (377 женщин, у детей которых наблюдалась легочная гипертензия, и 836 контрольных женщин), составил 6-12 на 1000 по сравнению с 1-2 на 1000 для населения в целом (Chambers et al., 2006).
При применении во время беременности антидепрессантов других групп повышения риска легочной гипертензии не отмечено. Описаны отдельные случаи церебральных кровотечений у новорожденных, матери которых получали во время беременности СИОЗС (Duijvestijn et al., 2003; Favreliere et al., 2010). Их связывают с истощением под влиянием СИОЗС запасов серотонина в тромбоцитах.
Отдаленные последствия внутриутробного воздействия СИОЗС для нейропсихического развития детей изучены плохо. Результаты двух исследований не выявили негативного влияния флуоксетина на когнитивные функции (Nulman, 1997, 2002). Еще в одном небольшом исследовании, включавшем 31 ребенка, подвергшегося пренатальному воздействию СИОЗС и 13 контрольных детей, когнитивные функции которых оценивались слепым методом в возрасте 6-40 месяцев, было показано небольшое, но достоверное, отставание психомоторного развития в группе СИОЗС, снижение качества тонких моторных движений и тенденция к повышенной частоте тремора (Casper et al., 2003). Клиническое значение этих нарушений не ясно. Результаты недавно опубликованного анализа Датской национальной когорты рождений (Danish National Birth Cohort) также позволяют заподозрить наличие ассоциации между применением на поздних сроках беременности антидепрессантов в целом и замедлением моторного развития, особенно у мальчиков (Pedersen et al., 2010). Поскольку на полученные результаты могли оказать влияние вмешивающиеся факторы, а их клиническое значение не понятно, авторы рекомендовали проведение дальнейших исследований и более длительный мониторинг детей, подвергшихся внутриутробному воздействию антидепрессантов.
Антидепрессанты других групп
Данные о влиянии бупропиона, миртазапина, нефазодона, тразодона и венлафаксина на течение и исходы беременности ограничены. Частота врожденных аномалий при применении венлафаксина в первом триместре беременности в исследовании с участием 450 беременных женщин, 150 из которых принимали венлафаксин (все в первом триместре, в том числе 34 — на протяжении всей беременности), 150 — препараты из группы СИОЗС и 150 — нетератогенные препараты, не превышала среднепопуляционный уровень (1-3%) (Einarson et al., 2001). Применение венлафаксина во II триместре беременности в исследовании типа случай-контроль ассоциировалось с повышением риска низкого для гестационного возраста веса новорожденных (Ramos et al., 2010). В большом исследовании типа случай-контроль (5124 случая спонтанных абортов и 10 контролей на каждый «случай»), использовавшем данные Регистра беременности провинции Квебек (Канада), венлафаксин, наряду с пароксетином и комбинациями препаратов, оказался связан с наиболее высоким риском спонтанных абортов среди антидепрессантов трех групп (ТЦА, СИОЗС и СИОЗСН) (Nakhai-Pour et al., 2010). Этот риск существенно повышался при использовании препарата в суточной дозе выше 150 мг. При применении венлафаксина на поздних сроках беременности, так же как и при СИОЗС, описан синдром плохой адаптации новорожденного (Oberlander et al., 2004; Boucher, 2009).
Миртазапин, наряду с лечением депрессивных расстройств, относительно широко применяется для терапии рефрактерной неукротимой рвоты беременных. Опубликованы результаты нескольких исследований по применению миртазапина у беременных женщин. В одном из них прослежены исходы беременности у 41 женщины, получавшей препарат в I триместре (Biswas et al., 2003). В четырех случаях наблюдались преждевременные роды, в 8 — спонтанные аборты, в 8 — прерывание беременности по медицинским показаниям. В двух небольших исследованиях применение миртазапина в первом и втором триместрах для лечения неукротимой рвоты беременных не приводило к развитию каких-либо осложнений у новорожденных (Saks, 2001; Rohde, 2003). Кроме того, в литературе опубликовано не менее 100 случаев наблюдений за беременными женщинами, получавшими миртазапин по данному показанию, преимущественно в I триместре (Шефер К. с соавт., 2010). Тератогенные эффекты в этих наблюдениях не зарегистрированы. В одном случае у новорожденного описана легкая легочная гипертензия (Guclu et al., 2005). В сравнительном исследовании миртазапина с другими антидепрессантами и нетератогенными Л С (3 группы по 104 женщины в каждой) также не было выявлено повышенной частоты врожденных аномалий (Djulus et al., 2006). Однако у одного ребенка в группе миртазапина был диагностирован открытый артериальный проток и у одного — врожденный дефект средней части лица. В обеих группах женщин, получавших антидепрессанты, отмечена более высокая частота спонтанных абортов (19% в группе миртазапина, 17 % — в группе других антидепрессантов против 11 % в группе нетератогенных препаратов) и преждевременных родов (10%, 7% и 2 % соответственно). Повышение риска преждевременных родов и, возможно, самопроизвольных абортов, под влиянием миртазапина позволяют заподозрить результаты еще двух небольших эпидемиологических исследований (Yaris et al., 2004; Biswas et al., 2003). Из 724 случаев применения бупропиона в I триместре, по данным Регистра беременности производителя, 579 закончились рождением живых детей без врожденных аномалий, 17 — живых детей с врожденными аномалиями,
90 — самопроизвольными абортами и 30 -медицинскими абортами (в 6 случаях были обнаружены врожденные дефекты), 1 — внутриутробной смертью плода с врожденными аномалиями. Среди выявленных дефектов около 70% составляли аномалии сердца (Potts et al., 2007). Результаты двух других исследований (проспективное и ретроспективное) также не позволяют предположить повышенного риска развития врожденных аномалий в случае применения бупропиона в первом триместре беременности (Chun-Fai-Chan et al., 2005; Cole et al., 2007). Однако еще в одном ретроспективном исследовании типа случай-контроль показано небольшое повышение риска врожденных аномалий сердца у детей, подвергшихся внутриутробному воздействию бупропиона (скорректированное ОШ, 2,6; 95% ДИ, 1,2-5,7; р =0,01) (Alwan et al., 2010).
Применение тразодона (n=58) и нефазодона (n=89) в I триместре беременности по результатам одного многоцентрового проспективного контролируемого исследования не ассоциируется с повышенным риском развития дефектов (Einarson A et al., 2003). Эти результаты подтверждаются данными отдельных наблюдений (более 100 случаев для нефазодона и 70 случаев — для тразодона) и отсутствием тератогенных эффектов у животных (Шефер К. с соавт., 2010). Сведения о применении других антидепрессантов у беременных женщин недостаточны, чтобы оценить их влияние на риск неблагоприятных исходов.
Рекомендации по ведению пациенток с депрессией во время беременности
В таблице 4 представлены рекомендации экспертов Национального института качества медицинской помощи Соединенного королевства (National Institute for Clinical Excellence — NICE, 2007) по ведению больных депрессией во время беременности.
Консенсуса экспертов в отношении выбора антидепрессантов в период беременности не существует. Среди ТЦА Американская академия педиатрии отдает предпочтение нортриптилину и дезипрамину, вызывающих меньше побочных эффектов у матери (American Academy of Pediatrics, 2002). Амитриптилин, обладающий более выраженным седативным действием, чем нортриптилин и дезипрамин, может применяться в низких дозах для лечения бессонницы у беременных. В этом качестве его рассматривают как препарат второго выбора после СИОЗС. Женщинам с персистирующей бессонницей иногда рекомендуется применение комбинации СИОЗС с амитриптилином, однако не известно, повышается ли при использовании данной комбинации риск развития осложнений у новорожденного (Lusskin et al.,2001). При назначении ТЦА беременным женщинам следует помнить, что в целом их безопасность и переносимость хуже, чем у СИОЗС, а индекс фатальной токсичности значительно выше (Lusskin et al., 2001).
В группе СИОЗС некоторые эксперты рекомендуют в качестве препаратов выбора флуоксетин и циталопрам (Wang et al., 2008), другие — сертралин (Lusskin et al., 2001). Следует отметить, что длительный период полувыведения флуоксетина предрасполагает к кумуляции препарата у новорожденного. Кроме того, флуоксетин лучше других СИОЗС проникает в грудное молоко, поэтому менее безопасен при лечении депрессии в постнатальном периоде у кормящих женщин. Сертралин имеет фармакокинетические преимущества перед другими СИОЗС (см. ниже). Кроме того, он создает очень низкие или неопределяемые концентрации в грудном молоке и хорошо совместим с грудным вскармливанием (Epperson et al., 1997; Ohman et al., 1999; Misri et al., 2000). Применение парок-сетина во время гестации официально противопоказано и его назначения рекомендуется избегать во всех международных руководствах по лечению депрессии у беременных (American College of Obstetricians and Gynecologists, 2002; NICE). Однако его можно оставить женщинам, забеременевшим в период лечения данным препаратом или не желающим отказываться от него в связи с хорошим терапевтическим ответом (Lusskin et al., 2001). Так же, как сертралин, пароксетин создает очень низкие концентрации в грудном молоке (Winans, 1996). Применения антидепрессантов других групп (помимо СИОЗС и ТЦА) в период беременности рекомендуется, по возможности, избегать. Однако женщинам с рефрактерным заболеванием, у которых терапевтический ответ наблюдается только на один конкретный препарат, данные о безопасности которого ограничены (например, венлафаксин), могут быть предложены следующие терапевтические тактики:
- с целью снижения риска рецидива продолжить во время беременности прием антидепрессанта, который женщина принимала до зачатья;
- переключиться на прием другого более безопасного антидепрессанта.
СИОЗС рассматриваются в качестве препаратов выбора не только у беременных женщин с рекуррентной депрессией, но и у женщин с впервые выявленными в период гестации тревожными расстройствами. В случаях тяжелой тревоги, требующей срочных терапевтических мероприятий, венлафаксин рассматривается в качестве препарата выбора для стартовой терапии (Malm et al., 2011).
Применение антидепрессантов у женщин с биполярным аффективным расстройством (БАР) нежелательно в связи с повышением риска инверсии фазы. Если принято решение о назначении антидепрессанта, предпочтение следует отдавать СИОЗС (за исключением пароксетина) (Berle et al., 2004). При умеренных и тяжелых депрессивных симптомах беременным с БАР в соответствии с рекомендациями NICE может быть назначена монотерапия кветиапином или комбинация СИОЗС (кроме пароксетина) с нормотимиками (Berle et al., 2004).
Бупропион не рекомендуется назначать для лечения депрессии у беременных, однако он может применяться для отказа от курения. Если женщина забеременела в период лечения данным препаратом и у нее наблюдается адекватный терапевтический ответ, переключение на другой антидепрессант не рекомендуется (Lusskin et al.„ 2001). Применения бупропиона в связи с его способностью индуцировать возникновение судорог рекомендуется избегать у женщин с преэклампсией в анамнезе, а также с тяжелой тошнотой и рвотой беременных (Benowitz, 2004)
Фармакокинетика антидепрессантов и рекомендации по мониторингу во время беременности
Фармакокинетика антидепрессантов в период беременности изучена недостаточно. В нескольких исследованиях показано выраженное снижение уровня ТЦА в крови (максимально на 65 %) на протяжении беременности (Wisner et al., 1993; Marsh et al., 2010). Для поддержания терапевтического уровня концентраций ТЦА в III триместре, их дозу рекомендуют увеличивать по отношению к дозе, применявшейся до гестации, в 1,6 раза (Wisner et al.,1993).
Фармакокинетические исследования СИОЗС во время беременности свидетельствуют об усилении метаболизма флуоксетина, циталопрама и сертралина в период между 20 неделей гестации и родами и его возвращению на уровень 20-й недели примерно через 12 недель после родов (Sit et al., 2008, 2010). Исследования также продемонстрировали значительную межиндивидуальную вариабельность основных фармакокинетических параметров СИОЗС у беременных женщин (Freeman et al., 2008; Ververs et al., 2009; Sit et al., 2010), что затрудняет разработку общих рекомендаций и предполагает тщательный мониторинг клинического состояния пациентки на протяжении беременности и в послеродовом периоде. При ухудшении симптомов заболевания в период беременности рекомендуется повышение дозы препарата, при возникновении побочных эффектов в послеродовом периоде — снижение дозы до той, которая вызывала терапевтический ответ в прегравидарном периоде, или до 2/3 последней дозы, применявшейся во время беременности (Wisner et al.,1993, Sit et al., 2010). К 12 неделе послеродового периода в связи с восстановлением метаболизма может понадобиться очередная коррекция дозы антидепрессанта.
Все антидепрессанты проникают через плаценту. Отношение концентраций СИОЗС (циталопрам, флуоксетин, пароксетин, сертралин) в пуповинной крови к концентрациям в крови матери составляет в среднем от 0.29 до 0.89 (Hendrick et al., 2003). Наименьшее соотношение характерно для сертралина и пароксетина, наибольшее — для циталопрама и флуоксетина. Концентрации сертралина и флуоксетина в пуповинной крови коррелируют с дозой, принимаемой матерью, поэтому более предсказуемы. При этом соотношение концентраций в пуповинной крови и сыворотке крови матери для сертралина значительно ниже, чем для флуоксетина, что позволяет предположить его меньшее воздействие на плод. Таким образом, с фармакокинетической точки зрения, в период беременности сертралин имеет преимущества перед другими СИОЗС (Hendrick et al., 2003).
В связи с риском развития синдрома плохой адаптации новорожденного и персистирующей легочной гипертензии некоторые эксперты предлагают отменять антидепрессанты перед родами. Аналогичная рекомендация внесена в инструкции по применению серотонинергических антидепрессантов FDA. Однако большинство экспертов считает, что такая рекомендация сопряжена с высоким риском рецидива заболевания у матери, тем более, что отмена предлагается в момент, когда женщина приближается к наиболее опасному с точки зрения рецидивов послеродовому периоду (Wang et al.,2008). При этом новорожденные матерей, принимавших антидепрессанты в поздние сроки беременности, нуждаются в тщательном мониторинге на протяжении более длительного времени, чем стандартные 48 часов (Kalra et al.,2005). В случае, если женщина продолжает принимать пароксетин на ранних сроках гестации, необходимо выполнение эхокардиографии плода (Clinical Management Guidelines for Obstetrician-Gynecologists Use of Psychiatric Medications During Pregnancy and Lactation, 2009).
Безопасность нормотимиков
Нормотимики являются основными ЛС для лечения биполярного аффективного расстройства (БАР). Данные о потенциальных эффектах БАР на течение/исходы беременности ограничены. Поскольку большинство рецидивов заболевания во время беременности являются эпизодами депрессии (Viguera et al., 2000, 2007; Newport et al.,
2008) можно предположить, что потенциальный риск неблагоприятных исходов у беременных с БАР сходен с таковым у женщин с депрессивными расстройствами. Влияние депрессии на исходы беременности может быть обусловлено как непосредственно самим заболеванием, так и опосредованными факторами, такими как снижение аппетита, злоупотребление психоактивными веществами и более низким уровнем использования медицинской помощи в пренатальном периоде (Nonacs et al., 2003).
Нелеченная мания также сопряжена с повышенным пренатальным риском, поскольку в маниакальной фазе беременная женщина может совершить импульсивные действия, способные нанести существенный вред как ее здоровью, так и здоровью плода (Curtis et al., 2005). Рискованное поведение в эпизоде мании также включает повышенную сексуальную активность и связанную с ней опасность заражения инфекциями, передающимися половым путем, включая ВИЧ, а также злоупотребление психоактивными веществами (Krishnan et al., 2005; Tiet et al., 2007).
Несмотря на то, что большинство нормотимиков обладает доказанным тератогенным потенциалом, риск развития рецидива заболевания в период гестации у больных со среднетяжелыми и тяжелыми формами, как правило, превышает риск неблагоприятного влияния лекарственных препаратов на исходы беременности. Подбор фармакотерапии женщинам с БАР необходимо проводить в прегравидарном периоде, поэтому планирование беременности для этой категории пациенток имеет особенно важное значение.
Пациенткам, находящимся в стабильном состоянии, можно попытаться отменить психотропные препараты на период попытки зачатья и первого триместра беременности (Suppes et al., 1991; Grof et al., 2000; Freeman et al., 2002). В случае, когда отменить фармакотерапию не представляется возможным, в прегравидарном периоде рекомендуется оценить ответ на монотерапию нормотимиком в минимальной эффективной дозе. С этой целью надо попробовать постепенно снизить дозу лекарственного препарата (Iqbal et al., 2001; Yonkers et al., 2004). Возобновление симптомов заболевания на фоне снижения доз или отмены лечения, как правило, свидетельствует о необходимости продолжения фармакотерапии на протяжении беременности.
Если после отмены препаратов в период подготовки к беременности у женщины развиваются симптомы депрессии, ей следует предложить психотерапию. Применение антидепрессантов нежелательно в связи с повышением риска инверсии фазы. Если принято решение о назначении антидепрессанта, предпочтение следует отдавать СИОЗС (за исключением пароксетина). В период лечения антидепрессантом состояние больной необходимо тщательно мониторировать.
Безопасность препаратов лития
Доказано, что препараты лития повышают риск возникновения врожденных сердечнососудистых дефектов, особенно аномалии Эбштейна. У детей, матери которых принимали препараты лития на ранних сроках беременности, частота этой врожденной аномалии составляет 0.05-0.1 % и превышает частоту ее развития в общей популяции примерно в 20-40 раз (Edmonds et al., 1990, Jacobson et al., 1992). Однако, абсолютный риск развития врожденных аномалий сердца при применении лития во время беременности достаточно низок. Кроме того, аномалии Эбштейна развиваются только в том случае, когда воздействие лития на плод совпадает по срокам с периодом формирования сердца в процессе органогенеза (преимущественно 3-6 неделя гестации).
При воздействия лития на плод во втором и третьем триместрах возможно развитие зоба (American Academy of Pediatrics, 2000, Iqbal et al., 2001). На поздних сроках беременности и в период родов вследствие изменений фармакокинетики лития (см. ниже) повышен риск развития токсических эффектов у матери и плода/новорож-денного.
Применение лития может приводить к развитию гипотиреоза (в редких случаях — гипертиреоза) у матери. Литий может усугублять полидипсию и полиурию, которые часто встречаются у беременных, вызывать поражения почек и нефрогенный (несахарный) диабет (Presne et al., 2003; Grunfeld et al.,2009; Bendz et al., 2010), а также развитие многоводия (Krause et al., 1990; Ang et al., 1990).
Токсические эффекты лития у новорожденного обычно проявляются летаргией и синдромом «вялого младенца» («floppy baby syndrome»), для которого характерны респираторные нарушения, цианоз и снижение мышечного тонуса. Эти симптомы являются дозозависимыми и развиваются на фоне высокого уровня лития в крови в поздние сроки беременности. Обычно они носят легкий и транзиторный характер (American Academy of Pediatrics, 2000, Iqbal et al., 2001, Pinelli et al, 2002).
Описаны случаи развития у ребенка кардиомегалии, гипотонии, брадикардии, трепетания предсердий, инверсии зубца Т на ЭКГ, несахарного диабета, гипотиреоза, гепатомегалии, желудочно-кишечных кровотечений, судорог и шока (Karlsson et al., 1975; Rane et al., 1978; Morrell et al., Wilson et al.,1983; Krause et al.,1990). Большинство нежелательных эффектов саморазрешались в течение 12 недель, что совпадает с периодом полувыведения препарата у новорожденных, составляющего 68-96 часов (Rane et al.,1978). Однако в двух описанных случаях нефрогенный диабет персистировал в течение 2 и более месяцев (Mackay et al., 1976; Rane et al.,1978).
Данные о влиянии лития на последующее развитие детей крайне ограничены. В двух небольших исследованиях нейроповеденчес-кой токсичности не выявлено (Schou, 1976; Jacobson et al., 1992). В недавно опубликованном систематическом обзоре, включавшем информацию из электронных баз данных, книг и других источников, определенного заключения о влиянии лития на отдаленные исходы развития детей, сформулировать не удалось связи с недостатком сведений (Galbally et al., 2010).