Течение и исход огнестрельных переломов костей в значительной степени зависит от того, протекает ли травматическое повреждение асептически или развивается инфекция кости. Большой процент травматических повреждений костей в условиях военного времени осложняется вторичной инфекцией. В начале Великой Отечественной войны огнестрельный раневой остеомиелит возникал чаще, чем в середине, а тем более к концу войны. Частота осложнения огнестрельным остеомиелитом, естественно, определяется весьма различными цифровыми показателями. По Е. И. Смирнову, в эвакуационных госпиталях глубокого тыла огнестрельный остеомиелит составлял 65—75% всех осложнений огнестрельных повреждений костной системы.
Название «огнестрельный остеомиелит» появилось у нас и очень быстро стало популярным во время войны с белофиннами. Конечно, этот патологический процесс выл известен исстари, с тех пор как медицина вообще знает военную травму огнестрельного характера. Первое научное описание огнестрельного остеомиелита принадлежит Н. И. Пирогову, который внимательно и всесторонне изучил это осложнение огнестрельных ранений всеми ему тогда доступными средствами и мастерски описал его в своих бессмертных „Началах общей военно-полевой хирургии ”. С исключительной глубиной огнестрельный остеомиелит изучен советскими учеными на основании опыта Великой Отечественной войны. Зарубежная медицинская наука, в частности и рентгенологическая, ничего существенного в это время не дала.
Огнестрельный остеомиелит по справедливости выделен в самостоятельную нозологическую форму. Это по существу инфицированная костная рана, т. е. вторично-некротический воспалительный процесс в костной ткани, осложняющий открытый огнестрельный перелом кости, с распространением нагноения и вне пределов зоны травматического повреждения. С размозженных мягких тканей воспалительный процесс переходит на костные элементы — осколки и концевые фрагменты, развивается флегмона и абсцесс костного мозга, наступает ряд сложных реактивных явлений в различно пораженных тканях в зоне повреждения.
Если ряд авторитетных гистолого-анатомов считает огнестрельный остеомиелит только некротическим поражением костной ткани, то с клинико-рентгенологических позиций с подобной установкой никак нельзя согласиться. Это именно инфекционно-воспалительный процесс в кости и в костном мозгу, как и в окружающих мягких тканях. Почва для развития микробов в омертвевших тканях благоприятна, легко происходит и распространение инфекции вдоль зияющих трещин сломанной кости, — ведь огнестрельная рана является открытой и в принципе всегда загрязненной. Возбудителями инфекции служат чаще всего стафилококки, затем и стрептококки, протей и т. д., как и при гематогенном остеомиелите, но для огнестрельного воспаления характерна смешанная инфекция, вероятно, также с немалым участием анаэробной группы, во всяком случае в отдельных ранних фазах развития патологического процесса. В. Я. Брайцев указывает, что при тяжелых; формах огнестрельного остеомиелита в 90% всех случаев в очаге костного поражения обнаруживается также анаэробная флора.
Огнестрельный остеомиелит имеет острое, подострое и хроническое течение, он дает при хроническом течении обострения старого процесса. Первая острая фаза протекает в среднем 5—6 недель, вторая хроническая — месяцами, а подчас и годами. Будучи гнойно-воспалительным заболеванием кости, как и гематогенный остеомиелит мирного времени, огнестрельный остеомиелит все же резко отличается от него по многим весьма важным с клинической точки зрения качествам. Особенно велико различие в первых фазах течения обоих заболеваний, в дальнейшем же черты, их разъединяющие, сглаживаются, и сходство усиливается. Для огнестрельного остеомиелита показательно огромное разнообразие всех клинико-рентгенологических проявлений болезни, — еще большее, чем при огнестрельном переломе. Локализуется огнестрельный .остеомиелит практически в любом месте скелета, т. е. он не имеет излюбленных мест поражения, в противовес остеомиелиту гематогенному. Так, например, особенно часто поражаются эпифизарные концы костей, где гематогенный остеомиелит у взрослых гнездится лишь в виде исключения. Как и всякое травматическое повреждение и заболевание, огнестрельный остеомиелит начинается как местный процесс, что также его противопоставляет остеомиелиту гематогенному. Да и распространение вне зоны повреждения имеет при огнестрельном остеомиелите большую наклонность к ограничению в кости, чем при гематогенном воспалении.
Не все огнестрельные переломы осложняются остеомиелитом с одинаковой частотой. Осколочные ранения дают огнестрельный остеомиелит чаще, чем ранения пулевые. Слепые ранения также дают более высокий процент осложнений, чем сквозные. Чем обширнее ранение, чем при этом резче выражены повреждения мягких тканей, тем чаще возникает и огнестрельный остеомиелит. Наиболее тяжело протекает огнестрельный остеомиелит в самой крупной кости человеческого скелета — бедренной, причем здесь и летальность наиболее высока.
Клинически, в самых общих чертах, огнестрельный остеомиелит начинается чаще всего через 3 недели после ранения. Наиболее ранний срок возникновения заболевания — конец первой недели после ранения. Его симптомы — боли, отечность мягких тканей на месте травмы и инфильтративное уплотнение глубоких соседних с костью мышц, обильное гнойное отделяемое из раны, а также общие явления — лихорадка, симптомы общей интоксикации, лейкоцитоз, высокая РОЭ. Велика угроза общего сепсиса. Точное клиническое распознавание ранее 2—3 недель после ранения обычно невозможно, во всяком случае на основании одних только клинических данных ненадежно.
Клиническая картина огнестрельного остеомиелита вообще весьма разнообразна, и этот широкий диапазон клинических проявлений зависит главным образом от локализации и степени процесса, а также от его фазы.
Общепринятой единой классификации огнестрельного остеомиелита не существует, и очень большой ряд авторитетных исследователей, представителей почти всех заинтересованных медицинских специальностей, предлагает свои собственные подразделения. Группировка отдельных случаев заболевания производится под самыми разнообразными углами зрения, с самых различных позиций, выражая самую различную заинтересованность. Таковы, например, классификационные схемы, в основу которых положены локализация процесса, фазы и формы заболеваний, особенности и периоды клинического течения, те или иные практически важные осложнения, лечебно-профилактические соображения, исходы заболевания и т. д.
В соответствии со всем здесь сказанным крайне разнообразна и рентгенологическая картина огнестрельного остеомиелита. Локализация патологического процесса, его форма и фаза, другими словами, характер поражения и давность основного заболевания и реактивных изменений, способы лечения — вот какие главнейшие факторы влияют на рентгенологическое многообразие этой болезни. Естественно, что ранняя рентгенологическая симптоматика относительно скудна, а по мере развития патологического процесса постепенно обогащается и разнообразится и рентгенологическая симптоматика.
Самые ранние рентгенологические признаки огнестрельного остеомиелита появляются в лучшем случае через 2—3—4 недели после травмы, т. е. примерно, в грубых чертах, одновременно с клиническими признаками. Д. Г. Рохлин считает, что огнестрельный остеомиелит распознается рентгенологически раньше, чем клинически, в то время как при гематогенном остеомиелите, как известно, отчетливые клинические проявления болезни налицо раньше рентгенологических, т.е. клинические симптомы появляются в первые же дни и даже часы заболевания, а рентгенологические — только на 10— 14-й день после явного клинического начала. Правильнее было бы сказать, что устанавливающая диагностика огнестрельного остеомиелита, т. е. решение вопроса о наличии или отсутствии некротическо-воспалительного осложнения огнестрельного перелома, строится на клинико-рентгенологических параллелях, на совокупном учете клинических и рентгенологических данных. Во всяком случае, именно при этом столь важном осложнении огнестрельной травмы есть основание говорить о сравнительно раннем, о своевременном рентгенологическом распознавании, что для клиники имеет трудно переоценимое практическое значение. Если рентгенологическое исследование само по себе не так уж много дает решающих объективных опорных фактов для раннего диагноза, да и устанавливающего диагноза огнестрельного остеомиелита вообще, то для уточнения всех деталей количественного и качественного диагноза, а также распознавания последовательных осложнений, для динамического наблюдения за течением каждого случая заболевания в отдельности оно дает чрезвычайно много. Серия рентгенограмм наглядно, именно воочию показывает развертывание борьбы созидательного и разрушающего начала, всю перестройку костной ткани. И если еще в крайнем случае можно обойтись без рентгеновых лучей в экстренных случаях асептических переломов, то в клинике инфицированных ранений костей рентгенологический метод совершенно незаменим.
Прежде всего необходимо при рентгенологическом исследовании выяснить, что вызывает нагноение, — действительно ли остеомиелит или другая причина, не связанная с самой костью. Ведь отделение гноя и незаживающие свищи могут поддерживаться и процессами в мягких тканях, в особенности же инородным телом, в том числе и невидимыми для рентгеновых лучей инородными телами, как, например, увлеченными в глубину раны обрывками платья или кусочками дерева.
Наиболее ранним рентгенологическим проявлением огнестрельного остеомиелита служит рассасывание поверхностных осколков. Это деструктивный остеолитический процесс, который делает контуры соответствующих костных участков нечеткими, смазанными, неровными.
Выдающимся рентгенологическим признаком служит и некроз костной ткани. Отчетливым остеонекроз становится все же не очень рано — не раньше 6—8 недель после ранения. Некроз сказывается в сохранении нормальной интенсивности кости, когда соседние костные элементы, участвующие в весьма активных процессах жизнедеятельности и главным образом в атрофии, становятся прозрачнее для лучей. Еще надежнее удается определить некроз, когда интенсивность костного участка — конца отломка, одного или нескольких осколков — не относительно, а абсолютно повышается. Мы уже давно указывали на то, что это явление можно объяснить только каким-то для нас еще не ясным процессом химического обогащения костной ткани солями, сильно поглощающими рентгеновы лучи. С. А. Покровский также считает, что увеличение плотности некротического участка объясняется способностью мертвой костной ткани к усиленному поглощению солей кальция из окружающей тканевой среды. Но, к сожалению, все эти предположения еще не подтверждены конкретными фактами. Новейшие экспериментальные исследования [например, Бобечко и Херриса (Bobechko a. Harris)] дают основание считать, что на самом деле бессосудистая (аваскулярная), „мертвая” кость как таковая вовсе не меняет интенсивность своей тени, а сгущение тени объясняется лишь процессами реоссификации, т. е. аппозиционным наслоением на старых, безжизненных трабекулах новой костной ткани. Процессы реоссификации могут происходить в весьма быстрых темпах, порядка 6 недель.
Одновременно с появлением различия в плотности тени мертвого и живого исчезает на месте некроза и структурный рисунок — он смазывается, нивелируется, теряется. Таким образом, некротический очаг выделяется не только своей интенсивностью, но и гомогенностью тени. По Д. С. Линденбратену, можно определить рентгенологически некроз кости в 80% всех случаев огнестрельного остеомиелита, а в 20% — деструкцию костной ткани. Для ранней фазы огнестрельного остеомиелита еще характерно, что рассасывание и омертвение костного вещества пока еще не сопровождается никакими заметными реактивными явлениями.
Эти реактивные явления, естественно, развиваются лишь последовательно и имеют место как со стороны самой костной ткани осколков и отломков, так и со стороны надкостницы, а также костных элементов всего района поражения.
С точки зрения их дальнейшего участия в восстановительных процессах осколки костей, возникшие от основного травматического инсульта, бывают различными. Одни осколки сохраняют на своей поверхности деятельную надкостницу, другие оказываются совершенно свободными, лишенными всякой связи с мягкими тканями, можно сказать, изолированными в кровяных сгустках, третьи осколки отделены от кости, но остаются в соединении с мышцами. Все это рентгенологически непосредственно, конечно, не видно. Но об этом все же есть возможность косвенно судить в динамическом разрезе, на серии рентгенограмм, произведенных с интервалами не менее 2—3 недель. Тогда определяется судьба отдельных осколков. Первая группа осколков, сохранившая связь с надкостницей и не подвергшаяся разрушительному действию инфекции, приживает, т. е. втягивается в общий массив костной мозоли, и эти-то осколки играют главную роль в восстановлении единства костной структуры. Осколки, полностью потерявшие свою связь со всеми мягкими тканями и подвергшиеся действию массивной инфекции, совсем отторгаются и превращаются в истинные секвестры. Они не только не принимают в дальнейшем участие в восстановлении костного единства, но препятствуют этому. Наконец, третья группа, в зависимости от величины осколков, их положения, конкретных местных условий сохранившейся иннервации и сосудистого питания, а также от интенсивности инфекционного воздействия, ведет себя различно: одни осколки, обычно покрупнее, могут омертветь, не подвергаться рассасыванию и этим самым превратиться опять-таки в секвестры. Другие — поменьше — после их гибели все же постепенно рассасываются и исчезают. Третьи улучшают свои условия жизнедеятельности и восстанавливаются полностью. Четвертые, наконец, по типу аутотрансплантатов все же постепенно замещаются живой тканью и втягиваются в образование костной мозоли.
Таким образом, очень важно при огнестрельном остеомиелите не смешивать понятия „костный осколок” с понятием „секвестр”. Костные осколки — это отдельные куски костной ткани, получившие сразу же во время ранения в результате приложения механической силы, вне зависимости от участия в процессах жизнедеятельности каждого из них в отдельности, секвестр же — это заведомо некротический участок костной ткани, отторгнутый от связи с материнской почвой в результате дальнейшей вторичной воспалительной реакции со стороны окружающих живых костных элементов. П. Г. Корнев предлагает в целях точного определения понятий обозначать мертвый участок кости, образовавшийся на почве травматического нарушения питания, термином „некрост”, строго противопоставляя его секвестру. Это по существу очень удачное наименование.
Совершенно так же, как свободные осколки, ведут себя и концы отломков кости. Обычно в результате перелома на большом протяжении отслаивается надкостница, концы отломков обнажаются, лишаются иннервации и кровоснабжения, разрушается и костный мозг. Поэтому концы диафизарных отломков нередко больше всего страдают, омертвевают, а при наличии тяжелой инфекции подвергаются и секвестрации.
В сложной рентгенологической картине различных костных элементов при огнестрельном остеомиелите изменчивость и перестройка кости говорят о ее жизни, стойкости рентгенологических признаков на сериях последовательных снимков — о некрозе. Живые, т. е. питающиеся, костные осколки и концы фрагментов в процессе нагноения подвергаются в первую очередь рассасыванию и деструктивным изменениям — они становятся прозрачными, их контуры, раньше резкие, смазываются и стираются, острые края и концы сглаживаются, отдельные осколки сливаются друг с другом в более массивные блоки. Некротические же осколки, не участвующие больше в минеральном обмене, сохраняют прежний вид и выступают в качестве все более и более сгущающихся по относительной интенсивности теней. Один из важнейших практических вопросов, а именно, какие осколки костей будут втянуты в мозоль и какие подвергнутся некрозу и затем отторжению, т. е. сделаются секвестрами, — этот вопрос не может быть рентгенологически выяснен с полной достоверностью очень рано. Далеко отброшенные от места повреждения осколки всегда омертвевают и их сохранять не стоит, также должны быть удалены крупные костные куски, стоящие перпендикулярно к длиннику кости. Суждение об остальной массе костных осколков в центре зоны повреждения остается некоторое время сомнительным, без той уверенности, которая была бы так желательна для ответственного решения хирурга. Но, несмотря на эти оговорки, практическая ценность рентгенологического исследования в свежих случаях все же велика, так как снимки показывают хирургу в каждом конкретном случае, каков должен быть вид и объем вмешательства. Так как концы диафизарных отломков, как уже подчеркнуто, особенно часто некротизированы и в дальнейшем секвестрируются, многие хирурги предлагают при обработке костной раны для целей предотвращения огнестрельного остеомиелита их опилить.
Как при всех восстановительных процессах в костях, главную созидательную активность проявляет надкостница. Свежие периостальные наслоения имеют продольный слоистый характер, периостальные костные разрастания имеют долго неправильное строение, в последующем же костные наросты однородны, бесструктурны, и наконец, в процессе обратного развития они приобретают более или менее нормальный вид лишь утолщенного компактного костного вещества. Бахромчатый, или кружевной периостит, характеризующийся наличием перпендикулярных к поверхности кости разрастаний, выражает костеобразование вокруг сосудистых анастомозов, соединяющих внутрикостную сеть с поднадкостничной в момент значительного отслоения надкостницы над поверхностью кости. Поэтому бахромчатые периостальные наслоения принято считать за проявление активной фазы периостальной деятельности. Периостальные остеофиты особенно пышны по краям и полюсам зоны повреждения, где они возвышаются в виде шипов, зубцов, гребней, выступов.
Другим выражением ответной реакции служит остеосклероз, медленно нарастающий особенно на границе между нормальными и пораженными участками. Склероз говорит о благоприятном балансе в течении хронического огнестрельного остеомиелита, хотя он и не всегда может быть безоговорочно расценен как признак выздоровления. Чрезмерный склероз указывает на то, что инфекция во многих мелких участках еще поддерживается. Остеосклероз вполне совместим со вспышками и обострениями старого инфекционного процесса.
Довольно обычным для огнестрельного остеомиелита является образование на месте поражения костных изъянов — как поверхностных краевых, так и центрально расположенных, т. е. полостей. Происхождение костных дефектов различно. Часть
изъянов костной ткани обязана непосредственному действию огнестрельного снаряда, т.е. выбросу наружу костных осколков через выходное раневое отверстие. Другая часть изъянов имеет своей причиной активное хирургическое вмешательство — удаление нежизнеспособных осколков во время оперативной обработки костной раны в той или иной фазе ее развития. Третья группа дефектов, к которым относятся главным образом внутрикостные полости, развивается во время хронического огнестрельного остеомиелита в результате воспалительного рассасывания костного вещества вокруг секвестров (рис. 111). При очень значительной убыли костного вещества вместе» с надкостницей могут образоваться необратимые дефекты кости на протяжении многих сантиметров с соответствующей серьезной потерей функции.
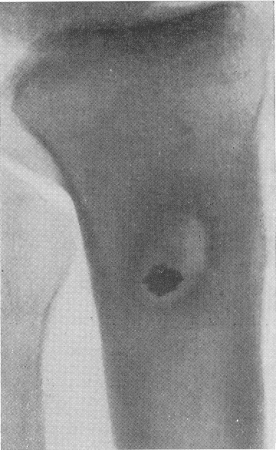
Рис. 112. Хронический гнойник большеберцовой кости, поддерживаемый внутрикостным металлическим осколком.
Эти истинные дефекты кости не следует смешивать с ложными суставами, которые также отнюдь нередко развиваются в связи с огнестрельным остеомиелитом. Периостальные разрастания и скобки, связывающие костные концы и осколки, достигают в случае инфекции крупных размеров, но слабо пропитываются известью, костная мозоль при огнестрельном остеомиелите плохо контурируется и имеет по сравнению с асептическим процессом еще более неправильную форму. В общем ее развитие при огнестрельном остеомиелите по сравнению с неосложненным огнестрельным переломом сильно задерживается во времени.
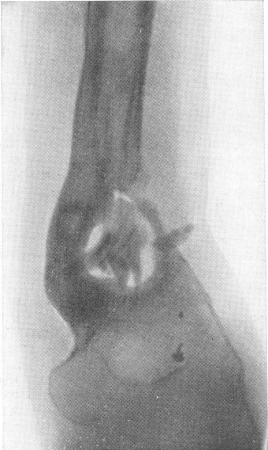
Рис. 111. Огнестрельный остеомиелит плечевой кости. Костная полость, содержащая множество секвестров. Отторжение одного из секвестров в мягких тканях. Остеосклероз стенок полости. Гиперостоз плеча вследствие неравномерных надкостничных наслоений. Деформация кости в виде ангуляции на уровне сросшегося перелома. Единичные мелкие металлические осколки. Остеопороз дистального эпифиза плеча.
Как правило, при огнестрельном остеомиелите определяется общий регионарный остеопороз, который объясняется трофическими изменениями в связи с неизбежным значительным повреждением нервной системы и болевыми ощущениями, а также длительной иммобилизацией конечности и ее недеятельностью. Сильный остеопороз наблюдается на первых порах заболевания, на высоте и в разгаре патологических процессов в первые месяцы заболевания. При тяжелом и затяжном течении огнестрельного остеомиелита остеопороз обыкновенно также очень значителен и может стойко держаться. При затихании же процесса и по мере выздоровления остеопороз уменьшается и в наиболее благоприятно заканчивающихся случаях может даже почти полностью исчезнуть.
Таким образом, рентгенологическая картина огнестрельного остеомиелита — это в типичных случаях очень пестрая картина, слагающаяся из множества костных осколков в ограниченной зоне поражения, остатками огнестрельных металлических инородных тел, с неизбежным некоторым смещением отломков сломанной кости, образованием краевых и центральных изъянов, и все это охвачено неправильной склерозированной костной мозолью. Главное же на рентгенограмме — это сложная и противоречивая игра некротических и деструктивновоспалительных явлений и противоположных им по знаку реактивных восстановительных созидающих процессов (рис. 113).
В затруднительных случаях огнестрельного остеомиелита, когда обычная методика и техника исследования исчерпана и важные вопросы все же остаются невыясненными, когда не все клиникорентгенологические противоречия объяснены, рентгенодиагностика может получить существенное обогащение благодаря применению фистулографии.
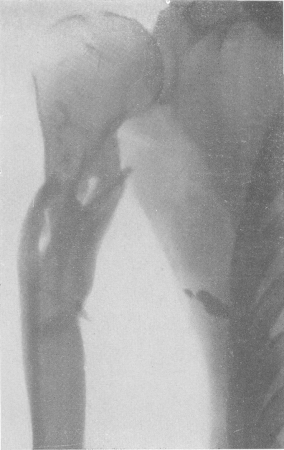
Рис. 113. Огнестрельный остеомиелит плечевой кости с отторгающимися компактными секвестрами с внутренней стороны. Металлические инородные тела в мягких тканях подмышечной области. Остеопороз плечевой головки.
Контрастное исследование свищевых ходов отлично разработано нашими советскими авторами (Д. Я. Богатин, Г. А. Зедгенидзе, Л. И. Шулутко, Д. Е. Гольдштейн, И. Е. Кочнова и др.).
Фистулография по справедливости стала неотъемлемым методом детального рентгенологического исследования преимущественно мягких тканей, но и по отношению к гнойным заболеваниям костной системы, в первую очередь именно огнестрельной природы, ее диагностическое значение трудно переоценить. Фистулография способствует определению очагов гноеобразования, их локализации, формы, размеров, распространения, направления, выходов.
Она помогает нахождению секвестров и их отличительному распознаванию.
Она нередко делает невыявленные неконтрастные инородные тела легко и точно распознаваемыми. Все это говорит о большом практическом значении фистулографии для клиники огнестрельного остеомиелита.
Большое значение для детального определения состояния костной ткани, особенно при наличии склероза и гиперостоза, принадлежит и послойному исследованию. Подчас только томографически удается обнаружить секвестрацию.
Без рентгеновых лучей не только не может быть уточненных показаний к оперативному вмешательству, но и сам план хирургической операции, особенно щадящей, немыслим без предварительного рентгенологического исследования. Удаление мертвых костных осколков, не вовлеченных в мозоль, а также подлинных секвестров, развившихся в результате самого нагноения, быстро стимулирует восстановление и выздоровление, интенсивность тени костных элементов возрастает, нередко довольно быстро развивается остеосклероз, восстанавливается костный рисунок, постепенно исчезает остеопороз, наступает консолидация и т. д. При полном выздоровлении можно наблюдать если не полное восстановление формы кости, то нормализацию костной структуры.
Опыт Великой Отечественной войны показал, что регенеративные возможности костной ткани после обработки раны и правильного общего и местного лечения раненого гораздо выше, чем это было раньше известно.